寄生蟲學/衛氏並殖吸蟲
| 醫學電子書 >> 《人體寄生蟲學》 >> 吸蟲 >> 衛氏並殖吸蟲 |
| 人體寄生蟲學 |
|
|
衛氏並殖吸蟲[Paragonimus westermani(Kerbert,1878)Braun,1899]是人體並殖吸蟲(Paragonimus)的重要蟲種之一,是引起肺型並殖吸蟲病(paragonimiasis,肺吸蟲病)為主的並殖吸蟲。
形態
衛氏並殖吸蟲成蟲(圖14-13)體肥厚,背側略隆起,腹面扁平。活體呈紅褐色,並透明。固定標本呈橢圓形,體長7.5~12mm,寬4~6mm,厚3.5~5.0mm,寬長之比約1:2。除口吸盤、腹吸盤、生殖孔、排泄孔及其附近的體壁外,全身滿布體棘。口、腹吸盤大小略同,腹吸盤位於體中橫線之前。卵巢與子宮並列於腹吸盤之後,卵巢分~6葉,形如指狀。睾丸分支,左右並列約在蟲體後端1/3處。卵黃腺為許多密集的卵黃濾泡所組成,分布於蟲體兩側。腸管分支,彎曲;排泄孔位於蟲體後端腹面。蟲卵金黃色,橢圓形,大小為80~118µm×48~60µm,最寬處多近卵蓋一端。卵蓋大,常略傾斜,但也有缺蓋者。卵內含10多個卵黃細胞。卵細胞常位於正中央,從蟲體排出時,卵細胞尚未分裂。
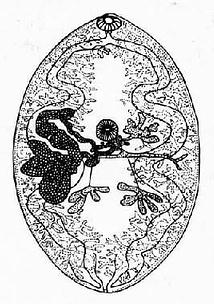
圖14-13 衛氏並殖吸蟲成蟲
日本學者及我國的一些學者報導衛氏並殖吸蟲有二倍體形與三倍體型。這兩型並殖吸蟲成蟲的染色體、DNA酶譜圖型、生殖系統中有否精子等幾個方面有明顯差別,並認為三倍體型能在人肺內成熟並產卵,而二倍體型則否。但也有學者報導浙江省在人肺內成熟併產卵的衛氏並殖吸蟲屬二倍體型。
生活史
本蟲的終宿主除人外,主要為肉食哺乳動物如犬、貓。第一中間宿主為生活於淡水的川卷螺類。第二中間宿主為淡水蟹和蝲蛄。
生活史過程包括卵、毛蚴、胞蚴、母雷蚴、子雷蚴、尾蚴、囊蚴(脫囊後稱後尾蚴)、童蟲及成蟲等階段。成蟲主要寄生於肺,所形成的蟲囊往往與支氣管相通,蟲卵經氣管隨痰或吞入後隨糞便排出。卵入水後,在適宜條件下約經3周左右發育成熟並孵出毛蚴。毛蚴在水中活動,如遇川卷螺,則侵入並發育,經過胞蚴、母雷蚴、子雷蚴的發育和無性增殖階段,最後形成許多具有小球形尾的短尾蚴。成熟的尾蚴從螺體逸出後,侵入淡水蟹或蝲蛄,或隨螺體一起被吞食而進入第二中間宿主體內。在蟹和蝲蛄肌肉、內臟或腮上形成球形或近球形囊蚴。囊蚴直徑約300~400µm,具兩層囊壁。人吃了含有囊蚴的淡水蟹或蝲蛄而感染。
囊蚴經消化液作用,在小腸內幼蟲脫囊而出。童蟲靠前端腺分泌液及強有力的活動,穿過腸壁進入腹腔,徘徊於各器官之間或鄰近組織及腹壁。經過1~3周竄擾後,穿過膈經胸腔進入肺。在移行過程中,蟲體逐漸長大,最後在肺中形成蟲囊。囊中一般含有兩條蟲,有時也可見3條或多於3條的蟲在一蟲囊者。有些童蟲亦可侵入其它器官,有的在發育為成蟲之前死亡。自囊蚴進入終宿主到在肺成熟產卵,約需兩個多月(圖14-14)。
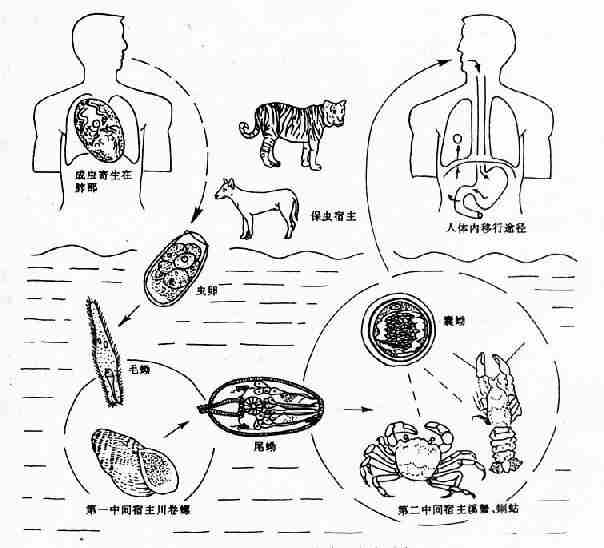
圖14-14 衛氏並殖吸蟲生活史
致病
衛氏並殖吸蟲的致病,主要是童蟲或成蟲在人體組織與器官內移行、寄居造成的機械性損傷,及其代謝物等引起的免疫病理反應。根據病變過程可分為急性期及慢性期。
急性期 主要由童蟲移行、游竄引起。症状出現於吃進囊蚴後數天至1個月左右,重感染者在第2天即出現症状。囊蚴脫囊後,童蟲穿過腸壁引起腸壁出血。在腹腔、腹壁反覆游竄,特別是大多數童蟲從肝表面移行或從肝組織穿過,引起肝局部的出血、壞死。此期全身症状可輕可重,輕者僅表現為食欲不振、 乏力、消瘦、低熱等非特異性症状。重者發病急,毒性症状明顯,如高熱、腹痛、腹瀉等。血像檢查:白細胞數增多,可高達20~30×109/L,嗜酸性粒細胞明顯增多,一般為20%~40%,高者可達80%以上。
慢性期 童蟲進入肺後引起的病變,大致可分為:
膿腫期 主要因蟲體移行引起組織破壞和出血。肉眼可見病變處呈窟穴狀或隧道狀,內有血液,有時可見蟲體。隨之,出現炎性滲出,內含中性粒細胞及嗜酸性粒細胞等。接著,病灶四周產生肉芽組織而形成薄膜狀膿腫壁,並逐漸形成膿腫。X線顯示邊緣模糊,界限不清的浸潤陰影。伴有胸水時,肋膈角變鈍。
囊腫期 由於滲出性炎症,大量細胞浸潤、聚集,最後細胞死亡、崩解液化,膿腫內容物逐漸變成赤褐色粘稠性液體。鏡下可見壞死組織、夏科雷登結晶和大量蟲卵。囊壁因大量肉芽組織增生而肥厚,肉眼觀呈周界清楚的結節狀蟲囊,呈紫色葡萄狀。X線顯示邊界清楚的結節狀陰影。有時見液平面。如蟲離開蟲囊移到它處形成新的蟲囊,這些蟲囊可互相溝通。X線可顯示多房性囊樣陰影。
纖維疤痕期 蟲體死亡或轉移至它處,囊腫內容物通過支氣管排出或吸收,肉芽組織填充,纖維化,最後病灶形成疤痕。X線顯示硬結性或條索狀陰影。
以上三期病變常可同時見於同一器官內。
成蟲通常寄生於肺,但其童蟲有時成蟲亦可寄生於皮下、肝、腦、脊髓、眼眶等組織和器官,引起多種組織和器官損傷。
不論在急性期或慢性期,蟲體代謝產物、蟲體或蟲卵死亡後的異性蛋白對人體產生過敏反應,均可引起非特異性症状。
並殖吸蟲病常累及全身多個器官,症状較複雜。臨床上根據主要損傷部位可分:胸肺型、腦型、肝型、皮膚型及亞臨床型等。胸肺型患者咳嗽、胸痛、痰中帶血或咳鐵鏽色痰(痰中常可見大量蟲卵),胸部X線檢查顯示肺部有明顯改變,易被誤診為肺結核或肺炎。腦型患者出現頭暈、頭痛、癲癇、偏癱、視力障礙等佔位性病徵。肝型患者主要表現為肝功能紊亂、肝大、肝痛、轉氨酶升高、白蛋白與球蛋白比例倒置等肝損害表現。皮膚型可見皮下移行性包塊或結節。亞臨床型患者症状不明顯,但多種免疫反應陽性。這類病人可能是輕度感染者,也可能是感染的早期或蟲體已被消除的康復期。上述分型並不是絕對的,臨床上常有多型並存於同一患者的情況。
實驗診斷
1.病原診斷
⑴痰或糞便蟲卵檢查:查獲並殖吸蟲蟲卵可確診。
⑵活檢:皮下包塊或結節手術摘除可能發現童蟲,或典型的病理變化。
2.免疫試驗
⑴皮內試驗:常用於普查,陽性符合率可高達95%以上,但常有假陽性和假陰性。
⑵酶聯免疫吸附試驗:敏感性高,陽性率可達90%~100%。
⑶循環抗原檢測:近期應用酶連免疫吸附抗原斑點試驗(AST-ELISA)直接檢測血清中循環抗原,陽性率在98%以上,且可作為療效評價。
此外,補體結合試驗、後尾蚴膜試驗、紙片固相放射免疫吸附試驗、免疫電泳和瓊脂雙向擴散、間接血凝試驗、間接炭粒凝集試驗都曾用於並殖吸蟲病的診斷。最近發展的雜交瘤技術、免疫印漬技術、生物素-親和素系統等技術也開始試用。
流行
衛氏並殖吸蟲分布廣泛,日本、朝鮮、俄羅斯、菲律賓、馬來西亞、印度、泰國以及非洲、南美洲均有報導。在我國分布於山東、江蘇、安徽、江西、浙江、福建、廣東、河南、湖北、湖南、四川、貴州、廣西、雲南、台灣、甘肅、陝西、山西、河北、遼寧、吉林、黑龍江等23個省、區。
經過長期的防治,除東北的少數地區外,並殖吸蟲病在多數地區已得到控制或消滅。但新的疫區不斷報導。這些疫區的特點是病人不多,呈點狀分布,一經查出,很容易得到控制。
病人和儲蓄宿主是本病傳染源。儲存(保蟲)宿主包括家畜(如犬、貓)和一些野生肉食類動物(如虎、豹、狼、狐、豹貓、大靈貓、貉等)。在某些地區,如遼寧的寬甸縣,犬是主要傳染源。而在多數地區,野生動物是較重要的。總之,這些病畜病獸在衛氏並殖吸蟲病的流行病學上更為重要。而病獸在人、畜罕到的地區構成了自然疫源地。
中間宿主包括第一、第二中間宿主。國內已證實的第一中間宿主為生活淡水的川卷螺炎,屬黑螺科(Melaniidae),包括有:放逸短溝蜷(Semisulcospira libertina)、黑龍江短溝蜷(S.amurensis)、瘤擬黑螺(Melanoides ruberculata)、斜粒粒蜷(Tarebia granifera)等。第二中間宿主為淡水蟹類,如溪蟹(Potamon spp.)、華溪蟹(Sinop otamon spp.)、擬溪蟹(Parapotamon spp.)、石蟹(Isolapotamon spp.)、絨螯蟹(Eriocheir spp.)等約二十餘種蟹,以及東北的竻蛄(Cambaroides spp.)。此外,一些淡水蝦也可作為中間宿主。這些第一、第二中間宿主共同棲息于山區、丘陵的山溪、小河溝中。溪水潺潺,常年不斷,岸邊雜草叢生,溪底布滿大大小小石塊,為它們提供了生息環境。
疫區有生吃或半生吃溪蟹、竻蛄習慣。在一些山區,吃溪蟹有生、腌、醉、烤、煮等方式。腌、醉並未能將蟹中囊蚴殺死,等於生吃,這類吃法最危險。烤、煮往往時間不夠未能將囊蚴全部殺死,是為半生吃,同樣有感染的機會。東北地區的竻蛄豆腐及竻蛄醬,是山區居民的美食,這種烹調方法並未能將囊蚴殺死,食物中含有大量活囊蚴,危險性大。此外,食具污染了活囊蚴,中間宿主死亡,囊蚴脫落水中污染水源也有可能導致感染。還有實際表明,尾蚴感染犬也可獲得成蟲。故飲用被囊蚴或尾蚴污染的生水也有被感染的可能。近年來,報導了野豬、豬、兔、大鼠、雞、棘腹蛙、鳥等多種動物可作為衛氏並殖吸蟲的轉續宿主,如生吃或半生吃這些轉續宿主的肉,也可能被感染。
防治
宣傳教育是預防本病最重要的措施,提供熟食或不生吃溪蟹和竻蛄,不飲用生水。
常用治療藥物有:硫雙二氯酚,主要作用於蟲體生殖器官;吡喹酮,具有療效高、毒性低、療程短等優點。
| 關於「寄生蟲學/衛氏並殖吸蟲」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |