醫學影像學/女性生殖系統USG診斷
| 醫學電子書 >> 《醫學影像學》 >> 腹部 >> 女性生殖系統 >> 女性生殖系統USG診斷 |
| 醫學影像學 |
|
|
|
USG在婦產科應用廣泛,尤其在產科更有獨特價值,為影像診斷的首選方法。
一、USG檢查方法與正常表現
(一)檢查方法 婦科疾病USG檢查中多用扇形掃描儀。頻率多為3.5MHz或5.0HMz。
多用經腹壁直接探查,為了避免腸內容物,尤其是氣體的干擾,檢查前應飲水使膀胱適度充盈,以推開腸管,使子宮圖像清晰。對盆腔後壁的腫塊,需於直腸內放置水囊後檢查,使子宮和病灶的邊界輪廓及內部回聲顯示清楚。還有專用陰道探頭行直接探查法,子宮輸卵管聲學造影法是利用2%雙氧水在宮腔和輸卵管內產生的微氣泡,在聲象圖上呈明顯強回聲,以識別造影劑到達的部位,藉以鑒別腫塊與子宮的關係和了解輸卵管通暢情況。經陰道內腔USG對子宮內膜病變及微小腫塊有良好的顯示能力,更具有臨床診斷價值。彩色都卜勒血流顯像,則可增加對子宮和卵巢病變的血流信息,有助於定性斷。
(二)正常表現
1.子宮 縱向掃描時,前傾或水平位子宮縱斷面一般呈倒置梨形,子宮體為實質性均質結構,輪廓光滑清晰,內部回呈均勻的中等強度,宮腔呈線狀強回聲,其周圍有低回聲的內膜圍繞,依月經周期內膜的改變宮腔回聲有所不同。宮頸回聲較宮體稍強,且緻密,常可見帶狀的宮頸管強回聲。陰道部前後穹窿間常可呈圓形低回聲。橫斷面子宮近宮底角部呈三角形,體部側呈橢圓形,其中心部尚可見宮腔強回聲(圖1-4-3)。後傾子宮縱斷面的形狀呈球形,且多呈低回聲,子宮內膜回聲常難以顯示。正常子宮的大小,常因不同的發育階段,未產婦與產婦和體型而有差異,不同發育階段的婦女正常子宮測值表4-5-1。
青春期子宮體長約與子宮頸等長,生育期子宮體長約為子宮頸的一倍,老年期又成為1:1。
表4-5-1 不同發育階段婦女正常子宮USG測直
| 縱徑(cm) | 前後徑(cm) | 橫徑(cm) | |
| 青春前期 | 2.0~3.3 | 0.5~1.0 | 5.0~1.0 |
| 青春後期 | 5.5~7.5 | 3.0~4.0 | 4.5~5.5 |
| 絕經期 | 3.5~6.5 | 1.2~1.8 | 1.2~1.8 |
2.卵巢及輸卵管卵巢多位於子宮體部兩側外上方,但有較多變異,後傾位的子宮,兩側卵巢位於宮底上方。正常位置的卵巢其後外側可顯示同側的輸尿管和骼內血管,可作為卵巢定位的標誌,正常卵巢斷面聲象圖呈杏仁形,其內部回聲強度略高於子宮,成年婦女的卵巢其大小約4×3×1cm。生育期婦女,其大小隨月經周期而有變化。雙側輸卵管自子宮底部蜿蜒伸展呈強回聲邊緣的管狀結構,其內徑小於5mm,一般較難顯示。
二、婦科疾病USG診斷
USG在婦科領域,尤其對盆腔腫塊的診斷,應用廣泛。子宮、卵勻有良好的聲學界面,在病變增殖、腫大時,多含有液體或有包膜,界面清晰。易從聲象圖上分辨,藉以判斷盆腔腫塊的有無,腫物來自子宮抑或附件以及有無惡變。
從盆骨腫塊的聲象的聲象圖可以獲得以下信息:
1.確定腫塊的物理性質 ①液性腫塊;邊緣輪廓清晰,透聲良好,內部呈無回聲暗區,有時可見條狀分隔光帶,腫塊後方回聲增強,側邊聲影內收;②實質性腫塊;邊緣輪廓清楚或不規則。內部光點散在、稀疏、分布均勻時,為實質均質性腫塊。光點強弱不一,形態多樣,大小不等,混有光團,分布較密而不均勻時,為實質非均質性腫塊;③混合性腫塊:腫塊輪廓不規則,內部呈液性暗區和實質性成分,在腫塊的不同部位透聲性能不一(圖4-5-4)。
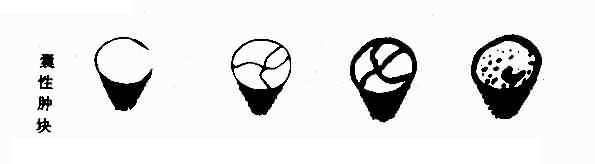
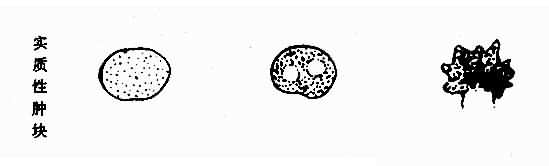

圖4-5-4 盆腔腫塊聲象示意圖
2.測量腫塊的大小,了解其部位,對較大的腫塊可用手推動,以觀察腫塊與周圍組織的關係,有無粘連或浸潤固定。
3.從切面上觀察腫塊的形狀,邊緣是否規則和清楚。
4.腫塊的透聲是否良好,有無衰減和聲影。
5.如為囊性腫塊,可觀察囊壁的厚度,邊界光滑整齊或凹凸不平,內部有無囊壁分隔,囊液內有無飄浮的細弱光點,對較大的囊性腫塊亦可採用加壓方法,了解其張力,有無變形。
6.了解腫塊與子宮的毗鄰關係,有無融合連續,以鑒別腫塊來自子宮或附件。子宮直腸窩為卵巢癌.盆腔膿腫、積液的好發部位。子宮前方為卵巢良性畸胎瘤、囊腫好發部位。兩側附件區,宮底上方為卵巢良性腫瘤、囊性畸胎瘤好發部位。
7.有時直腸糞塊可與輸卵管腫塊、子宮直腸窩炎性包塊混淆,必要時可在清潔灌腸,排便後複查,糞塊局部無觸痛,移動度大,實時超聲可看到腸蠕動。
USG對子宮肌瘤、子宮腺肌病、子宮內膜癌、子宮畸形、卵巢囊性腫瘤、卵巢實質性腫瘤和盆腔炎性腫塊有診斷價值。舉幾個疾病加以介紹。
(一)子宮肌瘤 子宮肌瘤聲象圖表現主要與肌瘤的位置、大小和有無繼發變性等因素有關。其主要表現為:①子宮增大或出現局限性隆起,致子宮斷面形異常,輪廓線不規則;②肌瘤結節部一般呈圓形低回聲或等回聲區,有時則呈分布不均的強回聲作區。等回聲結節周圍常可見假包膜所形成的低回聲暈圈,肌瘤結節內無繼發變性時回聲較均勻,以低回聲最為多見。一般肌瘤衰減不甚明是,肌瘤後面的子宮回聲常較清楚,但當探查到肌纖維排列紊亂,幾何形態複雜而又較大的肌瘤時,衰減可變得明顯,致肌瘤後面子宮圖像模糊不清;③子宮內膜回聲的移位與變形,肌壁間瘤結節可壓迫和推擠宮腔,使宮腔內膜回聲移位或變形,粘膜下肌瘤則表現為子宮內膜回聲增強、增寬或顯示圓形的瘤體結構;④膀胱壓跡與變形,大的肌瘤,特別是漿膜下肌瘤,可明顯地使膀胱移位、變形和引起尿瀦留等表現。
從聲象圖改變可確定肌瘤為單發名多發,後者可顯示宮輪廓線有多處隆起,斷面形態不規則,內部回聲強弱不均或出現各種繼發變性的徵象。在瘤體結節內出現局限性強回聲區主要為脂肪變性和鈣化所致。後者可顯示聲影。當肌瘤有玻璃樣變組織液化為假性囊腫,在聲象圖上則出現圓形無回聲區,邊界清晰,後方回聲增強,經陰道內腔USG對1cm以下的粘膜肌瘤亦可發現。
(二)子宮畸形 根據聲象圖上子宮小、縱橫斷面上均不能發現子宮,可診斷幼稚子宮和先天性無子宮。根據子宮外形的異常可診斷雙子宮、雙角子宮和單角子宮等。
(三)卵巢囊性腫物 卵巢囊性腫物包括非腫瘤性和瘤性兩類;前者包括濾泡囊腫、黃體囊腫、黃素囊腫、多囊卵巢和卵巢子宮內膜異位囊腫;後者主要包括漿液性和粘液性囊腺瘤(癌)和皮樣囊腫。
卵巢囊腫聲象圖上多表現為圓形無回聲暗區,邊緣清晰光滑。大小、數目依不同病變而異。濾泡囊腫和黃體囊腫常單發,突出於卵巢表面,隨訪觀察,可自行縮小或消失。多囊卵巢則兩側卵巢增大,內有多個無回聲暗區。卵巢子宮內膜異位囊腫由於血液的機化和纖維素沉積,在無回聲暗區可出現不均勻回聲。
漿液性與液性囊腺廇(癌)均表現為無回聲暗區。前者壁薄,後者壁厚,且可有散在細小光點回聲和多房性間隔光帶。若囊內有乳頭狀結構,則可見光團或光斑向囊內突入。如為癌,則腫塊形狀不整,囊壁厚薄不一,表面不光滑,內部有散在浮動光點和光團。
囊性畸胎瘤(皮樣囊腫)在聲象圖上可見液性暗區內明顯的強光點、光團,並伴有衰減或聲影(圖1-4-3)。
漿液性、粘液性卵巢囊腫及卵巢皮樣囊腫三者占卵巢腫瘤中的90%以上,在聲象圖上表現均為液性無回聲區,其鑒別點見表4-5-2。
表4-5-2 漿液性、粘液性和皮樣囊腫USG鑒別診斷
| 漿液性襄腫 | 粘液性囊腫 | 皮樣囊腫 | |
| 大小 | 中等或偏大 | 大或巨大 | 中等大 |
| 內部回聲 | 單純液性無回聲區 | 無回聲區內有細弱光點 | 強弱不等的細小光點 |
| 單、多房 | 單(多)房性 | 多房性間隔 | 單房性 |
| 囊壁回聲 | 薄 | 厚 | 厚 |
| 單、雙側 | 雙側 | 單側 | 單側 |
(四)卵巢實質性腫瘤 卵巢實質性腫瘤較卵巢囊性腫瘤少見,USG可表現為均質性強回聲和均勻性低回聲,前者有纖維瘤、腺纖維瘤等,後者有肉瘤、卵泡腺瘤等。實質非均質性有腺癌,實質性畸胎瘤,當各種實質性腫瘤有出血、壞死時可表現為混合性圖像。良性實質性腫瘤圖像表現為腫瘤形態規則,輪廓清晰,邊緣光滑完整,內部回聲為分布均勻的散在細小光點;均質性透聲性良好者可有後方回聲輕度增強效應。惡性實質性腫瘤則形態多不規則,輪廓模糊,邊緣回聲不整,厚薄不均,內部回聲強弱不均,呈雜亂光點或融合性光團,後方回聲無增強效應或有輕度衰減。
(五)盆腔炎性腫塊 早期聲象圖上一般無特殊表現或僅表現子宮邊界模糊,附件部呈實質不均質性腫塊,邊界不清。當有輸卵管積膿或積水或有盆腔膿腫形成時,則表現為大小不等的圓形無回聲區或呈單個臘腸形無回聲區,常有周圍腸管粘邊,邊界不規則或不清楚。
三、產科疾病USG診斷
USG診斷在產科領域的應用極為廣泛,可自妊娠至分娩前各時期進行周密觀察,揭示宮內胚胎的發育,一般閉經後第5周即可顯示妊娠囊圖像。且獲得胎心、胎動的資料早,這不僅是確診妊娠的依據,並能鑒別胎兒是否存活。同時通過某些參數的觀測可提供胎兒生長、發育的資料,對某些先天畸形、胎盤位置異常等可作出診斷。羊水穿刺時超聲定位也安全可靠。USG方法簡便易行,提供結果迅速,對母嬰均無損害,因而,在許多方面已代替其他影像診斷方法。
(一)早期妊娠 妊娠早期,聲象圖上可見子宮增大,於子宮底部附近顯示一圓形光環,即孕囊回聲,囊壁完整,厚度均勻,回聲強度一致,囊內呈液性無回聲區。以後,孕囊迅速增大。
在孕囊的無回區中可見猶如豆芽狀的光帶,即為胚芽。第6周末,在孕囊內胚芽的部分光點可見有節律的跳動,為原始心管的搏動。第12~ 13周時,羊膜囊充滿整個子宮腔而與子宮壁重合,逐漸缺少清晰的孕囊邊界。
妊娠早期的胎盤為半月形光點區,附著在孕囊的側壁上,最早在妊娠第9周顯示,其光點的亮度強於子宮肌層。胎頭光環在妊娠12周顯示(圖1-4-3)。
定期連續測量孕囊的大小以及胎兒的有關結構,如頭臀長度、胎頭雙頂徑、股骨長度等,可了解胎兒的生長發育情況和估計孕齡。
(二)流產和死胎 流產的聲象圖表現為:①孕囊皺縮,邊緣不規則或不完整;②孕囊下移至子宮下端或宮頸部;③隨訪中,子宮或孕囊不增大。USG檢查相隔1周末見孕囊增大,頭臀長度增長或逐漸顯示孕囊的凹陷,胎心胎動消失則為宮內死胎。孕14周以後,如胎兒死於宮內,除胎心搏動與胎動消失外,還可以觀察到胎頭、胎兒胸腹部皮膚、皮下組織呈雙線狀回聲,或同心圓改變。胎兒顱骨可見重疊、變形,脊柱彎曲過度可呈直角。
(三)葡萄胎 聲象圖表現為:①子宮增大;②宮腔內充滿密集不均勻性光點及蜂窩狀暗區或間有瀰漫、明亮的粗大光斑,形如落雪狀;③宮腔內無胎兒結構,無胎心搏動,無胎動;④子宮兩側可見圓形或橢圓形無回聲區,其內可有間隔狀光帶,壁薄且光滑。此為合併卵巢黃素囊腫圖像,葡萄胎患者中25%~60%有黃素囊腫。
(四)異位妊娠 USG對異位妊娠的診斷主要依據是有閉經史的早孕婦女,宮內無孕囊回聲;子宮周圍有邊界模糊的混合型腫塊;子宮直腸窩內顯示無回聲區。
(五)多胎妊娠 多胎妊娠中,以雙胎最多見,其聲象圖表現為:①子宮大於同期妊娠周數;②妊娠早期,宮腔內見到兩個妊娠襄囊,一般可診斷為雙胎,但也有可能僅其中一個發育成長,故不能過早依據孕囊數確定胎兒數,需隨訪觀察;③中期妊娠時,常可在同一幀聲象圖上顯示兩個胎頭或兩胎兒軀幹,連續掃查可觀察到兩個完整的胎兒圖像,並可見各自的胎心,兩個胎心的搏動頻率不同;④多數可見兩羊膜囊間的中隔呈一漂浮的條狀光帶回聲;⑤單卵雙胎常有一個大的胎盤,雙卵雙胎可顯示有兩個胎盤附著子宮壁上。
USG對胎位的判斷也有重要價值。
(六)胎兒畸形 USG對胎兒畸形的診斷有重要價值。
羊水過多伴發的胎兒畸形:中樞神經系統畸形最為多見,約佔45%。其中以無腦兒及脊柱裂最常見。在孕10~12周時USG如不能見到完整胎頭光環或即使看到胎兒眼眶,顳骨和枕骨,但其頭端無正常骨結構時,可提示為無腦兒。
正常胎兒脊柱在16~17周時USG便能清晰顯示,脊柱裂時,兩排串珠樣脊柱強回聲於某處排列失常,間距增大及缺失,局部皮膚光帶斷離;脊回聲中斷處可見囊性膨出物,其壁光滑而薄,內呈液性暗區,為脊膜膨出。腦膜膨出USG所見主要是在胎頭的枕或額部,自顱向外突出一囊狀物,內充滿液體或腦組織。
胃腸畸形:約佔30%,胃腸道高位閉鎖,USG可見腸腔明顯充液,且其外形很少改變。十二指腸閉鎖時,可見胎兒上腹部並列有二個液性無回聲區,胃泡一般較大,且處於左側一邊。回、空腸閉鎖時,腹部可見較多的充液腸段。
羊水過少伴發的胎兒畸形:腎缺如:孕17~22周時90%胎兒在脊柱兩側可發現胎腎,在孕20周後大多數胎兒在骨盆內可見到膀胱無回區,持續觀察1~1.5小時膀胱區可見充盈和排空現象,說明胎腎的功能正常。若系腎缺如則二者均不顯示。
多囊腎:在胎兒腎區可見多個大小不等的無回聲區,代替了正常腎實質。
尿道閉鎖;USG可見一大而張的膀胱、腎及輸尿管積水。
(七)胎盤異常 胎盤形態的觀察及對胎盤成熟度的分級:胎盤聲象圖隨胎齡的增長而有變化,妊娠第8周前,子宮斷面上可孕囊部分增厚突起,妊娠第10~12周即可清晰顯示具有特徵性的光點狀回聲,約在妊娠第18周,由絨毛膜變成顯而易見的胎盤,而出現一種特殊的回聲結構。
根據圖象上胎盤的回聲結構,可對其成熟程度進行分級。
前置胎盤:由於胎盤具有特有的回聲結構,故易於識別並確定其附著的部位。正常胎盤附著在子宮前壁、後壁或側壁,其下緣離子宮內口尚有一段距離。在確定有無前置胎盤時需適度充盈膀胱,觀察胎盤緣與子宮內口之間的關係,當胎盤下緣達子宮頸內口邊緣處時,為邊緣性前置胎盤;子宮頸內口有部分胎盤覆蓋時,為部分性前置胎盤;子宮頸內口完全被胎盤所覆蓋時為中央性或完全性前置胎盤(圖1-4-3)。
胎盤早期剝離:胎盤的正常位置,在胎兒娩出前,部分或全部與子宮發生分離,為胎盤早期剝離,是妊娠晚期陰道出血主要原因之一。其聲象圖表現為:①胎盤與子宮壁之間出現不規則的液性無回聲區,其內亦可有少許光點回聲,是為胎盤後血腫;②剝離處的胎盤增厚,向羊膜腔內膨出。嚴重胎盤早剝,多伴有胎兒死亡、胎動與胎心搏動消失。沒有形成血腫的胎盤早剝,期胎盤聲象圖可無明顯變化。
USG在產科領域,諸台對胎兒行為狀態的觀察(胎動、胎兒呼吸、胎心搏動等),胎兒成熟度的多參數計測以及在圍生期醫學中均有著極為廣闊的應用前景。
| 關於「醫學影像學/女性生殖系統USG診斷」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |