弱視眼的擁擠現象
| A+醫學百科 >> 弱視眼的擁擠現象 |
弱視眼的體征之一是對單個字體的識別能力比對同樣大小但排列成行的字體的識別能力要高的多,這個現象叫擁擠現象。
目錄 |
弱視眼的擁擠現象的原因
(一)斜視性弱視(strabismic amblyopia)。患者有斜視或曾有過斜視,由於眼位偏斜而發生復視,為了解除或克服斜視所造成的復視,大腦視皮質中樞就抑制由斜視眼傳入的視覺衝動。斜視眼的黃斑功能長期被抑制而導致弱視。這種弱視是斜視的後果,是繼發的,功能性的,因而早期適當治療,弱視眼的視力可以提高,但也有少數頑固病例,雖經長期治療,視力改善不多。
(二)屈光參差性弱視(anisometropic amblyuopia)。由於兩眼屈光參差較大,在兩眼黃斑形成的物象清晰度不同或大小差別太大,融合困難,腦皮質中樞只能抑制來自屈光不正較大的眼的物象,日久發生弱視。這種弱視是功能性的,經過治療有可能恢復視力。如果早期矯正屈光不正有可能防止其發生。
(三)形覺剝奪性弱視(form deprivation amblyopia)。在嬰幼兒期,如有角膜混濁、上瞼下垂、先天性白內障,甚至不恰當的遮蓋一眼,使得光線不能充分進入眼內,剝奪了該眼黃斑接受正常光刺激的機會,視功能發育受到抑制而發生弱視。這種弱視,不僅視力低下,而且預後也差。
(四)屈光不正性弱視(ametroic amblyopia)。多為雙側性。發生在沒有戴過矯正眼鏡的高度屈光不正者。戴合適眼鏡後,能使視力逐漸提高,但為時較長,一般需2~3年。
(五)先天性弱視(congenital amblyopia)。發病機理目前尚不十分清楚,可能由於在出生後,視網膜或視路發生小出血而影響視功能的正常發育。有些繼發於眼球震顫,全色盲等。這種弱視預後不佳。
(一)發病原因
目前多採用von Noorden的分類,即將弱視分為如下5種:斜視性弱視、屈光不正性弱視、屈光參差性弱視、形覺剝奪性弱視和先天性弱視。Dale建議將從出生到6歲這一視覺發育敏感期產生的視覺發育障礙所引起的弱視稱為發育性弱視。發育性弱視包括斜視性、屈光不正性、屈光參差性、形覺剝奪性弱視,不包括先天性弱視(圖1)。
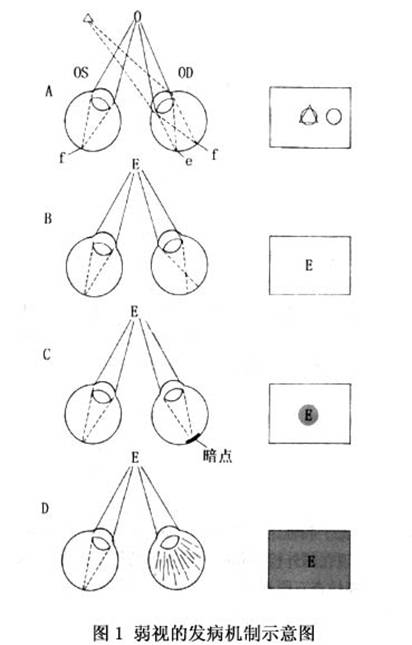
1.斜視性弱視(strabismic amblyopia) 斜視發生後,兩眼不能同時注視指定目標,同一物體的物像不能同時落在兩眼視網膜的對應點上,因而引起複視。另外,當斜視發生後,雙眼黃斑注視不同目標,由於融合功能存在,大腦中樞將兩眼黃斑所注視的兩個截然不同的目標重疊在一起,因而產生混淆。因斜視引起的復視和混淆給患者帶來極度不適,視中樞就主動抑制斜視眼黃斑輸入的視覺衝動。當該黃斑長期處於被抑制狀態後就會導致斜視性弱視的發生。
單眼斜視易發生弱視,而交替性斜視由於兩眼存在交替注視和交替抑制,其抑制是暫時的,故不易形成弱視。
內斜視發病較早,常發生在雙眼單視功能形成之前,所以弱視易發生。外斜視一般發病較晚,斜視眼黃斑抑制較輕,一旦斜視被矯正之後易恢復雙眼單視功能。
這種弱視是斜視的後果,是繼發的、功能性的,因而是可逆的,預後較好。但斜視發生得越早,弱視程度越深,如不及時治療,治癒的可能性就很小。
斜視性弱視從統計學上看有以下4個待點:
(1)內斜視比外斜視的弱視發生率高。
(2)恆定性斜視比間歇性斜視的弱視發生率高。
(3)3歲以前出現斜視時弱視的發生率高,而且弱視不易治癒。
(4)單眼斜視持續時間越長,弱視程度越深。
2.屈光不正性弱視(ametmpic amhlyopia) 屈光不正性弱視多見於中高度遠視及散光,由於在視覺發育的關鍵期(出生至3歲)及敏感期(6歲前),沒有給予正確的驗光配鏡,視網膜上的物像始終是模糊不清的,大腦中樞長期接受這種模糊的刺激,久之便可形成弱視。這種弱視由於兩眼視力相等或接近,沒有雙眼融合障礙,不引起黃斑深度抑制,故在配戴合適眼鏡後,兩眼視力均會提高,是弱視治療效果中最好的一種。
關於散光引起弱視的原因是角膜相互垂直的兩條子午線的角膜曲率半徑不等,外界物體的影像通過眼的屈光系統,特別是角膜,不能在視網膜上形成焦點而是形成焦線,無論眼如何調節,視網膜上始終不能形成清晰的影像,日久便會形成所謂的子午線性弱視。
3.屈光參差性弱視(anisometropic amblyopia) 雙眼屈光度不等叫屈光參差。大多是遠視,雙眼球鏡之差≧1.50D,柱鏡之差≧1.0D。由於屈光參差太大,落在兩眼視網膜上的物像清晰度和像的大小均不等(雙眼屈光度每相差1.0D,雙眼物像大小相差2%),視中樞易於接受物像較清晰一眼的視覺傳導,而抑制來自屈光不正較大的眼球的物像,久而久之屈光度較高的一眼的物像被抑制而形成弱視。即使兩眼的屈光不正完全矯正,但兩眼視網膜上形成的物像大小不等,物像大小之差超過5%時視中樞就很難將這一大一小的物像融合成1個。所以屈光參差性弱視的形成是兩眼視網膜物像的不等,視中樞融像困難所出現的主動性抑制屈光不正度數較高一眼物像傳導的結果。
近視性屈光參差不易形成弱視,因為患者常用近視較輕的一眼視遠,用近視程度較重的一眼視近。他們的注視性質一般為中心注視或旁中心注視,經屈光矯正後視力都能提高,但如果屈光參差太大,雙眼出現明顯的不等視,視中樞很難將雙眼視網膜物像融合,不能形成雙眼單視,則近視程度較重的一眼形成弱視。
早在1932年Ames從理論上和臨床上將雙眼不等視確定為一個獨立領域。Lancaster對影像不等進行了系統研究。現在國外檢查雙眼影像不等的儀器很多,目前廣為使用的是粟屋忍設計的不等視檢查圖,但它只能檢查雙眼視網膜上的像差,不能測定保持融合和立體視的閾值,而雙眼不等視檢查的目的是測定保持雙眼單視功能所允許的雙眼像差的閾值。我國劉藹年、顏少明應用雙眼視覺分為一級同時視、二級融合、三級立體視的經典理論及紅綠互補原理設計研製的《雙眼影像不等視檢查圖》解決了同時可測得三項像差功能的問題,即視網膜像差功能、雙眼融合像差功能、立體視雙眼像差功能。
4.形覺剝奪性弱視(deprivation amblyopia) 在嬰幼兒視覺發育的關鍵期(3歲以前)由於角膜病、先天性白內障、完全性上瞼下垂及患眼病而進行遮蓋治療時所引起的弱視稱為形覺剝奪性弱視。因為它是發生在嬰幼兒視覺發育的關鍵期,會對視力造成極其嚴重的損害。因此必須強調儘早去除剝奪因素,儘早進行弱視治療,否則這種弱視將成為不可逆性。von Noorden認為,8歲以上兒童視覺已基本成熟,能抵制產生弱視的因素,不會發生弱視。
5.先天性弱視(congenital amblyopia) 目前發病機制尚不清楚。von Noorden推測新生兒因急產、難產、助產等易發生視網膜黃斑部、視路出血,由此可能影響視功能的正常發育而導致弱視,而栗屋忍經臨床觀察、隨訪,發現新生兒視網膜黃斑出血能很快被吸收,並不會因此而引起弱視。
有些先天性弱視是繼發於先天性微小眼球震顫,這種震顫頻率高,幅度小,不易觀察,只有在眼底鏡下才能發現,由於眼球經常處於高頻、微小震顫狀態,致使黃斑不能固視而產生弱視。
粟屋忍將微小斜視性弱視(microtropia amblyopia)也視為一種單獨類型的弱視。由於微小斜視外觀上不易發現,就診時間晚,黃斑中心凹長期處於抑制狀態,最易引起牢固的旁中心注視。根據視網膜解剖生理特點,黃斑中心凹視銳最高,稍偏離中心凹一點視銳度就明顯下降,如果長期用旁中心注視,中心凹長期受抑制而導致弱視。
(二)發病機制
1.視覺剝奪 Wiesel和Hubel首先發表關於縫合視覺未成熟小貓的眼瞼所造成的視覺剝奪引起的視皮層的生理學改變和在外側膝狀體的組織學改變。這些實驗指出在小貓出生後12周內縫合單側眼瞼可以顯著減少受被剝奪眼刺激的和與雙眼連接的腦皮層細胞。視覺中樞發生功能性變化,同時外側膝狀體接受被剝奪眼輸入的細胞層次也發生組織學變化。被剝奪眼的細胞比正常眼的明顯縮小。Wiesel等的工作引起了學者們廣泛的興趣。各實驗室爭相仿效,但由於實驗動物的類別不同,所取得的結果也不一致。
鑒於猴的視覺系統在功能和形態學上類似人類,所以von Noorden等用猴做實驗。有的組作單側眼瞼縫合,有的組作眼外肌手術,人為地造成斜視,結果總結於後:①能使人們產生弱視的機制同樣在猴也能引起弱視;②猴的視覺系統同人一樣,只有在出生後一個短時間內對視覺異常或減弱了的視覺輸入敏感,產生弱視;③長期地加強應用主眼可以使已成為弱視的主眼逆轉為主眼。總之,弱視的發病機制極為複雜,為了簡化問題,von Noorden將自己的和其他實驗室的研究結果總結為以下幾條:①某些實驗動物的視覺系統,在出生12周內對異常或減弱的視覺輸入非常敏感;②在這12周敏感期,短期的視覺異常刺激即可使各種動物的視覺系統發生一個可預知的、行為的、生理學及組織學異常。von Noorden稱這一型異常為視覺剝奪症候群。在不同病因引起的實驗性弱視(視覺剝奪症候群)中,有很多表現是相同的,因此其發病機制也是相同的,即視覺剝奪。單側或雙側眼瞼縫合與完全性白內障或廣泛角膜混濁可以比擬,它們都同樣地減弱進入眼內的光線,使黃斑不能形成清晰物像。屈光參差患者的屈光度更高的一隻眼的物像是模糊的,高度遠視的雙眼物像也是模糊的。在斜視病例,斜視眼的聚焦物像是由注視眼的調節需要決定的,所以斜視眼的物像經常是模糊不聚焦的。因此各種弱視都有視覺(形覺)剝奪問題。
2.雙眼相互作用 在形成弱視方面另有一個重要因素,即雙眼相互作用。在正常情況下,位於外側膝狀體或腦皮層的雙眼細胞處於平衡狀態。在出生後早期視覺發生異常時,被剝奪眼的細胞在兩眼競爭過程中處於不利地位,因而生長受到阻礙。這發生在兩眼視覺輸入不等的情況下,例如在單側眼瞼縫合或遠視性屈光參差,非剝奪眼的清晰物像與剝奪眼或屈光度更大的那隻眼的模糊物像之間發生競爭。在斜視眼黃斑上形成的物像與注視眼黃斑上的也不同,這也引起競爭。動物實驗和臨床病例都顯示在弱視形成的機制方面,雙眼競爭也參與的。雙側形覺剝奪性弱視純屬雙側先天性白內障、緻密的角膜混濁或未矯正的雙側高度遠視的結果;而由於斜視、屈光參差、單側白內障以及遮蓋性弱視引起的單側弱視則是形覺剝奪和雙眼相互作用異常合併而形成的。
3.腦皮質主動抑制 近年來生物學和藥理學方面都有些初步實驗性報導證實在發育性弱視確實存在有腦皮質主動抑制。
(1)生理學證明:認為動物的主眼對單側發育性弱視眼起皮質主動抑制作用。例如Kratz報導在視覺被剝奪5個月後摘除健眼可使被剝奪眼立刻由僅驅動6%的視皮質細胞提高到驅動31%。這說明主眼抑制了被剝奪眼的驅動細胞功能。摘除主眼後,被剝奪眼迅速恢復功能,但達不到原有的水平。
(2)藥物學證明:在動物靜脈注射bicuculline能使對剝奪眼無反應的腦皮質細胞起反應,以減少視覺系統各層次的抑制作用。實驗者可使腦皮質與被剝奪眼之間的聯繫60%重新恢復。可惜靜脈注射bicucul-line能引起抽搐。在視覺被剝奪的動物靜脈注射naloxone可使45%~50%的腦皮質細胞恢復接受雙眼視覺輸入。
弱視眼的擁擠現象的診斷
1.光覺 絕大多數患者通過黑暗玻璃片看視力表,視力都相應地減退幾行,但有些弱視眼則不然,在弱視眼前放不放黑暗玻璃片都能看清同一行視力表,有時視力甚至可以略有提高。在暗淡和微弱的光線下,弱視眼的視力改變不大。 von Noorden和Burian發現將密度濾過片放在正常眼前可使視力減低3~4行,但在斜視性弱視眼前(遮蓋主眼)放同樣密度的濾過片,視力不受影響或僅輕微減低。在器質性弱視(中心性視網膜疾患及青光眼等)眼前放同樣密度的濾過片,則視力高度減退。因此他們認為用中性密度濾過片檢查可以鑒別可逆性弱視與器質性病變所致的視力減退。後來學者們又發現有些沒有器質性病變的可逆性弱視,像器質性弱視一樣,在中性密度濾過片檢查下,視力也高度減退。這個原因一直不清楚直到Hess在低亮度照明下,檢查斜視性與屈光參差性弱視的對比敏感性功能(contrast sensitivity function,CSF)時,才發現這兩組病例的反應不同。斜視性弱視的CSF在低度照明下升高到與正常眼相同,但屈光參差性弱視在低度照明下的CSF比正常眼低下,與器質性病變相同。這些結果提示:中性密度濾過片檢查僅能鑒別斜視性與器質性弱視而不能鑒別屈光參差性與器質性弱視。
2.對比敏感度 對比敏感度(CSF)檢查是檢查形覺功能的方法之一。通過測定視器辨認不同空間頻率的正弦條柵所需要的黑白反差來評定視功能的好壞。它不僅反映視器對細小目標的分辨能力,也反映對粗大目標的分辨能力,故能更全面地反映視功能,遠較視力表視力檢查敏感。Rogers檢查了弱視患兒的CSF,發現弱視的視力與CSF之間有直線性關係。當視力降低時,CSF也低下,曲線的高峰值向左移(向低空間頻率端)。經遮蓋療法弱視眼視力已達20/20時,主眼與弱視眼的CSF仍有顯著性差異,原弱視眼的CSF比主眼仍然低下。斜視性和屈光參差性弱視都同樣有這種現象。Hess發現形覺剝奪性弱視的CSF與斜視性及屈光參差性者有顯著差異,前者對固定的和移動的視標的敏感度極度低下,有些病例僅見檢查視野中有物體移動,但不能分辨具體的條柵。
斜視性弱視患者的CSF測定有兩種表現,第1組僅對高空間頻率低下,第2組則對高、低空間頻率都降低;後者的弱視程度比前者為重而且弱視發病年齡也較早。因此Hess建議將斜視性弱視進一步分為高空間頻率異常型及全空間頻率異常型。這兩型在斜視類型、治療反應及弱視複發各方面都沒有區別。
汪芳潤對正常人及弱視患者進行了CSF測定,發現弱視眼的CSF曲線保持山形,但較正常眼為低,峰值左移,曲線由中空間頻率區開始下降,至高空間頻率區下降迅速。單側弱視眼的CSF,用自身主眼與弱視眼比較可以發現:①弱視眼的CSF曲線全頻段或在高、中頻段明顯降低;②曲線高頻端的截止頻率向左移;③曲線高峰頻率向左移1~2個檢查頻率。
3.擁擠現象 弱視眼的體征之一是對單個字體的識別能力比對同樣大小但排列成行的字體的識別能力要高的多,這個現象叫擁擠現象。Hilton發現弱視患兒對單個字的視力可能正常或接近正常,只有用排列成行的字體檢查,才能發現弱視。因此用單個字體的檢查結果不能反映弱視的真實情況。
約有1/3的發育性弱視在初起時沒有擁擠現象,但在治療期間忽然出現。各弱視眼對行字體與單個字體識別力的差異很大。行字體視力越低下則二者之間的差別也越大,有的很驚人。例如有些病例的行字體只能識別6/30而單個字體的識別力則為6/6,單個E字視力表為0.6者僅為行字體E字表的0.25左右。這是因為鄰近視標之間的輪廓相互影響關係。
最初認為擁擠現象僅見於弱視,是弱視患者所具有的特徵。Tommila則持不同意見,認為擁擠現象與視力水平有關,視力越差,擁擠現象越嚴重。因為由於其他眼病引起的視力高度減退也可有這現象。同時在人為的(用鏡片使視力模糊)病例也可引起本現象。
用Snellen視力表作為檢查弱視的程度和治療效果的依據是不完全恰當的,尤其為深度弱視,因為Snellen視力表在0.1~0.3行處只有1~3個字,由於字數少,容易記憶,也不易引起擁擠現象。為了克服這些不足,Tommila設計了一種新型視力表,每一行的字數相等(圖2)。用Snellen視力表與新型表對84例弱視患兒進行測驗和對比,發現僅在視力為0.05~0.1的患兒中,這兩種不同的E字表的檢查結果有明顯差異,最大的差別為5.8倍,單個E字表為0.6者僅為行列E字表的0.25左右。

發育性弱視患者應有單個字體和行列字體兩種視力表檢查。弱視治療的目的是要使行字體視力變為正常。行字體視力不正常者不能算作弱視治癒。治療一個時期後,如果單個字體的識別力變為正常而行字體視力仍不正常則預後不佳,獲得的視力多不能維持。二者之間的差別越大,預後越差,二者的差別逐漸縮小,則預後良好。
治療結束時,患者有無擁擠現象對於判斷預後有相當價值。檢查擁擠現象有臨床意義,應當常規執行。
4.注視性質 弱視患者中有兩種不同注視性質,即中心注視及旁中心注視。可用投射鏡(projectoscope)檢查。遮蓋健眼,令患者用弱視眼直接注視投射鏡中的黑星,檢查者觀看投射鏡中的黑星是否正好位於患眼的黃斑中心凹上。用黃斑中心凹注視者稱中心注視,用中心凹周邊處視網膜注視則稱旁中心注視。
關於旁中心注視的分類法,各家主張不一。Malik用投射鏡將各家的分類法綜合成為一個極為詳細和全面的分類法。但這個分類法太繁瑣複雜,不切合臨床應用。我們同意用投射鏡將注視性質分為4型:①中心注視——黃斑中心凹恰好在黑星中央,如果中心凹在黑星上輕微移動但不出黑星範圍,則為不穩定中心注視;②旁中心凹注視——中心凹在黑星外但在3°環內;③黃斑注視——中心凹在3°環與5°環之間;④周邊注視——中心凹在黃斑邊緣部與視盤之間,偶有在視盤鼻側者。這個分類法簡明易記,也符合臨床及科研應用(圖3,4)。
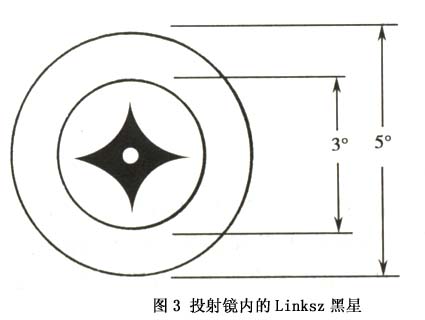
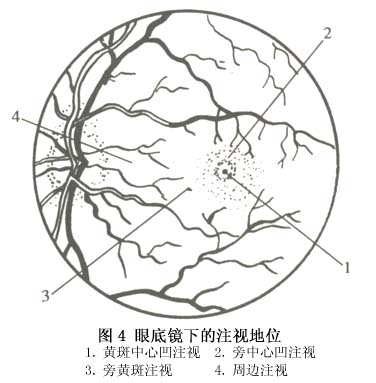
旁中心注視可以是水平位也可以是垂直的,可以是穩定的也可以是遊走性的,離黃斑中心凹越遠,遊走性越大。遊走性旁中心注視的預後比穩定性旁中心注視者優越。一般趨勢是注視點離中心凹越遠,該弱視眼的視力越差。
沒有投射鏡者可用手電筒比較兩眼的Kappa角,估計弱視眼為中心注視抑或旁中心注視。如為中心注視,則角膜光反射必位於兩眼的相同位置,說明兩眼Kappa角的大小和「正」「負」完全相同。如為旁中心注視,則兩眼的Kappa角有顯著差異。用手電筒估計注視性質,方法簡便易行,不用特殊器械,但結果並非絕對準確,極輕度的旁中心注視不易察覺。
國外各家報導的旁中心注視的發生率極不一致(23%~82%)。
檢查注視性質對估計預後及指導治療有重要臨床意義。如果患眼不能轉變為中心注視則視力進步的可能性很小。這並不意味著注視點轉為中心後視力就可以恢復正常和持久,但也不能否認中心注視是獲得標準視力的基礎。
2.眼底檢查 極為重要。首先要除外引起視力低下的眼底疾患。如果眼底正常,患者又有病史或臨床所見(例如斜視),則診斷髮育性弱視很可能是正確的。
弱視眼的擁擠現象的鑒別診斷
屈光不正性弱視:雙眼均有明顯的遠視、近視、散光,不能雙眼單視造成視物模糊,即使配鏡視力下降也很快。
單純近視散光:當一條主要子午線上的平行光線在視網膜上成像,和它垂直的另一條子午線上的平行光線在視網膜前聚焦成像時,我們稱這種屈光狀態為單純近視散光。
復性近視散光:如果兩條互相垂直的主要子午線上,平行光線都是在視網膜前成像,但是它們的屈光力不相等,我們稱這種近視散光為復性近視散光。
近視弧:在近視眼中是最常見的眼底變化。最小的不易看出,大的可達視盤大小。有的圍繞視盤,甚者可達到黃斑區。近視弧如不侵及黃斑區,對視力影響不大;侵犯黃斑者,視力(包括近視力)顯著下降。一般地說,難以單獨根據弧的形態來肯定近視眼是否仍在進行中。但根據眼底觀察,如果邊緣是清楚的,可以推測近視已經停止進行;反之,如果邊緣不規則,眼球的伸張可能還在進行中。當近視弧範圍較大,尤其已經形成鞏膜圓錐或鞏膜後葡萄腫時,由於視神經管的傾斜,看上去視盤不是正圓,而成為縱的橢圓形。由於視乳頭的顳側部分距離角膜比鼻側遠些,也是視盤的表面發生傾斜的一種原因。
1.光覺 絕大多數患者通過黑暗玻璃片看視力表,視力都相應地減退幾行,但有些弱視眼則不然,在弱視眼前放不放黑暗玻璃片都能看清同一行視力表,有時視力甚至可以略有提高。在暗淡和微弱的光線下,弱視眼的視力改變不大。 von Noorden和Burian發現將密度濾過片放在正常眼前可使視力減低3~4行,但在斜視性弱視眼前(遮蓋主眼)放同樣密度的濾過片,視力不受影響或僅輕微減低。在器質性弱視(中心性視網膜疾患及青光眼等)眼前放同樣密度的濾過片,則視力高度減退。因此他們認為用中性密度濾過片檢查可以鑒別可逆性弱視與器質性病變所致的視力減退。後來學者們又發現有些沒有器質性病變的可逆性弱視,像器質性弱視一樣,在中性密度濾過片檢查下,視力也高度減退。這個原因一直不清楚直到Hess在低亮度照明下,檢查斜視性與屈光參差性弱視的對比敏感性功能(contrast sensitivity function,CSF)時,才發現這兩組病例的反應不同。斜視性弱視的CSF在低度照明下升高到與正常眼相同,但屈光參差性弱視在低度照明下的CSF比正常眼低下,與器質性病變相同。這些結果提示:中性密度濾過片檢查僅能鑒別斜視性與器質性弱視而不能鑒別屈光參差性與器質性弱視。
2.對比敏感度 對比敏感度(CSF)檢查是檢查形覺功能的方法之一。通過測定視器辨認不同空間頻率的正弦條柵所需要的黑白反差來評定視功能的好壞。它不僅反映視器對細小目標的分辨能力,也反映對粗大目標的分辨能力,故能更全面地反映視功能,遠較視力表視力檢查敏感。Rogers檢查了弱視患兒的CSF,發現弱視的視力與CSF之間有直線性關係。當視力降低時,CSF也低下,曲線的高峰值向左移(向低空間頻率端)。經遮蓋療法弱視眼視力已達20/20時,主眼與弱視眼的CSF仍有顯著性差異,原弱視眼的CSF比主眼仍然低下。斜視性和屈光參差性弱視都同樣有這種現象。Hess發現形覺剝奪性弱視的CSF與斜視性及屈光參差性者有顯著差異,前者對固定的和移動的視標的敏感度極度低下,有些病例僅見檢查視野中有物體移動,但不能分辨具體的條柵。
斜視性弱視患者的CSF測定有兩種表現,第1組僅對高空間頻率低下,第2組則對高、低空間頻率都降低;後者的弱視程度比前者為重而且弱視發病年齡也較早。因此Hess建議將斜視性弱視進一步分為高空間頻率異常型及全空間頻率異常型。這兩型在斜視類型、治療反應及弱視複發各方面都沒有區別。
汪芳潤對正常人及弱視患者進行了CSF測定,發現弱視眼的CSF曲線保持山形,但較正常眼為低,峰值左移,曲線由中空間頻率區開始下降,至高空間頻率區下降迅速。單側弱視眼的CSF,用自身主眼與弱視眼比較可以發現:①弱視眼的CSF曲線全頻段或在高、中頻段明顯降低;②曲線高頻端的截止頻率向左移;③曲線高峰頻率向左移1~2個檢查頻率。
3.擁擠現象 弱視眼的體征之一是對單個字體的識別能力比對同樣大小但排列成行的字體的識別能力要高的多,這個現象叫擁擠現象。Hilton發現弱視患兒對單個字的視力可能正常或接近正常,只有用排列成行的字體檢查,才能發現弱視。因此用單個字體的檢查結果不能反映弱視的真實情況。
約有1/3的發育性弱視在初起時沒有擁擠現象,但在治療期間忽然出現。各弱視眼對行字體與單個字體識別力的差異很大。行字體視力越低下則二者之間的差別也越大,有的很驚人。例如有些病例的行字體只能識別6/30而單個字體的識別力則為6/6,單個E字視力表為0.6者僅為行字體E字表的0.25左右。這是因為鄰近視標之間的輪廓相互影響關係。
最初認為擁擠現象僅見於弱視,是弱視患者所具有的特徵。Tommila則持不同意見,認為擁擠現象與視力水平有關,視力越差,擁擠現象越嚴重。因為由於其他眼病引起的視力高度減退也可有這現象。同時在人為的(用鏡片使視力模糊)病例也可引起本現象。
用Snellen視力表作為檢查弱視的程度和治療效果的依據是不完全恰當的,尤其為深度弱視,因為Snellen視力表在0.1~0.3行處只有1~3個字,由於字數少,容易記憶,也不易引起擁擠現象。為了克服這些不足,Tommila設計了一種新型視力表,每一行的字數相等(圖2)。用Snellen視力表與新型表對84例弱視患兒進行測驗和對比,發現僅在視力為0.05~0.1的患兒中,這兩種不同的E字表的檢查結果有明顯差異,最大的差別為5.8倍,單個E字表為0.6者僅為行列E字表的0.25左右。

發育性弱視患者應有單個字體和行列字體兩種視力表檢查。弱視治療的目的是要使行字體視力變為正常。行字體視力不正常者不能算作弱視治癒。治療一個時期後,如果單個字體的識別力變為正常而行字體視力仍不正常則預後不佳,獲得的視力多不能維持。二者之間的差別越大,預後越差,二者的差別逐漸縮小,則預後良好。
治療結束時,患者有無擁擠現象對於判斷預後有相當價值。檢查擁擠現象有臨床意義,應當常規執行。
4.注視性質 弱視患者中有兩種不同注視性質,即中心注視及旁中心注視。可用投射鏡(projectoscope)檢查。遮蓋健眼,令患者用弱視眼直接注視投射鏡中的黑星,檢查者觀看投射鏡中的黑星是否正好位於患眼的黃斑中心凹上。用黃斑中心凹注視者稱中心注視,用中心凹周邊處視網膜注視則稱旁中心注視。
關於旁中心注視的分類法,各家主張不一。Malik用投射鏡將各家的分類法綜合成為一個極為詳細和全面的分類法。但這個分類法太繁瑣複雜,不切合臨床應用。我們同意用投射鏡將注視性質分為4型:①中心注視——黃斑中心凹恰好在黑星中央,如果中心凹在黑星上輕微移動但不出黑星範圍,則為不穩定中心注視;②旁中心凹注視——中心凹在黑星外但在3°環內;③黃斑注視——中心凹在3°環與5°環之間;④周邊注視——中心凹在黃斑邊緣部與視盤之間,偶有在視盤鼻側者。這個分類法簡明易記,也符合臨床及科研應用(圖3,4)。
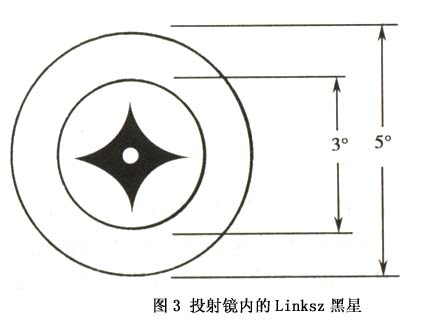
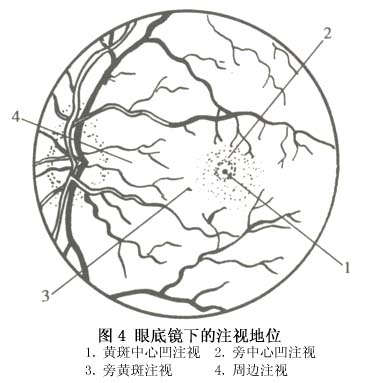
旁中心注視可以是水平位也可以是垂直的,可以是穩定的也可以是遊走性的,離黃斑中心凹越遠,遊走性越大。遊走性旁中心注視的預後比穩定性旁中心注視者優越。一般趨勢是注視點離中心凹越遠,該弱視眼的視力越差。
沒有投射鏡者可用手電筒比較兩眼的Kappa角,估計弱視眼為中心注視抑或旁中心注視。如為中心注視,則角膜光反射必位於兩眼的相同位置,說明兩眼Kappa角的大小和「正」「負」完全相同。如為旁中心注視,則兩眼的Kappa角有顯著差異。用手電筒估計注視性質,方法簡便易行,不用特殊器械,但結果並非絕對準確,極輕度的旁中心注視不易察覺。
國外各家報導的旁中心注視的發生率極不一致(23%~82%)。
檢查注視性質對估計預後及指導治療有重要臨床意義。如果患眼不能轉變為中心注視則視力進步的可能性很小。這並不意味著注視點轉為中心後視力就可以恢復正常和持久,但也不能否認中心注視是獲得標準視力的基礎。
2.眼底檢查 極為重要。首先要除外引起視力低下的眼底疾患。如果眼底正常,患者又有病史或臨床所見(例如斜視),則診斷髮育性弱視很可能是正確的。
弱視眼的擁擠現象的治療和預防方法
弱視是較為常見的兒童眼病,發病率為3%左右。弱視僅發生在視覺尚未成熟的嬰幼兒時期。因在視覺發育的關鍵期(3歲以前)和敏感期(6~8歲)是視覺發育的最快時期,同時也是視覺在遭受異常環境刺激最易產生永久性損害的時期。因此,在視覺發育的關鍵期和敏感期以內及時矯正屈光不正、屈光參差、斜視及去除視覺剝奪因素是預防弱視發生的根本辦法。兒科及眼科醫生應有相當強的預防弱視發生的意識,應注意觀察嬰幼兒是否有產生弱視的可能因素,並通過可行的檢測手段早期發現,及時糾正。
自1984年全國弱視、斜視防治學組成立以來,全國各省、自治區也都相繼成立了區域性的弱視、斜視防治組。截至目前,已召開多屆全國弱視、斜視學術交流會及國際學術研討會,在對弱視的基礎理論、心理生理、電生理等諸方面的研究中也取得了長足的進步。一支龐大的弱視斜視防治網已經形成。但這還不夠,還應當通過更多的宣傳媒介來宣傳弱視、斜視的有關知識及其危害,使更多的人了解有關弱視、斜視的基本知識,增強人們對弱視、斜視早發現、早治療的觀念。為配合計劃生育這一基本國策的實施,提高我國兒童身體素質,眼科工作者肩負著重要的責任。
眼睛的構造十分複雜、精細,而且十分容易受到損壞,輕者視力下降,重者失明。因此,保護好眼睛便成了一個不容忽視的問題,要養成良好的習慣必須從寶寶開始。
第一,在嬰幼兒時期就要注意用眼衛生,讓小孩的毛巾、手帕、臉盆跟大人分開使用,以免染上急性結膜炎、沙眼等傳染性眼病;教育小孩不用臟手揉眼睛;不要給小孩玩弄剪刀、針等銳利堅硬的東西,以免傷及眼睛。
第二,教育小孩子注意用眼衛生,小孩在玩玩具、看連環畫或畫畫時不要距離太近,要保持正確姿勢,且燈光要充足,不要太暗或太強。通常在小孩4歲時最好到醫院檢查一下視力,一旦發現情況,應及時治療。孩子到了入學年齡後,要注意勞逸結合,堅持做眼保健操,預防近視眼。
第三,少年兒童正值生長育時期,應鼓勵孩子多吃粗糧、雜糧、蔬菜、水果,少吃含糖量高的食物,最好不要吃零食、不要偏食。還應鼓勵孩子們多到室外活動,參加有益的體育鍛煉,注意眼睛的營養供給。
第四,注意預防傳染眼病及全身性疾病。許多傳染性眼病是通過直接接觸傳染的,不管是得了什麼眼病,都要及時到醫院去治療。一些全身性疾病對眼睛也有很大影響,如結核病、腎病等。因此,要注意防治,避免延誤病情。
參看
| 關於「弱視眼的擁擠現象」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |