物理診斷學/泌尿生殖系統核醫學檢查法
| 醫學電子書 >> 《物理診斷學》 >> 核醫學診斷 >> 泌尿生殖系統核醫學檢查法 |
| 物理診斷學 |
|
|
|
目錄 |
一、放射性核素腎圖
目前多用131I標記的鄰碘馬尿酸(131I-OIH)作為示蹤劑,在以「彈丸」方式作靜脈注射之同時,用腎圖儀的兩個探頭分別對準左、右腎區,描記腎臟濃聚和排泄示蹤劑的時間-放射性升降曲線,稱為放射性核素腎圖。
1.基本原理及正常腎圖:131I-OIH隨血流進入腎臟後,被腎小管上皮細胞吸收,繼之分泌入腎小管腔內,由尿液沖刷至腎盂,經輸尿管排入膀胱,從描記的腎圖曲線及由它計算出的多項指標,可判斷分側腎的功能狀態及上尿路通暢情況。
正常人左、右兩腎曲線的形態和高度基本相似,包括以下三段(見圖16-5-1)
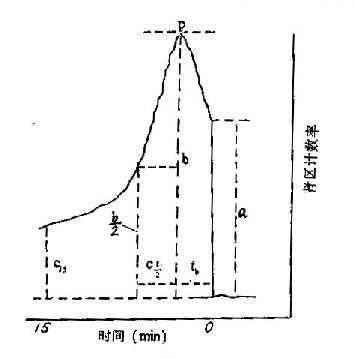
圖6-5-1腎圖分析
(1)示蹤劑出現段(a):系靜脈注射131I-OIH後10sec左右出現的急劇上升段,其高度在一定程度上反映腎臟的血流灌注量。
(2)聚集段(b):呈迅速斜行上升,5min內達高峰,平均峰時2~3min。上升的高度和速率主要反映腎有效血漿流量和腎小管細胞的功能。
(3)排泄段(c):其前部下降斜率與b段上升斜率相近,下降至峰值一半所需時間少於8min,c段下降的速率主要反映尿流量的多少,和包括腎小管在內的上尿路通暢情況。
2.異常腎圖的類型及其臨床意義:
(1)持續上升型:a段基本正常,b段持續上升,於檢查結束時(注射後15~20min)也未見下降的c段。此型出現在單側者,多見於急性上尿路梗阻;出現在雙側者,多見急性腎功衰竭少尿期,或繼發於下尿路梗阻所致的雙側上尿路引流不暢。
(2)高水平延長型:a段基本正常,b段上升不明顯且基本維持在同一水平,亦不見下降的c段。多見於上尿路梗阻伴明顯腎盂積水。
(3)拋物線型:a段正常或稍低,b段上升緩慢,峰時後延,c段下降緩慢,峰形圓鈍。主要見於脫水、腎缺血、腎功受損、上尿路引流不暢伴輕、中度腎盂積水。
(4)低水平延長型:a段低,無b段,於檢查期基本維持在同一水平。常見於腎功能嚴重受損也可見於慢性上尿路嚴重梗阻。
(5)低水平遞降型:a段低,無b段,只見放射性遞降。見於腎功能極差或無功能,或腎缺如。
(6)階梯狀下降型:a、b段基本正常,c段呈規則的或不規則的階梯狀下降。見於因疼痛、精神緊張、尿路感染、少尿或臥位等所致的上尿路痙攣;也可見於有尿返流的患者。
3.對腎圖可進行定量分析,常用指標及其計算方法和正常值見表16-5-1。表中各符號所代表的指標見圖16-5-1
表16―5―1
| 腎圖指標 | 計算方法 | 正常值(均值) |
| 峰時 | 從曲線開始中升到高峰的時間 | <4.5min(2~3min) |
| 斗排時間(C1/2) | 從高峰下降到峰值一半的時間 | <8min(4min) |
| 15 殘留率 | C15/b×100% | <50%(30%) |
| 腎臟指數(RI) | (b-a)2+(b-c15)2/b2×100% | >45% (60%) |
4.腎圖的臨床應用:①診斷上尿路梗阻,追蹤觀察尿道通暢情況和腎功的變化;②測定分腎功能,篩選腎性高血壓;③急性尿閉的鑒別診斷;④移植腎的監測;⑤檢查腹部腫塊與腎臟的關係。
二、泌尿系統動態顯像
1.顯像方法:靜脈注射快速通過腎臟的顯像劑,如99mTc-DTPa 370 MBq(3~10mci)或99mTc-EC 148~185MBq,用γ相機以1幀/min的速率,對後腰部及盆腔部,連續採集20min。根據雙腎系列圖像,利用計算機感興趣區技術,可生成雙腎時間放射性曲線,即為放射性核素腎圖。由於本法所得腎圖是由所見腎影的放射性計數計算得到的,不存在由於探測器對位不准造成的失真問題,故比用腎圖儀描記的腎圖可靠。利用特別設計的操作規程和計算機軟體,還可同時獲得總的和分側的腎有效血漿流量(ERPF)和腎小球濾過率(GFR)等腎功能參數。
2.正常所見:靜脈注射顯像劑後3min左右腎影清晰顯示,3~5min後腎影周邊的放射性逐漸減低,而腎盞腎盂部位放射性漸增,輸尿管僅隱約可見,隨之膀胱影像逐漸增濃。20min時腎影基本消退,大部分顯像劑集中在膀胱內,用力逼尿時,輸尿管和腎區無放射性計數增加的現象。
3.異常影像類型及其臨床意義
(1)腎臟不顯影:表明該腎功能和/或血流量灌注近於消失,或提示該側腎先天性缺如。
(2)腎影出現或消退均延遲:提示該腎功能和/或血流灌註明顯受損。與健側腎影相比較,往往出現時相上的顛倒,即患側腎影開始時比健則淡,濃集延遲,而後當健側腎影消退時,患側腎影反而變濃,稱作「倒相」。
(3)腎實質影像持續不退,而腎盞腎盂中放射性無增高之勢,這表明顯像劑滯留於腎實質內。這可能由於原尿生成明顯減少,或由於瀰漫性腎小管管腔內淤塞。
(4)腎盞、腎盂或輸尿管影像擴大且消退緩慢,提示尿路梗阻和擴張,擴張影像的下端即為梗阻部位。
(5)在泌尿系統以外出現放射性影像;輸尿管腸道造瘺術後可有此表現,無此手術史者提示有尿瘺存在。
三、腎靜態顯像
1.顯像方法:靜脈注入慢速通過腎臟的顯像劑,如99mTc-DMSA可較長時間地濃集在腎實質內,1h後行後腰部γ照相即可採集到腎實質的靜態影像。
2.正常所見:雙腎呈蠶豆狀,中心平第1~2腰椎,兩腎縱橫呈「八」字形。腎影周邊的放射性較高,中心和腎門處放射性較低,放射性分布基本均勻,兩側腎影基本對稱。
3.(1)了解腎臟位置、大小和形態有無異常,如腎下垂、腎萎縮、腎畸形等;(2)探查腎內有無佔位性病變,如、腫瘤、囊腫、膿腫等,表現為腎影增大,形態失常,腎內見局限性放射性稀疏或缺損區;(3)檢查腎臟缺血性病變,如腎動脈狹窄時,可見腎體積縮小,放射性分布普通稀疏;腎梗塞時,可見局限性放射性缺損區;(4)了解腹部腫塊與腎臟的關係;(5)腎移植術後的監護。
四、放射免疫分析法在泌尿生殖系疾患診斷上的應用
1.人絨毛膜促性腺激素(HCG)的檢測:HCG由胎盤絨毛滋養葉細胞合成與分泌,它是由α和β兩個亞單位組成的糖蛋白激素,α亞單位與TSH、LH等有交叉反應,而β亞單位的特異性較強,能更準確反映HCG在血、尿中的含量。臨床上主要用於:①診斷早孕,準確可靠②對葡萄胎和絨毛膜上皮癌進行診斷和隨訪,術後監護及化療效果的判定等;③宮外孕,當血中HCG升高但人流術未見絨毛者,應考慮宮外孕的可能;④先兆流產的處理依據,根據HCG上升或下降,決定保胎或按難免流產處理;⑤在計劃生育中,可通過HCG水平的變化來判斷引產效果。血中HCG的正常值<10μg/L,HCG-β的正常值<3.1μg/L。
2.β2-微球白(β2-mG)的檢測:β2-mG是人體內幾乎所有的有核細胞合成的微小球蛋白,分泌入血後,可被腎小球濾過,由近端腎小管重吸收和分解,少量由尿排出。正常人血清中β2-mG<2.6mg/L,尿液β2-mG<0.28mg/L。急、慢性腎小球腎炎,尿毒症,腎功衰竭等病例血清β2-mG均有不同程度的升高,主要反映腎小球濾過功能受損,以腎小管病變為主的β2-mG明顯升高,惡性淋巴瘤、胃癌、肝癌等惡性腫瘤細胞能釋放較多的β2-mG而引起血中β2-mG增高,故此項檢測也可用於癌症的輔助診斷。
3.前列腺酸性磷酸酶(PAP)的檢測:PAP是前列腺上皮細胞分泌的一種糖蛋白,正常成人血中含量極微(0~2.5μg/L)。前列腺癌患者血中PAP濃度有明顯增高,故檢測PAP可用於前列腺癌的診斷、予後判斷和療效觀察。
4.垂體-性腺軸激素的檢測:對包括促黃體生成激素(LH),促卵泡成熟激素(FSH)、垂體泌乳素(PRL)、雌二醇(E2)、孕酮及睾酮等多項激素的聯合檢測、已成為判斷下丘腦-垂體-性腺軸功能的重要方法。臨應上可用之評價卵巢的排卵和黃體功能,對月經異常、不孕症等進行鑒別診斷,還可用之評價妊娠狀態,及作內分泌治療的監測,對診斷垂體瘤也有很大價值。
(1)LH與FSH:兩者皆由垂體前葉產生,呈脈衝式分泌,有明顯的日內和日間差異。在女性,FSH可促進卵泡成熟,是診斷不孕症的重要項目。月經中期的LH高峰可促成排卵,在予測排卵時間上具特殊重要性。LH與FSH在月經周期中呈同步變化,常同時檢測,其正常參考值可參見表16-5-2及表16-5-3。
表16-5-2
| 年齡(歲) | 例數 | LH(IU/L) | FSH(IU/L) | |
| 青春期前 | 1~10 | 8 | 4~9 | 1~12 |
| 成人 | 20~35 | 35 | 6~200 | 3~30 |
| 絕 經 期 | 45~57 | 24 | 35~211 | 23~100 |
表16-5-3
| 濾泡期 | 排卵高峰 | 黃體期 | |
| FSH(IU/L) | 5~20 | 12~30 | 5~15 |
| LH(IU/L) | 2~30 | 40~200 | 0~20 |
(2)PRL:由垂體前葉產生,成人女性的正常值在4~21μg/L範圍,妊娠後血中PRL水平漸增,分娩前達高峰(<410μg/L),哺乳期進一步增加,對泌乳的開始及維持起重要作用,對診斷垂體瘤和泌乳症候群有特殊重要價值。
(3)E2:由卵巢產生,是生物活性最強的雌激素。E2測定主要用於青春期前內分泌疾病的鑒別診斷,和月經異常時對卵巢功能的評價。女性的正常參考值(ng/L):青春期前0~8,成人24~315,絕經期0~32,妊娠期至32,000,HMG治療者350~750。
(4)孕酮:主要用於確定排卵、孕激素治療的監測和早期妊娠狀態的評價,在判斷黃體功能狀態上具有特別重要的意義。在月經周期中,孕酮的濃度(μg/L):濾泡期0.14~1.61。排卵期後明顯上升,黃體期達2.41~31.2,並與血中E2的增加平行。妊娠足月時可高達150~200。
| 關於「物理診斷學/泌尿生殖系統核醫學檢查法」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |