急診醫學/妊娠晚期出血
| 醫學電子書 >> 《急診醫學》 >> 婦產科急診 >> 陰道出血 >> 妊娠晚期出血 |
| 急診醫學 |
|
|
產前出血約佔全部妊娠的3%。多數為少量出血,並不威脅母兒的安全。但有時大出血,母親發生低血容量性休克,甚至可發生母、兒死亡。最常見的產前出血原因是前置胎盤及胎盤早期剝離,其他少見的有帆狀胎盤前置血管破裂,宮頸、陰道、外陰的局部原因。
一、前置胎盤
(一)分類 正常情況胎盤種植於宮體,若胎盤種植位置低,覆蓋或接近於宮頸內口,稱為前置胎盤。根據檢查時胎盤的位置而定。內口全部為胎盤所覆蓋為完全性前置胎盤;內口部分為胎盤覆蓋為部分性前置胎盤;胎盤接近於宮頸口內,但未覆蓋為低置胎盤(圖83-1)
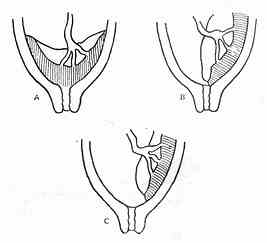
圖83-1 前置胎盤分類
A完全性前置胎盤;B部分性前置胎盤;C低置胎盤
(二)發生率 約為1/200。
(三)病因 尚未澄清。但觀察發現多產,孕婦高齡,合併有子宮畸形、肌瘤、疤痕,既往有過前置胎盤者,發生前置胎盤的機會增多。
(四)臨床表現 無痛性陰道出血為其重要的臨床特徵。多在妊娠32周後出血,完全性前置胎盤出血發生早。初次出血一般量不多,為少量鮮紅血。隨著妊娠進展,子宮下段發生變化,胎盤機械性地與宮壁分離,子宮血竇開放。血色多為鮮紅,反覆出血,出血量進行性增加。完全性前置胎盤出血發生早,次數頻繁,量多,對母、兒威脅最大,約有1/4病人可發生低血容量性休克。而低置胎盤可直至臨產才發生出血。
(五)診斷 妊娠晚期鮮紅的、無痛性的陰道出血要懷疑前置胎盤。檢查時常發現胎頭高浮,或為臀位、斜位、橫位。子宮放鬆,胎兒部分觸診清楚。
1.輔助診斷方法 B超聲胎盤定位既準確又無害。有報導準確率可達97%。由於妊娠後期胎盤可向上,位置有變化,因此妊娠後期分娩前需重複B型超聲檢查。
2.其他方法 仍使用者不多,如放射性同位素掃描;注入造曩劑至膀胱,X線攝片觀察胎頭與膀胱的距離;羊膜腔注入對比劑,X線下觀察胎盤的位置等。
(六)處理 妊娠晚期發生陰道出血需住院觀察,並進一步明確診斷。前置胎盤的處理取決於出血量的多少及胎齡。妊娠37周前,出血不多,未正式臨產可行保守治療。因為早產是圍生兒死亡的重要原因。孕婦需配血,臥床休息,密切觀察陰道出血情況,監測胎兒生長情況及宮內是否良好。直至胎兒成熟可考慮分娩。保守治療雖可減少早產引起的圍生兒死亡,但可能會有因反覆出血,需多次輸血,或保守期間大出血需緊急手術等不足之處。
若胎兒已成熟,或陰道大出血,需及時終止妊娠。以剖宮產為宜。術中配血需充分,應及時補血。以子宮下段直切口為宜,以減少術中出血量,術後注意宮縮情況,預防產後出血。
疑為前置胎盤時,一般不作陰道檢查或肛查,以防引起大出血。若必要檢查時,需在備血、準備好可立即手術、終止妊娠的條件下進行。
二、胎盤早期剝離
正常位置種植的胎盤在胎兒娩出之前與子宮壁分離,為胎盤早期剝離。
(一)發生率 從0.25%~2%不等。完全性胎盤早期剝離較少見,常發生於36周之前。輕度胎盤早期剝離較多見,尤其是多在臨產後發生。
(二)病因尚不能完全肯定。但創傷;臍帶過短胎先露下降牽拉胎盤;慢性高血壓或妊娠高血壓患者;子宮壓力突然減少如雙胎第一胎兒娩出後,或羊水過多破膜後;下腔靜脈受壓;葉酸缺乏的孕婦,胎盤早期剝離發生的機會明顯增加。前次妊娠發生過胎盤早期剝離者,再次妊娠仍有1/6~1/8發生胎盤早期剝離的機會。
(三)臨床表現胎盤與宮壁分離後,從胎膜與宮壁之間出血經宮頸、陰道流出為外出血(圖83-2)。若出血只積存於胎盤後為隱性出血。病人的症状取決於胎盤早期剝離的類型,剝離面的大小及失血量。病人有突然陰道出血多,伴有腹痛。嚴重的胎盤早期剝離腹痛可似刀割樣或撕裂樣。在開始可有劇烈的胎動,繼之胎動可停止。一般剝離面積若大於50%常發生胎兒死亡,以隱性出血為主時,常常外出血量與休克的程度不成比例,出血多入羊膜腔,羊水可為血性。
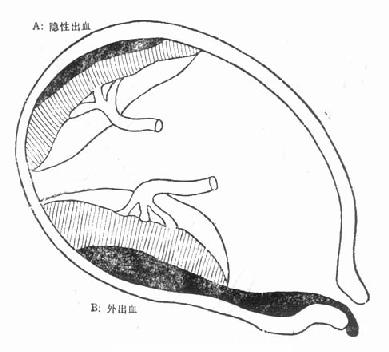
圖83-2 胎盤早期剝離
檢查時可發現子宮張力增高,有明顯的壓痛及反跳痛。隱性出血時有宮底上升,胎心消失,出血多時產婦可出現休克。
輕度胎盤早期剝離出血量少,有時甚至產前未能發現。子宮易激惹,可有輕壓痛,一般不伴有胎兒窘迫,產後檢查胎盤可證實。
(四)併發症 併發症的發生取決於出血量的多少及有無休克發生。
1.凝血機制異常 從胎盤後的凝血塊及創傷的蛻膜可以釋放凝血激酶至母循環中的,大量消耗凝集因子,發生播散性血管內凝血。約有10%的胎盤早期剝離的病人發生凝血異常,胎盤早期剝離發生胎兒死亡的病例中約有38%發生凝血異常。
2.腎功能衰竭 低血容量休克可造成急性腎功能衰竭,少尿甚至無尿,氮質血症。主要是因為急性腎小管壞死,發生雙側腎皮質壞死罕見,產前有高血壓者易發生。
3.產後出血 胎盤早期剝離時其產後出血的發生率為一般產科人群的2倍,若發生凝血機制障礙,則更多見。隱性出血時,血可滲入子宮肌層漿膜層,甚至達闊韌帶、腹腔,即發生子宮-胎盤卒中,使子宮不能收縮,發生產後大出血。
(五)治療 治療原則為控制出血、補血,及時終止妊娠。嚴重胎盤早期剝離患者,需快速補血、補液,迅速糾正低血容量性休克。可以測中心靜脈壓、肺毛細血管楔壓來監測血容量,以指導治療。並需留置導尿管,每小時測得尿量至少應在30ml以上。監測凝血機制變化,若發生DIC,需及時治療(詳見有關章節)。
應儘早結束分娩,至少應在胎盤早期剝離後6h內完成。拖延時間只能造成胎盤剝離面增大,出血增多,發生胎兒窘迫甚至死亡。初產婦宮頸條件不成熟,出血多時應考慮儘快剖宮產。經產婦或已臨產,宮頸條件好,可人工破膜加催產素靜脈點滴,減少子宮張力而使胎盤早期剝離出血減少,並儘早娩出胎兒及胎盤。若經產婦宮頸條件不好,出血多時,亦應考慮剖宮產結束分娩。手術台上發現有子宮卒中,可按摩,溫熱鹽水熱敷子宮,並用宮縮劑,觀察子宮恢復情況,即要注意保留今後生育功能,也要權衡保留子宮可能引起產後大出血的問題,據以決定子宮的留或取。
| 關於「急診醫學/妊娠晚期出血」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |