小兒曳足而行
| A+醫學百科 >> 小兒曳足而行 |
髖關節結核症早期患病小兒有曳足而行,常常絆倒。疲勞之後即開始跛行,尤其在傍晚。經過短時間的休息之後或在第二天晨起後可以消失。
目錄 |
小兒曳足而行的原因
本病主要是由於結核桿菌感染引起,其病理變化主要表現為以下特徵:
①單純滑膜結核:病變僅限於滑膜,表現為充血、水腫、滲出以及纖維組織增生等。
②單純骨結核:病變限於骨內,可發生在股骨頭骨骺內,亦可發生在股骨近端干骺端之邊緣。
③全關節結核:由單純性結核發展而來,其特徵是關節軟骨遭到破壞。若只有部分軟骨游離壞死,即為早期全關節結核;如全部關節軟骨壞死脫落,則為晚期全關節結核,此時多有嚴重骨質破壞、病理性脫位等。
(一)發病原因
1.傳染途徑 80%~90%結核病人的痰,尤其是肺空洞病例痰的細菌特別多。因此不隨地吐痰仍是防止散布結核菌的重要措施。病人咳嗽或打噴嚏時,可污染空氣,亦能造成呼吸道感染。
胃腸道感染較少見。飲食物經低溫(65~72℃)滅菌法(pasteurization)處理,可防止胃腸道感染。
結核菌不能通過健康皮膚,當有破裂方可招致感染。骨與關節直接感染結核菌而發病者極為少見,宮內感染結核病(先天性結核病)亦極罕見。
2.影響發病的局部因素 從骨關節結核的好發部位來看,其發病除和致病菌感染及機體反應有關外,下述局部因素的影響也很重要。
(1)慢性勞損因素:大量臨床事實證明,外傷性骨折、脫位或扭傷均不在局部散髮結核病,而慢性勞損或累積性損傷對結核病變的形成有一定關係。
(2)肌纖維因素:血源性肌纖維結核非常罕見,即使在粟粒性或播散性結核病例中也很難見到。臨床上從骨結核來說,有豐富肌肉附著的長骨干、椎弓、髂骨翼、肩胛骨等很少形成病灶;但是沒有或少有肌肉附著的椎體、跟骨、手足短管狀骨和長骨骨端都較易形成病灶。這說明肌纖維不但自己對結核菌有抵抗力,而且對所附著的骨質也有一定的保護作用。
(3)終末血管因素:在長骨骨幹中除有較大的滋養動脈外,還有無數細小的血管穿過骨外膜進入骨皮質,與滋養動脈的小分枝吻合,故骨皮質的血管側支循環較為豐富。滋養動脈口徑較大,血流速度較快,菌栓不易在其中停留。即使有少數菌栓停留在骨皮質中,不致引起栓塞,菌栓也易被消滅,不致發病。反之,骨端是由口徑細小,吻合枝很少的終末動脈供應,又因其血流速度減慢,菌栓容易停留在此處引起缺血、栓塞進而形成病灶。
3.骨關節病灶的形成 結核性原發病灶一般在幼年時期形成。被吸入或吞入的結核菌侵入組織後,在有利條件下開始繁殖,在局部引起滲出性炎症。這時一部分結核菌通過淋巴管進入附近淋巴結,再通過淋巴結進入血運。進入血運的細菌形成極多的細菌栓子,這些栓子隨血流分布到全身各組織中。其中大部分被消滅,只是少數在有利條件下繁殖形成一些微小的病灶。在機體反應的作用下這些小病灶多數被消滅而修復。少數小病灶的結核菌雖未完全被消滅,但病灶是在被纖維組織包圍著的,所以病變是靜止狀態。以後隨著年齡的增長,機體免疫力的降低或其他不利因素的發生,這種潛伏著的、靜止狀態的速發病灶可以在原發病灶發生後的數月、數年或數十年內重新活躍起來。潛伏著的結核菌迅速繁殖,包圍著的纖維組織被突破,從而炎症擴大或侵入新的區域,形成一個有局部症状,有全身反應,可以被查出的病灶來。這就是形成了骨關節結核的原發病灶。
髖關節的結核病變與其他骨關節結核一樣,通常是從關節附近的原發性骨病灶開始。此病灶即是經血流播散而發生在骨關節端松質骨或骨膜的特殊病灶。這一病灶就是關節感染和發生各種類型病變的原因。由此可見,最初的關節結核是單純的骨結核或單純的滑膜結核。原發性單純骨結核約佔所有髖關節結核90%以上,這種類型也是發生具有特殊發病經過的髖關節結核病的主要原因。
原發性骨病灶的形成與否,形成時間的早期,病灶的多少和範圍的大小,以及形成的部分均與結核菌的數量、毒力,機體的體質和免疫力、局部的解剖和生理特點有密切關係。
(二)發病機制
髖關節結核中,單純滑膜結核和單純骨結核都較少,病人就診時,大多都表現為全關節結核。發病部位以髖臼最好發,股骨頸次之,股骨頭最少。
單純滑膜結核很少有膿腫,更少有竇道形成。單純骨結核形成膿腫的較多見。髖臼結核產生的膿液可向下穿破軟骨而侵入髖關節,向後彙集在臀部,形成臀部膿腫;也可向內穿破骨盆內壁,形成盆腔內膿腫。股骨頸結核的膿液穿破股骨頸的骨膜和滑膜,進入髖關節,或沿股骨頸髓腔流注到大粗隆或大腿外側。股骨頭結核的膿液早期就穿破軟骨面而侵入髖關節。晚期髖關節結核膿腫常出現在關節的前內側,因該處關節囊較薄弱,且常與髂腰肌滑囊相通。膿腫潰破後,形成竇道,約20%的病人在就診時已形成竇道。長期混合感染可繼發慢性硬化性骨髓炎。
在單純滑膜結核或早期全關節結核中,包圍圓韌帶的滑膜也水腫、充血、肥厚,晚期圓韌帶被破壞消失。髖臼、股骨頭或關節囊破壞嚴重者,股骨頭常發生病理性脫位,主要是後脫位。晚期髖關節結核周圍的肌肉發生痙攣,因為內收肌和屈髖肌肌力較大,常發生屈曲內收畸形。
髖關節有嚴重破壞時,而病變又趨向靜止,則關節發生纖維性或骨性強直,髖關節常固定在屈曲、內收和外旋位。如股骨頭、頸被破壞消失者,有時股骨上端與髖臼之間可發生假關節活動。
兒童髖關節結核對患肢骨骼的生長有一定的影響。單純滑膜和髖臼結核痊癒後,股骨頭可以增大,股骨頸變長,頸干角增大,呈髖外翻畸形,患肢可比健肢長0.5~2.5cm。這種生長加速現象是炎症刺激股骨上端骨骺的結果。股骨頭與頸結核對於股骨頸的生長有兩種影響:其一是生長刺激,多見於距骨骺板較遠的股骨頸基底病變;其二是生長抑制,多見於距骨骺板較近的頭頸部病變。由於後一種病變直接破壞了骨骺板,或者破壞了骺板的血運,使股骨頭、頸的發育受挫,以至股骨頭變小,股骨頸變短,呈髖內翻,患肢縮短1~3cm。晚期全關節結核骺板被破壞,不但股骨上端不能正常生長和發育,由於患肢不能發揮其正常功能,該下肢的其他骨骺生長和發育也受到一定的影響,可以造成更嚴重的短縮,有的竟可多達10cm以上。
小兒曳足而行的診斷
一、症状表現:
1.症状和體征
(1)年齡特點:髖關節結核的年齡特點比其他關節結核(如膝關節結核)表現將更為明顯。本病多見於兒童和青少年,60%的患者在10歲以下。成人患者,也多是在童年時罹患,到後來由於機體免疫力的降低或其他不利因素的出現才發病。
(2)全身中毒症状:病人常有食慾減退、消瘦、全身無力、脾氣變壞以及低熱、盜汗等症。小兒常出現某種激動狀態,易哭、睡眠不良,以至行為變得不太活潑,容易疲勞。這時應注意到淋巴結炎的發生,腹股溝淋巴結腫大具有一定的意義。這一症状可能出現甚早,但也可能在髖關節結核的症状非常明顯時,也不一定能觸及到。
(3)疼痛和壓痛:一般發病隱漸,最早出現的髖部疼痛比較輕微,活動加重,休息後減輕,往往伴有患側下肢的無力或沉重感。偶有少數病人發病急驟,髖部疼痛比較劇烈。兒童對疼痛的定位能力較差,往往陳訴疼痛在膝關節,較少在髖關節。有時夜間啼哭不絕,甚至不敢平臥睡覺。有經驗的醫生,這時壓迫股骨頭和股骨頸,則可伴有局部的局限性疼痛。
以後,這種活動則重,休息則輕的疼痛特點可以反覆出現,但間歇期逐漸縮短,並發展為持續性疼痛。由於關節內軟骨遭到破壞,病灶的膿汁直接進入關節腔,過度膨脹而引起劇痛,常使用哌替啶(杜冷丁,dolamin)類藥物予以緩解之。這時疼痛多固定在患髖,病人不敢翻身或拒絕搬動。整個關節部位對於觸摸和壓迫的敏感均顯著升高。
當病變延為靜止,好轉期,或由於膿腫破潰後關節內壓力減低,疼痛逐漸減輕甚至完全消失。
(4)跛行:輕微跛行多與疼痛同時發生,或者是其家長仔細觀察而發現。早期患病小兒有曳足而行,常常絆倒。疲勞之後即開始跛行,尤其在傍晚。經過短時間的休息之後或在第二天晨起後可以消失。這時往往被誤認為「扭傷」而不大引起重視。在成人,最早的症状大多是感到下肢酸困無力。當出現疼痛後病人不肯使用患肢負重而加重跛行(圖1)。
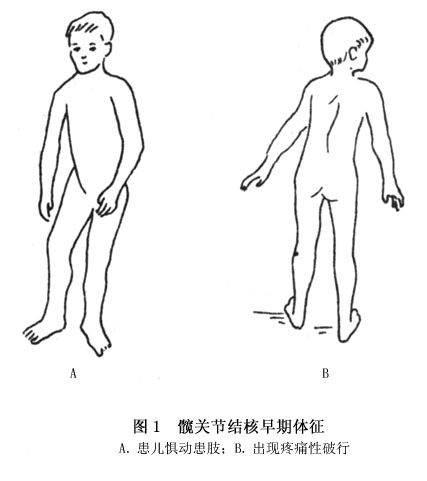
以後隨著病情的發展,跛行逐漸加重,甚至完全失去行走能力。單純骨結核病人跛行較輕,單純滑膜結核者稍重,全關節結核者跛行最重。
(5)肌肉萎縮:患側肢體肌肉萎縮是髖關節結核的另一特徵。由於肌肉營養不良和失用性萎縮,使髖關節周圍及該側肢體肌肉的張力減低,逐漸轉為肌肉的體積縮小。早期通過測量可以發現,較晚的病例肉眼也能看出整個肢體消瘦,尤其是股四頭肌。這時臀肌的萎縮也較明顯,患側臀部消瘦,臀溝展平和下垂。患肢皮下組織增厚,皮膚皺紋增厚的症状,也具有一定的意義。
髖關節結核後期,下肢各部位大腿、小腿及踝均發生顯著的肌萎縮和營養障礙。
(6)腫脹、膿腫或竇道形成:早期病人有關節之腫脹,但由於髖部肌肉肥厚不易被察覺。如果髖部出現了較為明顯的腫脹時,則證明結核性炎症的變化顯著增劇。這種腫脹與其說是由於滲出引起,不如說主要是由於關節囊增厚和關節周圍的軟組織水腫之故。因此,這時行關節囊穿刺抽吸時,可能一無所獲。當然在某種情況下(如並有混合感染等)也可能由於膿腫所致。
這種腫脹的早期特徵是腹股溝部皺褶逐漸消失,以後大腿上段呈紡錘狀而引人注目,若與嚴重萎縮的大腿下段對照則尤甚。當關節顯著腫脹時,皮膚顏色亦有變化、或者蒼白,或者青紫而伴表淺靜脈曲張。有時出現皮色發紅而緊張,局部溫度增高以及壓痛增劇。這種現象通常表明炎症有擴散或膿腫形成。據統計,髖關節結核的膿腫形成要比膝關節多1~2倍。髖部膿腫或呈不規則的隆起,或呈較為瀰漫性的腫塊而具有波動感。膿腫最常發生的部位是大粗隆的前方,大腿的前外側。發生在臀部,以及腹股溝下的前方和內收肌部位的比較少見。某些病例在同側髂窩深處可以捫及膿腫塊。
由膿腫形成竇道,開口可在不同部位,有時離關節很遠。如果病變在進行中竇道口可長期不閉合,或閉合後再發生。竇道有的呈單一管狀,有的則呈「串鼠洞」樣,分枝而又有交通,但是,其開口多為一處。久病者疤痕累累,色素沉著。
由膿腫經竇道排出的膿汁特點,就是所謂「淘米泔」樣,稀薄而灰白,時常混有乾酪樣物質或者死骨片。當存在混合感染時,可排出較黏稠的膿汁,若為腐敗菌感染時則臭味很大。
(7)髖關節活動受限:最早表現為某種活動稍受限,因此在檢查時要與健側比較。常見的是外展和過伸活動受限,這隻有在臨床檢查時被發現(圖2,3)。
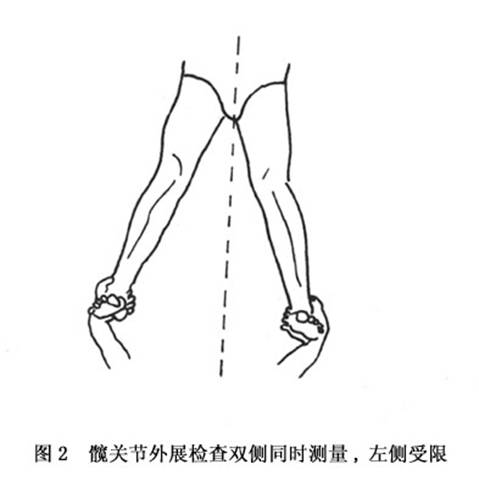
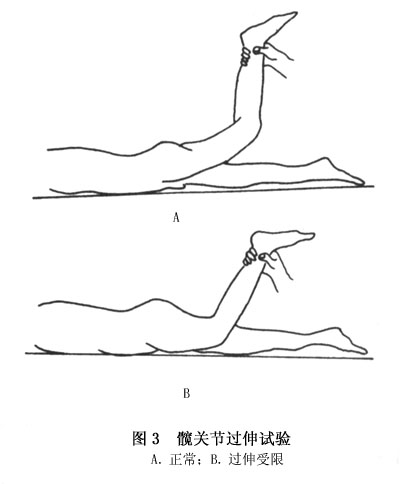
在以後的發展過程中,一方面由於患病關節本身的保護作用;另一方面由於附著於關節附近的肌肉發生反射性攣縮,除了外展和過度伸展進一步受限外,會出現各方面的活動受限,並往往導致幾乎完全不能活動而處於強迫體位。晚期病例的關節通常是不完全的,所以病人往往不得不採用拐杖。
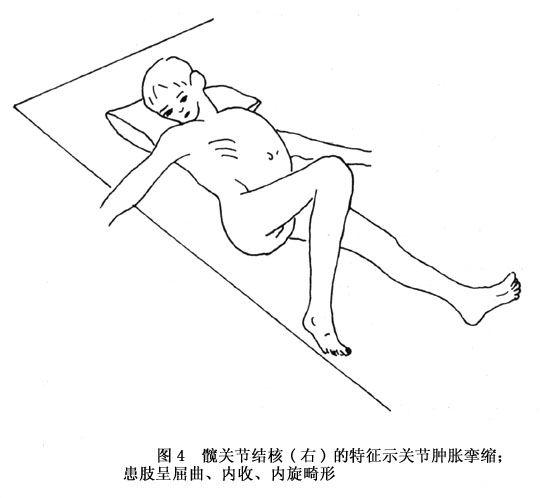
(8)畸形:患病早期無畸形出現,僅在兒童往往見到患肢略微增長,這是由於炎症變化(血液供給增多)刺激了骨生長的結果。在髖關節結核進一步發展之後,逐漸發生的肌攣縮可引起患肢的畸形位置——大腿輕微屈曲、外展和外旋,誠然,這種位置亦不多見:以後是大腿進一步屈曲,並多變為內收內旋和短縮畸形。頑固的屈曲內收型肌攣縮是髖關節結核的典型特徵(圖4)。此時骨盆傾斜,腰椎前凸或側凸都可出現。這時查得托馬(Thomas)氏征為陽性。疼痛性肌攣縮和患肢畸形給病人增加了極大的痛苦。當然,如果合併有病理性關節脫位的,除了患肢屈曲和內收外,可見大粗隆升高和肢體短縮等畸形。
2.X線表現 對於髖關節結核來說X線檢查甚為重要,尤其是早期診斷。有些患兒就在其家長述說有「跛行」或「愛跌跤」時拍片即可獲得陽性結果。但必須是兩側髖關節進行對比,仔細閱片,才能發現輕微的病理改變。
①患側骨盆前傾較多,所以患側閉孔變小。
②患側髖臼與股骨頭骨質疏鬆,骨小梁變細,骨皮質變薄。兒童的骨質疏鬆較為均勻,成人則陰影濃淺不一致。有時,在兒童可發現患側的股骨頭有輕度的形狀改變。
③關節間隙的改變:起初,往往有增寬,可能是由於滑膜水腫和關節積液之故。以後,關節間隙變窄,主要在上外側部,多是不均勻的。
④患側關節囊腫脹:可清晰地見到關節囊外脂肪層的透亮影像擴大,並且向外側膨隆遠離關節,給人一種飽滿的感覺。
(2)單純骨結核:由於髖關節的位置比較深在,其局部解剖關係也較複雜,所以其較早期的骨改變不易被發現,特別是那些較小的病灶。在X線照片上觀察到的往往是破壞較為顯著且內含死骨的陳舊病灶,尤其是病灶位於邊緣的時候更為明顯。實際經過是,先是一個局限性的骨質疏鬆區,以後逐漸邊緣增厚,硬化以至死骨出現。
據報告,髖臼病灶主要是在髖骨內,大多數還在正中部,外側和內側比較少見。正中部、內側和外側這三個部位的病灶組成了所謂髖臼上部的病灶群。這類病灶最常見,且最容易破入到關節。
股骨頸病灶約佔所有病灶的30%;股骨頸和髖臼同時發生病變的佔5%~10%。有時在無明顯的臨床症状下。X線檢查也常可意外地發現病灶區。所以,真正的發病率可能較臨床統計數字偏高。
(3)早期全關節結核:來自滑膜結核的或來自骨結核的早期全關節結核的X線特點是:骨質疏鬆範圍比較廣泛,甚至股骨幹上部都受侵襲。股骨頭或髖臼緣局限性的骨質破壞較明顯,且呈進行性破壞。這種破壞雖已達關節,但軟骨下骨板大部尚完整。通常不發生骨膜變化。當然也可以觀察到顯著的關節間隙狹窄。同時也有關節囊及閉孔改變等現象。
(4)晚期全關節結核:該期之破壞加重,軟骨面游離,軟骨板完全受侵。所以,X線片上顯示關節輪廓模糊甚至完全消失。這時候只能從破壞的程度均勻與否,大致可以區別其來源。病變繼續發展下去,則關節破壞十分嚴重時,終不能分辨其來源。
這時常合併病理性脫位或畸形,有的甚至股骨頭、頸消失,有的形成骨性或纖維性強直,有的因混合感染而有硬化性骨髓炎的徵象。
晚期靜止階段,骨破壞的邊緣表現出清晰的輪廓,尤其是髖臼部位。逐漸則是骨質疏鬆現象減輕,骨質邊緣硬化加重,但殘留之骨破壞區更加顯著了。
X線檢查有時可發現軟組織內存在的殘餘流注膿腫和鈣化陰影,這一點在鑒別診斷上有其重要的意義。
二、診斷:
對於髖關節結核的診斷,依據病史、症状、體征和X線的表現一般不困難。但是對於早期病例進行早期診斷也並不十分容易。所以,患者早期的症状和一些不顯著的體征應引起醫生的莫大關注。不然,因誤診而給患者帶來的後果雖然不及「死亡」那麼可怕,但其終生痛苦也是相當惡劣的。
這裡只將臨床檢查和診斷分析中的重點內容略加重複。
詳細了解病史。首先了解發病時間、病期表現、與外傷和其他疾病的關係、有無結核病接觸史等。然後了解其併發症及以往的就醫經過和診斷治療結果。這些資料將為你的正確診斷奠定基礎。
細緻而全面的檢查病人,是正確診斷的前提,也是採取適當治療的先決條件。所以從一見到病人開始,就應注意他的姿勢、步態和一般舉止動作。然後令病人脫去衣服進行裸體檢查。這樣,什麼畸形、腫脹、肌萎縮、功能障礙以及肢體的色澤、瘢痕等均可顯而易見,有時可以達到「一目了然」的收穫。在條件允許的情況下最好分別行立位和臥位檢查。
被動檢查髖關節的活動範圍很重要。因為其旋轉活動障阻和疼痛是髖關節疾病的早期特徵之一。為了準確掌握,應該是雙側對照或同時進行檢查。肌攣縮是髖關節結核發展初期的一個特徵,因此必須注意進行髖關節的過伸活動檢查。當病情發展,攣縮變得明顯時,Thomas氏征陽性。
較晚期的病變,由於關節發生解剖學的改變,其在各方向上的活動均發生頑固性的限制。關節受限的程度最好用測量來確定。所謂「輕度」、「明顯」等詞語的表達實在是不夠確切。
X線的檢查是必要的補充,不能把它理解為是帶確定診斷意義的手段而忽略其他。還要曉得X線徵象的改變往往較臨床變化為遲,所以X線特徵未具備之前,不能完全否認結核病。曾有一例患者,只有在X線片上看到股骨頭完全破壞消失後,醫生才下決心診為結核,從而延誤了治療。
X線檢查時投照位置較重要,往往是有正位而無側位,有一側的而無對側的。最理想的是要包含有雙側髖關節,而且是完全對稱的X線片。有時為了尋找小病變,必須進行側位甚至斜位投照。斷層攝影的意義如何,有待進一步探討。
在診斷中,對於早期病人,當診斷確有疑難時,可慎選手術探查,同時進行病理檢查,不宜長久觀察等待。
小兒曳足而行的鑒別診斷
要與先天性馬蹄內翻足相鑒別。先天性馬蹄內翻足是常見的足部先天性畸形,發病率約為 0.1% ,男性多於女性,男 : 女為 2:1 ,單側發病稍高於雙側。 表現為患足嚴重的跖屈、前足內收和足底向內。從治療效果可以將先天性馬蹄內翻足分為鬆軟型和僵硬型。鬆軟型畸形較輕,手法矯正容易。僵硬型畸形較重,手法矯正困難。未經治療的患兒畸形會逐漸加重,行走時步態異常,足的外側緣出現胼胝。患側小腿肌肉較健側明顯萎縮。 此外,足部畸形相關的其他軟組織如韌帶、肌肉、筋膜、肌腱及神經血管發育異常。畸形嚴重時病變廣泛,不僅是發育落後、縮小,常有小腿肌肉萎縮,脛骨內旋畸形。
一、症状表現:
1.症状和體征
(1)年齡特點:髖關節結核的年齡特點比其他關節結核(如膝關節結核)表現將更為明顯。本病多見於兒童和青少年,60%的患者在10歲以下。成人患者,也多是在童年時罹患,到後來由於機體免疫力的降低或其他不利因素的出現才發病。
(2)全身中毒症状:病人常有食慾減退、消瘦、全身無力、脾氣變壞以及低熱、盜汗等症。小兒常出現某種激動狀態,易哭、睡眠不良,以至行為變得不太活潑,容易疲勞。這時應注意到淋巴結炎的發生,腹股溝淋巴結腫大具有一定的意義。這一症状可能出現甚早,但也可能在髖關節結核的症状非常明顯時,也不一定能觸及到。
(3)疼痛和壓痛:一般發病隱漸,最早出現的髖部疼痛比較輕微,活動加重,休息後減輕,往往伴有患側下肢的無力或沉重感。偶有少數病人發病急驟,髖部疼痛比較劇烈。兒童對疼痛的定位能力較差,往往陳訴疼痛在膝關節,較少在髖關節。有時夜間啼哭不絕,甚至不敢平臥睡覺。有經驗的醫生,這時壓迫股骨頭和股骨頸,則可伴有局部的局限性疼痛。
以後,這種活動則重,休息則輕的疼痛特點可以反覆出現,但間歇期逐漸縮短,並發展為持續性疼痛。由於關節內軟骨遭到破壞,病灶的膿汁直接進入關節腔,過度膨脹而引起劇痛,常使用哌替啶(杜冷丁,dolamin)類藥物予以緩解之。這時疼痛多固定在患髖,病人不敢翻身或拒絕搬動。整個關節部位對於觸摸和壓迫的敏感均顯著升高。
當病變延為靜止,好轉期,或由於膿腫破潰後關節內壓力減低,疼痛逐漸減輕甚至完全消失。
(4)跛行:輕微跛行多與疼痛同時發生,或者是其家長仔細觀察而發現。早期患病小兒有曳足而行,常常絆倒。疲勞之後即開始跛行,尤其在傍晚。經過短時間的休息之後或在第二天晨起後可以消失。這時往往被誤認為「扭傷」而不大引起重視。在成人,最早的症状大多是感到下肢酸困無力。當出現疼痛後病人不肯使用患肢負重而加重跛行(圖1)。
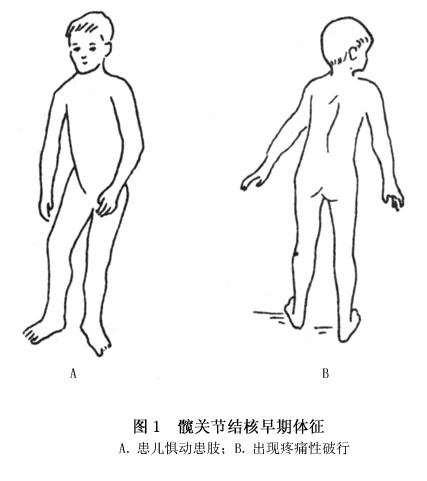
以後隨著病情的發展,跛行逐漸加重,甚至完全失去行走能力。單純骨結核病人跛行較輕,單純滑膜結核者稍重,全關節結核者跛行最重。
(5)肌肉萎縮:患側肢體肌肉萎縮是髖關節結核的另一特徵。由於肌肉營養不良和失用性萎縮,使髖關節周圍及該側肢體肌肉的張力減低,逐漸轉為肌肉的體積縮小。早期通過測量可以發現,較晚的病例肉眼也能看出整個肢體消瘦,尤其是股四頭肌。這時臀肌的萎縮也較明顯,患側臀部消瘦,臀溝展平和下垂。患肢皮下組織增厚,皮膚皺紋增厚的症状,也具有一定的意義。
髖關節結核後期,下肢各部位大腿、小腿及踝均發生顯著的肌萎縮和營養障礙。
(6)腫脹、膿腫或竇道形成:早期病人有關節之腫脹,但由於髖部肌肉肥厚不易被察覺。如果髖部出現了較為明顯的腫脹時,則證明結核性炎症的變化顯著增劇。這種腫脹與其說是由於滲出引起,不如說主要是由於關節囊增厚和關節周圍的軟組織水腫之故。因此,這時行關節囊穿刺抽吸時,可能一無所獲。當然在某種情況下(如並有混合感染等)也可能由於膿腫所致。
這種腫脹的早期特徵是腹股溝部皺褶逐漸消失,以後大腿上段呈紡錘狀而引人注目,若與嚴重萎縮的大腿下段對照則尤甚。當關節顯著腫脹時,皮膚顏色亦有變化、或者蒼白,或者青紫而伴表淺靜脈曲張。有時出現皮色發紅而緊張,局部溫度增高以及壓痛增劇。這種現象通常表明炎症有擴散或膿腫形成。據統計,髖關節結核的膿腫形成要比膝關節多1~2倍。髖部膿腫或呈不規則的隆起,或呈較為瀰漫性的腫塊而具有波動感。膿腫最常發生的部位是大粗隆的前方,大腿的前外側。發生在臀部,以及腹股溝下的前方和內收肌部位的比較少見。某些病例在同側髂窩深處可以捫及膿腫塊。
由膿腫形成竇道,開口可在不同部位,有時離關節很遠。如果病變在進行中竇道口可長期不閉合,或閉合後再發生。竇道有的呈單一管狀,有的則呈「串鼠洞」樣,分枝而又有交通,但是,其開口多為一處。久病者疤痕累累,色素沉著。
由膿腫經竇道排出的膿汁特點,就是所謂「淘米泔」樣,稀薄而灰白,時常混有乾酪樣物質或者死骨片。當存在混合感染時,可排出較黏稠的膿汁,若為腐敗菌感染時則臭味很大。
(7)髖關節活動受限:最早表現為某種活動稍受限,因此在檢查時要與健側比較。常見的是外展和過伸活動受限,這隻有在臨床檢查時被發現(圖2,3)。
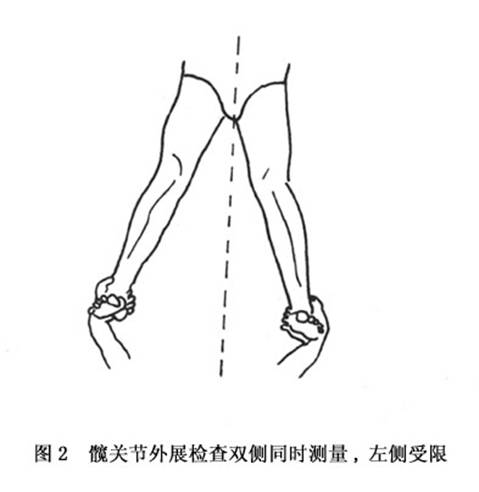
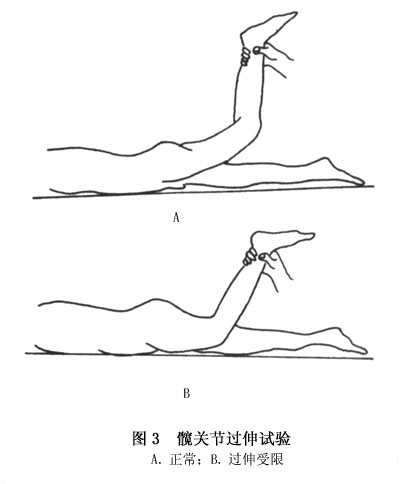
在以後的發展過程中,一方面由於患病關節本身的保護作用;另一方面由於附著於關節附近的肌肉發生反射性攣縮,除了外展和過度伸展進一步受限外,會出現各方面的活動受限,並往往導致幾乎完全不能活動而處於強迫體位。晚期病例的關節通常是不完全的,所以病人往往不得不採用拐杖。
(8)畸形:患病早期無畸形出現,僅在兒童往往見到患肢略微增長,這是由於炎症變化(血液供給增多)刺激了骨生長的結果。在髖關節結核進一步發展之後,逐漸發生的肌攣縮可引起患肢的畸形位置——大腿輕微屈曲、外展和外旋,誠然,這種位置亦不多見:以後是大腿進一步屈曲,並多變為內收內旋和短縮畸形。頑固的屈曲內收型肌攣縮是髖關節結核的典型特徵(圖4)。此時骨盆傾斜,腰椎前凸或側凸都可出現。這時查得托馬(Thomas)氏征為陽性。疼痛性肌攣縮和患肢畸形給病人增加了極大的痛苦。當然,如果合併有病理性關節脫位的,除了患肢屈曲和內收外,可見大粗隆升高和肢體短縮等畸形。
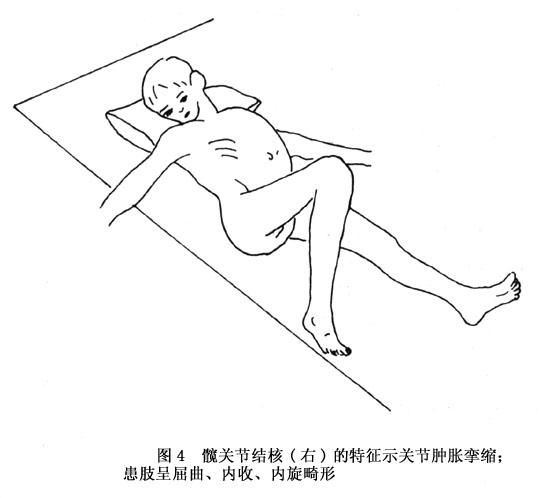
2.X線表現 對於髖關節結核來說X線檢查甚為重要,尤其是早期診斷。有些患兒就在其家長述說有「跛行」或「愛跌跤」時拍片即可獲得陽性結果。但必須是兩側髖關節進行對比,仔細閱片,才能發現輕微的病理改變。
①患側骨盆前傾較多,所以患側閉孔變小。
②患側髖臼與股骨頭骨質疏鬆,骨小梁變細,骨皮質變薄。兒童的骨質疏鬆較為均勻,成人則陰影濃淺不一致。有時,在兒童可發現患側的股骨頭有輕度的形狀改變。
③關節間隙的改變:起初,往往有增寬,可能是由於滑膜水腫和關節積液之故。以後,關節間隙變窄,主要在上外側部,多是不均勻的。
④患側關節囊腫脹:可清晰地見到關節囊外脂肪層的透亮影像擴大,並且向外側膨隆遠離關節,給人一種飽滿的感覺。
(2)單純骨結核:由於髖關節的位置比較深在,其局部解剖關係也較複雜,所以其較早期的骨改變不易被發現,特別是那些較小的病灶。在X線照片上觀察到的往往是破壞較為顯著且內含死骨的陳舊病灶,尤其是病灶位於邊緣的時候更為明顯。實際經過是,先是一個局限性的骨質疏鬆區,以後逐漸邊緣增厚,硬化以至死骨出現。
據報告,髖臼病灶主要是在髖骨內,大多數還在正中部,外側和內側比較少見。正中部、內側和外側這三個部位的病灶組成了所謂髖臼上部的病灶群。這類病灶最常見,且最容易破入到關節。
股骨頸病灶約佔所有病灶的30%;股骨頸和髖臼同時發生病變的佔5%~10%。有時在無明顯的臨床症状下。X線檢查也常可意外地發現病灶區。所以,真正的發病率可能較臨床統計數字偏高。
(3)早期全關節結核:來自滑膜結核的或來自骨結核的早期全關節結核的X線特點是:骨質疏鬆範圍比較廣泛,甚至股骨幹上部都受侵襲。股骨頭或髖臼緣局限性的骨質破壞較明顯,且呈進行性破壞。這種破壞雖已達關節,但軟骨下骨板大部尚完整。通常不發生骨膜變化。當然也可以觀察到顯著的關節間隙狹窄。同時也有關節囊及閉孔改變等現象。
(4)晚期全關節結核:該期之破壞加重,軟骨面游離,軟骨板完全受侵。所以,X線片上顯示關節輪廓模糊甚至完全消失。這時候只能從破壞的程度均勻與否,大致可以區別其來源。病變繼續發展下去,則關節破壞十分嚴重時,終不能分辨其來源。
這時常合併病理性脫位或畸形,有的甚至股骨頭、頸消失,有的形成骨性或纖維性強直,有的因混合感染而有硬化性骨髓炎的徵象。
晚期靜止階段,骨破壞的邊緣表現出清晰的輪廓,尤其是髖臼部位。逐漸則是骨質疏鬆現象減輕,骨質邊緣硬化加重,但殘留之骨破壞區更加顯著了。
X線檢查有時可發現軟組織內存在的殘餘流注膿腫和鈣化陰影,這一點在鑒別診斷上有其重要的意義。
二、診斷:
對於髖關節結核的診斷,依據病史、症状、體征和X線的表現一般不困難。但是對於早期病例進行早期診斷也並不十分容易。所以,患者早期的症状和一些不顯著的體征應引起醫生的莫大關注。不然,因誤診而給患者帶來的後果雖然不及「死亡」那麼可怕,但其終生痛苦也是相當惡劣的。
這裡只將臨床檢查和診斷分析中的重點內容略加重複。
詳細了解病史。首先了解發病時間、病期表現、與外傷和其他疾病的關係、有無結核病接觸史等。然後了解其併發症及以往的就醫經過和診斷治療結果。這些資料將為你的正確診斷奠定基礎。
細緻而全面的檢查病人,是正確診斷的前提,也是採取適當治療的先決條件。所以從一見到病人開始,就應注意他的姿勢、步態和一般舉止動作。然後令病人脫去衣服進行裸體檢查。這樣,什麼畸形、腫脹、肌萎縮、功能障礙以及肢體的色澤、瘢痕等均可顯而易見,有時可以達到「一目了然」的收穫。在條件允許的情況下最好分別行立位和臥位檢查。
被動檢查髖關節的活動範圍很重要。因為其旋轉活動障阻和疼痛是髖關節疾病的早期特徵之一。為了準確掌握,應該是雙側對照或同時進行檢查。肌攣縮是髖關節結核發展初期的一個特徵,因此必須注意進行髖關節的過伸活動檢查。當病情發展,攣縮變得明顯時,Thomas氏征陽性。
較晚期的病變,由於關節發生解剖學的改變,其在各方向上的活動均發生頑固性的限制。關節受限的程度最好用測量來確定。所謂「輕度」、「明顯」等詞語的表達實在是不夠確切。
X線的檢查是必要的補充,不能把它理解為是帶確定診斷意義的手段而忽略其他。還要曉得X線徵象的改變往往較臨床變化為遲,所以X線特徵未具備之前,不能完全否認結核病。曾有一例患者,只有在X線片上看到股骨頭完全破壞消失後,醫生才下決心診為結核,從而延誤了治療。
X線檢查時投照位置較重要,往往是有正位而無側位,有一側的而無對側的。最理想的是要包含有雙側髖關節,而且是完全對稱的X線片。有時為了尋找小病變,必須進行側位甚至斜位投照。斷層攝影的意義如何,有待進一步探討。
在診斷中,對於早期病人,當診斷確有疑難時,可慎選手術探查,同時進行病理檢查,不宜長久觀察等待。
小兒曳足而行的治療和預防方法
1.必須作好開放性結核病人的消毒隔離工作,減少肺或腸道結核病的發病率,從而降低骨關節結核病的發病率。
2.提高醫療技術水平,做到早期診斷早期治療。
3.大力開展群眾性的愛國衛生運動,將有關不隨地吐痰、消毒隔離、健康檢查、早期治療和卡介苗接種的意義,進行深入細緻的宣傳教育,讓群眾參加防癆工作,為在我國消滅結核病而鬥爭。
髖關節結核主要繼發於原發病源如肺結核感染而致。因此預防及徹底治療原發活動性病源是關鍵。
參看
| 關於「小兒曳足而行」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |