寄生蟲學/錐蟲
| 醫學電子書 >> 《人體寄生蟲學》 >> 鞭毛蟲 >> 錐蟲 |
| 人體寄生蟲學 |
|
|
錐蟲是一種血鞭毛原蟲(hemoflagellate protozoa),寄生於魚類、兩棲類、爬蟲類、鳥類、哺乳類以及人的血液或組織細胞內。寄生於人的錐蟲依其感染途徑可分為兩大類,即通過唾液傳播的涎源性錐蟲與通過糞便傳播的糞源性錐蟲。
一、甘比亞錐蟲與羅得西亞錐蟲
甘比亞錐蟲(Trypanosoma gambiense Dutton,1902)與羅得西亞錐蟲(T.rhodesiense Stephens & Fantham,1910)同屬於人體涎源性錐蟲,是非洲錐蟲病(african trypanosomiasis)或稱睡眠病(sleeping sickness)的病原體。甘比亞錐蟲分布於西非和中非靠近河邊的環境中,而羅得西亞錐蟲分布於東非的大草原上。兩種錐蟲在形態、生活史、致病及臨床表現有共同特徵。
形態與生活史
兩種錐蟲在人體內寄生,皆為錐鞭毛體(trypomastigote),具多形性(pleomorphism)的特點,可分為細長型、中間型和粗短型(圖11-4)。在用姬氏液或瑞氏液染色的血塗片中,蟲體胞質呈淡藍色,核居中,呈紅色或紅紫色。動基體為深紅色,點狀。波動膜為淡藍色。細胞質內有深藍色的異染質(volutin)顆粒。細長型長20~40µm,游離鞭毛可長達6µm,動基體位於蟲體後部近末端。粗短型長15~25µm,寬3.5µm,游離鞭毛短於1µm,或者鞭毛不游離,動基體位於蟲體近後端。動基體為臘腸型,含DNA,一端常生出細而長的粒線體。鞭毛起自基體,伸出蟲體後,與蟲體表膜相連。當鞭毛運動時,表膜伸展,即成波動膜。
這兩種錐蟲的錐鞭毛體,在病程的早期存在血液、淋巴液內,晚期可侵入腦脊液。在三型錐鞭毛體中,僅粗短型對舌蠅具有感染性。雄或雌舌蠅吸入含錐鞭毛體的血液,在中腸內,粗短型進行繁殖,並轉變為細長的錐鞭毛體,以二分裂法增殖。約在感染10天後,錐鞭毛體從中腸經前胃到達下咽,然後進入唾腺。在唾腺內,錐鞭毛體附著於細胞上,並轉變為上鞭毛體(epimastigotes)。要過增殖最後轉變為循環後期錐鞭毛體(metacyclic trypomastigotes),其外形短粗,大小約15×2.5µm,無鞭毛,對人具感染性。當這種舌蠅刺吸入血時,循環後期錐鞭毛體隨涎液進入皮下組織,轉變為細長型,繁殖後進入血液(圖11-4)。
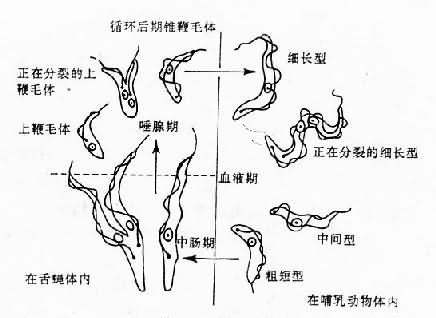
圖11-4 錐蟲生活史
致病
兩種錐蟲侵入人體以後的基本過程包括:錐蟲在局部增殖所引起的局部初發反應期,錐蟲在體內散播的血淋巴期以及侵入中樞神經系統的腦膜腦炎期。
初發反應期 錐蟲在侵入的局部增殖,引起由淋巴細胞、組織細胞及少數嗜酸性粒細胞和巨噬細胞組成的細胞浸潤,局部紅腫,稱錐蟲下疳(trypanosomal chancre)。錐蟲下疳約在感染後第6天出現,初為結節,以後腫脹,形成硬結,有痛感,約3周後消退。
血淋巴期 錐蟲進入血液和組織間淋巴液後,出現廣泛淋巴結腫大,淋巴結中的淋巴細胞、漿細胞和巨噬細胞增生。感染後約5~12天,血中出現錐蟲。由於保護性抗體的出現及蟲體抗原變異,血中錐蟲數目出現交替上升與下降現象,間隔時間約為2~10天,蟲血症高峰持續2~3天,伴有發熱、頭痛、關節痛、肢體痛等症状。發熱持續數天,可自行下降進入無熱期,隔幾天後再次上升。淋巴結普遍腫大,尤以頸後部、頜下、腹股溝淋巴結為顯著。頸部後三角部淋巴結腫大(Winterbottom氏征)是甘比亞錐蟲病的特徵。還可出現深部感覺過敏(Kerandel氏征),脾充血、腫大。可發生心肌炎、心外膜炎及心包積液。
腦膜腦炎期 錐蟲侵入中樞神經系統可在發病後幾個月或數年才出現。錐蟲入侵後發生瀰漫性軟腦膜炎,腦皮質充血和水腫,神經元變性,膠質細胞增生。主要表現為個性改變、無欲狀態,以後出現異常反射,深部感覺過敏、共濟失調、震顫、痙攣、嗜睡,最後昏睡。
兩種錐蟲病的病程有所不同,甘比亞錐蟲病呈慢性過程,病程數月至數年。羅得西亞錐蟲病呈急性過程,病程為3~9個月。有些病人在中樞神經系統未受侵犯以前,即死亡。
診斷
塗片檢查 取患者血液塗片染色鏡檢。當血中蟲數多時,錐鞭毛體以細長型為主,血中蟲數因宿主免疫反應而下降時,則以粗短型居多。淋巴液、腦脊液、骨髓穿刺液、淋巴結穿刺物也可塗片檢查。
血清學診斷方法 常用酶聯免疫吸附試驗(ELISA)、間接熒光抗體試驗、間接血凝試驗。
分子生物學方法 近年來將PCR及DNA探針技術應用於錐蟲病診斷,特異性、敏感性均較高。
此外,動物接種也是一種有用的檢查方法。
流行和防治
甘比亞錐蟲病的主要傳染源為病人及感染者。牛、豬、山羊、綿羊、犬等動物可能是儲存宿主。主要傳播媒介為須舌蠅(Glossina palpalis)、G.tachinoides和G.fuscipes。這類舌蠅在沿河邊或森林的稠密植物地帶孳生。
羅得西亞錐蟲病的傳染源為動物及人。主要傳播媒介為刺舌蠅(G.morsitans)、淡足舌蠅(G.pallidipes)種團及G.swynnertoni。這類舌蠅孳生在東非熱帶草原和湖岸的矮林地帶及植叢地帶,嗜吸動物血,在動物中傳播錐蟲,人因進入這種地區而感染。
防治 錐蟲病的主要措施包括發現、治療病人和消滅舌蠅。治療藥物蘇拉明(suramine)對兩種錐蟲早期均有效。如錐蟲已侵犯中樞神經系統,須用有機砷劑。改變孳生環境,如清除灌木林,噴洒殺蟲劑能有效消滅舌蠅。
二、枯氏錐蟲
枯氏錐蟲(Trypanosoma cruzi,Chagas,1909)屬人體糞源性錐蟲,是枯氏錐蟲病即夏格氏病(Chaga's disease)的病原體。主要分布於南美和中美,故又稱美洲錐蟲病。
形態
枯氏錐蟲在它的生活史中,因寄生環境不同,有三種不同形體:無鞭毛體、上鞭毛體和錐鞭毛體。
無鞭毛體(amastigote)存在於細胞內,圓形或橢圓形,大小為2.4~6.5µm,具核和動基體,無鞭毛或有很短鞭毛。
上鞭毛體(epimastigote)存在於錐蝽的消化道內,紡錘形,長約20~40µm,動基體在核的前方,游離鞭毛自核的前方發出。
錐鞭毛體存在於血液或錐蝽的後腸內(循環後期錐鞭毛體),長寬11.7~30.4µm×0.7~5.9µm。游離鞭毛自核的後方發出。在血液內,外形彎曲如新月狀。
生活史
傳播媒介為錐蝽,可棲息於人房內,多夜間吸血。主要蟲種為騷擾錐蝽(Triatoma infestans)、長紅錐蝽(Rhodnius prolixus)、大錐蝽(Panstrongylus megistus)、泥色錐蝽(T.sordida)等。
雌性或雄性錐蝽的成蟲、幼蟲、若蟲都能吸血。當錐蝽自人體或哺乳動物吸入含有錐鞭毛體的血液,數小時後,錐鞭毛體在前腸內失去游離鞭毛,約在14~20小時後,轉變為無鞭毛體,在細胞內以二分裂增殖。然後再轉變為球鞭毛體(spheromastigote)進入中腸,發育為上鞭毛體。上鞭毛體以二分裂法增殖,約在吸血後第3、4天,上鞭毛體出現於直腸,並附著於上皮細胞上。第5天後,上鞭毛體變圓,發育為循環後期錐鞭毛體。當受感染的錐蝽吸血時,鞭毛體隨錐蝽糞便經皮膚傷口或粘膜進入人體。
血液內的錐鞭毛體侵入組織細胞內轉變為無鞭毛體,進行增殖,形成假囊(即充滿無鞭毛的細胞),約5天後一部分無鞭毛體經上鞭毛體轉變為錐鞭毛體,錐鞭毛體破假囊而出進入血液,再侵入新的組織細胞。
此外,還可通過輸血、母乳、胎盤或食入被傳染性錐蝽糞便污染的食物而獲得感染。
致病
潛伏期為1~3周,此期無鞭毛體在細胞內繁殖,所產生的錐鞭毛體在細胞之間傳播,並存在於血液中。
急性期 錐蟲侵入部位的皮下結締組織出現炎症反應,局部出現結節,稱為夏氏腫(Chagoma)。如侵入部位在眼結膜則一側性眼眶周圍水腫、結膜炎及耳前淋巴結炎(Romana氏征)。這兩種體征的病變都是以淋巴細胞浸潤和肉芽腫為特點。主要臨床表現為頭痛、倦怠和發熱、廣泛的淋巴結腫大以及肝脾腫大。還可出現嘔吐、腹瀉或腦膜炎症状。心臟症状為心動過緩、心肌炎等。此期持續4~5周,大多數患者自急性期恢復,病程進入隱匿期,有些患者則轉為慢性期。
慢性期 常感染後10~20年後出現,主要病變為心肌炎,食管與結腸的肥大和擴張,繼之形成巨食管(megaesophagus)和巨結腸(megacolon)。病人進食和排便均感嚴重困難。在慢性期,血中及組織內很難找到錐蟲。
診斷
在急性期,血中錐鞭毛體多數多,可以採用血塗片。
在隱匿期或慢性期,血中錐蟲少,用免疫學診斷法,也可用動物接種診斷法,即用人工飼養的錐蝽幼蟲吸受檢者血,10~30天後檢查該蟲腸道內有無錐蟲。
分子生物學的PCR及DNA探針技術,對於檢測蟲數極低的血標本,也有很高的檢出率。
流行和防治
夏格氏病廣泛分布於中美洲和南美洲,主要在居住條件差的農村流行,患者的80%是幼年感染。
枯氏錐蟲在多種哺乳動物寄生,如狐、松鼠、食蟻獸、犰狳、犬、貓、家鼠等。在森林的野生動物之間通過錐蝽傳播。從野生動物傳播到家養動物,再傳播到人,而後在人群中流行。
硝基呋喃(nitrofuran)類衍生物Beyer2502(商品名Lampit)對急性期有一定效果,能降低血中蟲數,使臨床症状減輕。
改善居住條件和房屋結構,不使錐蝽在室內孳生。滯留噴洒殺蟲劑可殺滅室內錐蝽。
參看
| 關於「寄生蟲學/錐蟲」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |