基礎檢驗學/ABO血型系統
| 醫學電子書 >> 《臨床基礎檢驗學》 >> 血液學檢查 >> 血型與輸血 >> 血型 >> ABO血型系統 |
| 臨床基礎檢驗學 |
|
|
目前已識別的血型中,以紅細胞抗原檢出的數量最多,約有400多種。按其性質和遺傳上相關性,可分別歸類為若干血型系統,以及高頻率、低頻率血型抗原組等。在這些每人具有其中一小部分,其臨床意義的重要程度,取決於此系統的抗體在體內破壞紅細胞的能力,以及在人群中產生抗體的能力。
ABO系統是第一個被描述的紅細胞血型系統,於20世紀初由Landsteiner提出的,也是最具有臨床意義的一個系統。根據Landsteiner的理論,紅細胞有A、B兩種抗原,並由這兩種抗原及抗體在紅細胞上存在的情況決定有四種ABO血型(表4-1)。
表4-1 ABO血型分類
| 血型 | 紅細胞上抗原 | 血清中抗體 |
| A | A | 抗B |
| B | B | 抗A |
| O | 棗 | 抗A,抗B |
| AB | AB | 棗 |
ABO血型中的天然抗體可以引起具有不配的抗原的紅細胞產生迅速地、完全地血管內溶血,因此對輸血至關重要。輸入ABO血型不合血液,將引起嚴重的輸血反應,以至於發生死亡事故。
(一)ABO系統抗原
1.ABO抗原的遺傳:ABO血型的系統的產生及定位由3個離位點的基因所控制,即ABO、HB、Seee基因。基因Hb和Seee緊密相邊第29對染色體上。關於ABO基因,先後有兩種學說,即「兩對獨立的等位基因」和「三復等位基因」學說,現在一般都接受後者。這一學說於1924年由Betnstien提出,他認為在決定ABO血型遺傳的基因座上,有A、B、O三個等位基因。現已知ABO遺傳座位在第9號染色體的長臂三區四帶。A、B基因對於O基因而言為顯性基因。父母雙方如各遺傳給予代一個基因,則可組成6個基因型,因為O為隱性基因,所以只有四種表型。(表4-2)
從父母的血型,可推測子代的血型,從而有助於做親子鑒定。(表4-3)
表4-2 ABO血型的基因型與表型
| 基因型 | 表型 |
| OO | O |
| AO,AA | A |
| BO,BB | B |
| AB | AB |
表4-3 ABO血型的遺傳
| 父母表型 | 父母基因型 | 子女可能表型(和基因型) |
| A×A | AA×AA AA×AO AO×AO |
A(AA A(AA、AO) A(AA、AO)或O(OO) |
| B×B | BB×BB BB×BO BO×BO |
B(BB) B(BB、BO)或O(OO) B(BB、BO) |
| AB×AB | AB×AB | AB(AB)A(AA)B(BB) |
| O×O | OO×OO | O(OO) |
| A×B | AA×BB AO×BB AA×BO AO×BO |
AB(AB) AB(AB)B(BO) AB(AB)A(AO) AB(AB)A(AO)B(BO)O(OO) |
| A×O | AA×OO AO×OO |
A(AO) A(AO)O(OO) |
| A×AB | AA×AB AO×AB |
AB(AB)A(AA) AB(AB)A(AA、AO)B(BO) |
| B×O | BB×OO BO×OO |
B(BO) |
| B×AB | BB×AB BO×AB |
B(BO)O(OO) AB(AB)B(BB) |
| AB×O | AB×OO | AB(AB)B(BB、BO)A(AO) A(AO)B(BO) |
2.ABO抗原的生物合成:基因ABO及H控制著A、B抗原的形成。每個人從父母處分別獲得ABO基因,它們決定闃紅細胞膜上有抗原。O基因為無效基因,它沒有相應的答產生。H位點的兩個等位基因之一,H產生一種酶,在其作用下生成A或B抗原的前身物質。ABH血型抗原決定簇的前身物質是紅細胞膜上含4個糖的低聚含有4個糖的低聚集糖鏈,由於各自的糖基轉移酶作用決定抗物質的形成。首先由H基因控制形成岩藻糖轉移酶,它把一個岩藻溏接於其前身物質,即紅細胞膜上寡糖鏈的半乳糖上形成H物質。H物A、B抗原的前身物質,基因H是無資格基因,沒有終產物。基因A與B不直接產生抗原,而是分別生成酶A、酶B,酶A把一個N-乙醯半乳糖胺連接到H物質的D-法乳糖結構上,產生抗原A特性。酶B把一個D-半乳糖分子連接到H物質的半乳糖上形成B抗原特性。所以A和B活性的糖均連接在H物質的半乳糖上,兩者之區別僅為一個糖基之差(圖4-1)。如果這末端的半乳糖上既不連接N-乙醯半乳糖胺,又不連接半乳糖,則仞有H基因時,則僅有H抗原物質的前身物質,因H基因不合成岩藻糖轉移酶,所以HH純合子沒有H抗原。由於無H抗原,當然也就不能形成抗原A與B了,其結果是形成Oh型(孟買型)。(圖4-2)
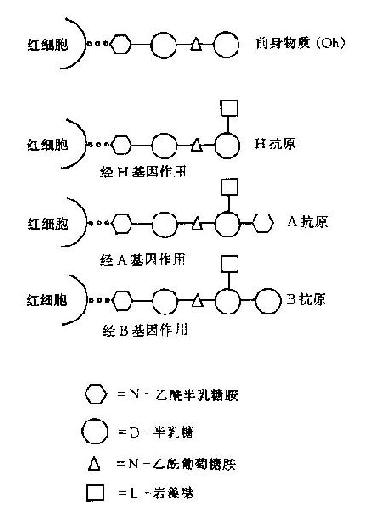
圖4-1 H,A,B抗原和糖結構
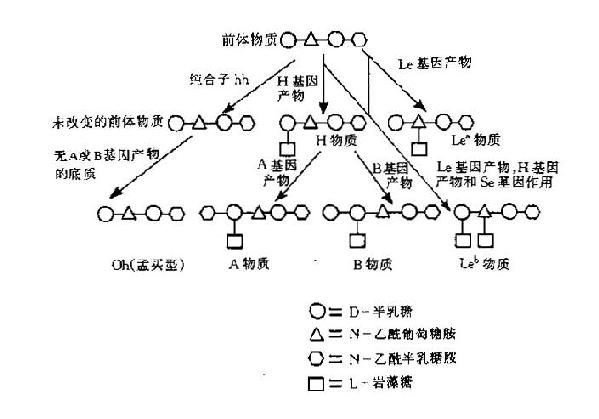
圖4-2 H,A,B及Lewis抗原形成示意圖
基因A比B更易引導形成高濃度的糖革轉移酶,而使紅細胞吏易轉變到抗原A位點。O基因是無效基因,不能引導轉移酶的產生,因此涌在H物質上連接糖基,其結果是O型紅細胞的H抗原濃度最高。但不管是A型或B型紅細胞上,都還有一定數最未轉變的H抗原。H抗原活力強度的順序為O>A2>A2B>B>A1>A1B。
3.抗原的發生:5-6周胎兒紅細胞已可測出ABH抗原,但整個妊娠期間其濃度增長不快,即使到出生時還未發育完全,一般說新生兒A、B抗原位點較成人少,估計約豐當成人的25-50%,H抗原反應性也不如成人強。一般在生後18個月時才能充分表現出抗原性,此點在測定血型時應加以注意。此外,ABH抗原頻率亦隨種族而不同(表4-4)。
表4-4 我國16個民族的ABO血型分布
| 檢查人數 | 各種表型 | ||||||
| A1 | A2 | B | O | A1B | A2B | ||
| 漢族 | 1605 | 501 (31.19) |
7 (0.44) |
496 (30.88) |
435 (27.09) |
163 (10.15) |
4 (0.25) |
| 維吾爾族 | 1513 | 423 (27.96) |
19 (1.26) |
483 (31.92) |
416 (27.50) |
150 (9.91) |
22 (1.45) |
| 回族 | 1355 | 396 (27.23) |
____ | 384 (28.34) |
487 (35.94) |
115 (8.49) |
___ |
| 壯族 | 1170 | 248 (21.20) |
___ | 332 (28.37) |
546 (46.67) |
44 (3.76) |
___ |
| 蒙古族 | 1112 | 246 (22.12) |
7 (0.63) |
379 (34.08) |
356 (32.01) |
120 (10.80) |
1 (0.36) |
| 彝族 | 1007 | 285 (28.30) |
3 (0.30) |
303 (30.09) |
334 ()33.17 |
78 (7.74) |
4 (0.40) |
| 哈薩克族 | 885 | 189 (21.36) |
13 (1.47) |
264 (29.83) |
336 (37.97) |
73 (8.25) |
10 (1.13) |
| 佤族 | 520 | 119 (38.27) |
1 (0.19) |
112 (21.54) |
135 (25.95) |
72 (13.85) |
1 (0.19) |
| 傣族 | 507 | 112 (22.09) |
____ | 150 (29.59) |
205 (40.43) |
40 (7.89) |
___ |
| 苗族 | 501 | 97 (19.36) |
棗 | 206 (41.12) |
181 (36.13 ) |
17 (3.39) |
棗 |
| 白族 | 500 | 170 (34.00) |
____ | 117 (23.40) |
157 (31.40) |
56 (11.20) |
___ |
| 錫伯族 | 344 | 86 (25.00) |
___ | 138 (40.12) |
84 (24.42) |
34 (9.88) |
2 (0.58) |
| 景頗族 | 201 | 70 (34.82) |
___ | 41 (20.40) |
76 (37.81) |
13 (6.47) |
1 (0.05) |
| 烏孜別克族 | 129 | 33 (25.58) |
___ | 50 (38.76) |
33 (25.58) |
11 (8.83) |
2 (1.55) |
| 柯爾克孜族 | 124 | 22 (17.74) |
1 (0.81) |
49 (39.52) |
43 (34.68) |
9 (7.26) |
___ |
| 塔塔爾族 | 37 | 15 (40.54) |
___ | 13 (35.14) |
8 (21.62) |
1 (2.70) |
___ |
4.分泌型:ABH抗原不僅存在於紅細胞膜上,月細胞,血小板及其它組織細胞上也可發現ABH抗原。事實上,組織細胞也能合成分泌可溶性ABH抗菌素原,所發ABH血型特異物質能在所有與ABH基因遺傳有關的分泌物中發現,而存在於許多體液中,職唾液、尿液、淚液、胃液、膽法、羊水、血清等,但腦脊液中沒有。這些可溶性抗原又被稱為「血型物質」血型物質以唾液中有這種血型物質者為分泌物,無血型物質者為非分泌型。
分泌型與非分泌型受控於Sese基因。這一對基因的遺傳與ABO及H基因無關。大約有80%的人有此基因。其基因型為SESE或H抗原特異性。其餘20%人群的基因sese,稱非分泌型。 Se基因為無效基因,這些人的分泌物中有A、B、H糖蛋白物質或抗原。Se基因如何調節組織分泌特細胞功能的確切機制尚不清楚。
微量的水溶性血型物質即可被測定,因為它們具有可以與相應抗體反應的性質,因此也楞以中和世界形勢抑制抗體與具有相應抗原的紅細胞發生凝集。
血型物質存在的意義有:①測定唾液中血型物質輔助鑒定血型;②中和ABO血型系統中的「天然抗體,」有助於檢查免疫性抗體;③檢查羊水,預測胎兒ABO血型等。
(二)ABO系統抗體:ABO血型系統抗體有「天然抗體」與免疫性抗體之分。人類在沒有可覺察的抗原刺激下而產生的抗原體謂之「天然抗體」。也就是說,人血清中存在的抗體能天然地與其自身紅細胞所缺乏的A、B、抗原相對應(表4-1)。這種楞預見的相互關係是血型定型的依據。
所謂天然抗體產生的楊制也可能是由一種無覺察的免疫刺激產生而得。人紅細胞膜上的ABH抗原體定簇是一類比較簡單寡溏,在生物界非血型抗原體所特有,有些細菌表面就有類似的糖鏈結構。因此這些細菌就具有與人紅細胞ABH同樣的抗原體性,而這些細菌廣泛分布於環境中如食物與法埃上,甚至存在腸道內,它們不斷給人以類A類B抗原的刺激。因此,紅細胞上缺乏此種抗原有個體,經過接觸,針對自己所缺乏的抗原而產生相應的抗體,故近來認為所謂天然抗體實際體上也與是通過免疫而產生的。
1.抗A、抗B抗體:和一切抗體一樣,血型抗體也是免疫球蛋白,天然抗體主要是IGM,免疫體主要是IGG。但這種區分界限也不十分明確,事實上人的IGM和IGG血型抗體往往同時存在。抗A和抗B可以完全是IGM,也可以是IGN與IGG,甚至是IGM、G、a 混合。總體而言,抗A與抗B主要是IGM,而O型血清中是以IGG為主。天然抗體IGM又稱完全抗體或鹽水抗體。兩種血型抗體的主要區別見表4-5。
表4-5 IGM和IGG抗A及B抗體的特性及區別
| IgM | IgG |
| 溫度低時抗體滴度增高 | 溫度升高時抗體滴度也增高 |
| 容易被可溶性血型物質中和 | 只能部分地被可溶性血型物質中和 |
| 在疏基乙醇或二硫蘇糖醇中被子滅活 | 不被疏基乙醇和二硫蘇糖醇滅活 |
| 存在於A型及B型個體血清中 | 常存在於O型血清中,極少存在於非免疫性的A及B型個體血清中 |
| 不能通過胎盤 | 能通過胎盤 |
| 在鹽水中與相與相應紅細胞發生凝集 | 通常在鹽水中不發生凝集,僅在酶處理或白蛋白溶液中發生凝集 |
ABO抗體滴度變化很大,一般說O型血清抗體A滴度高於B型人,B型人的抗A又高於A型中的抗體B。
人在出生前尚未產生抗體,生後幾個月才開始形成自己的抗體,偶爾也會發現剛出生的新生兒就憶有有了抗體,5-6歲時達高峰。產生的抗體的功能一直延續到一命的晚期,但成人後其較價隨年齡增長而逐漸降低。新生兒檢測血型時應十分慎重,可因抗體效價低而凝集不明顯,也可因母親的IGM抗A或抗B通過胎盤進入胎兒體內而影響測定。
2.抗A、B抗體:O型人血清中不僅有抗A、抗B抗體,還含有一種抗 A、B抗體,它與 A型或B型紅細胞都能凝集,但當用 A或B型紅細胞分別吸收時,不能將其分為特異的 A和抗B,即它與兩種紅細胞反應的活性不能通過特異吸收來分離。即使用A和B型紅細胞反覆吸收,它仍保持與A和B型紅細胞都發生的活性。所以抗 A、B具有的血清學活性不可能在抗 A和抗B的混合液中找到。這種現象的最好解釋可能是O型,血清中的抗A、B是一種直接針對 A和B抗原體共同的抗體結構。
O型人血清的這種抗 A、B可能是IGM和IGG,或者是IGG、M、A的混合物。抗A、B抗體比抗A和抗B抗體更易通過胎盤,也說明有IGG的存在。未經免疫的O型人血清中證明有少量抗A、B抗體。如有輸血不當或因妊娠使O型人接觸了A或B抗原,可以引起免疫型抗A、B抗體增加。
(三)ABO系統亞型:亞型是指屬同一血型抗原,但抗原結構和懷能或抗原位點數有一定差異所引起的變化。
ABO血型系統中以A亞型最多見,A抗原的兩個主要亞型是A1A和2B。用B型血清測定A型紅細胞時,A1和B2亞型均與之凝集,如將其中抗A吸收掉,只剩下抗A1,則A1紅細胞可以與之反應,而A2紅細胞則不能與之反應。所以凡與抗A1血清凝集反應者為A1型,如果同時還與抗A凝集,則為A1B型,不與抗A1血清凝集者為A2或A2B型。我國人中A2和A2B型在A與AB型中佔比例少於1%。A1B和A2抗原性質及抗菌素原點數量均有所不同,例如基因A1能生成高濃度的酶A,幾乎能使所有的H物質轉為A1抗原,A1型人血清中酶A的活性也遠高於A型者。從成人紅細胞膜上抗原定量估計,每個A1紅細胞上A1抗原位點數為81-117萬個,而A2紅細胞上A2抗原位點則只有24-29萬個。
A型的其它亞型為數更少,而且與抗A反應更弱,有的只呈現混合外觀(即在顯微鏡下可見少數凝集塊混合於游離紅細胞之間),有的甚至與抗A不反應,A3與抗A有當數凝塊。A與A幾乎無反應,但與O型血清可能發生程度不一凝集,這可能是因為O型鑒定時,應加O型血清,以防將A誤定為O。A1與A2紅細胞之區別及A亞型分型要點分別見表4-6及表4-7。
表4-6 A1紅細胞與A2紅細胞鑒別
| A1型紅細胞 | A2型紅細胞 | |
| 與抗A清反應 | 4+ | 2+ |
| 與抗A1血清反應 | 1+ | - |
| 抗原位點數目 | ||
| 成人 | 1000000 | 250000 |
| 臍血 | 310000 | 140000 |
| α乙醯-D半乳糖胺轉移酶 | 在ph6時最多,活性較強 | 在ph7時最多,活性較弱 |
表4-7 A亞型分型要點
| 與抗原血清反應 | 血清中含抗-A1 | 分泌型唾液血型物質 | 吸收能力 | 放散能力 | ||||||
| 抗-A | 抗-A | 抗-A、B | ||||||||
| A1 | 4+ | 3+ | 4+ | - | A、H | 強 | 弱 | |||
| A2 | 2+ | - | 3+ | - + | A、H | <A1 | >A1 | |||
| A3 | MF | - | MF | - + | A、H | <A1 | >A1 | |||
| AX | W,- | - | + | 常為+ | A-H | <A2 | >A1 | |||
| AM | - | - | - | - | A、H | 弱 | 強 | |||
MF=I混合外觀; W=弱凝集
A2的抗原性弱,定型時很可能誤定為O型,如果給其輸入O型血,不會有太大害處,但是如把A2供血者誤碼率定為O型並輸給O型人,則受血者的抗A抗體可能與輸入的A2紅細胞反應引起血管內溶血性輸血反應。
B亞型較A亞型少見,其命名與A亞型類似,如其血清學類似A3、AX、AM者,其,分別命名為B3、BX、BM。國外尚未見B2亞型報導,我國曾報導1例B2和5例AB2型,其血清學特性類似A2和A2B。正常A型人血清用這種細胞吸收後,還剩下一種與正常B型細胞反應的抗體,稱之為抗B1,以此分出B1、B2、AB1、AB2等亞型。
(四)孟買型
極少數人基因型為hh表型為Oh由於沒有H基因,而h基因又為無效基因,因此其中紅細胞上和唾液中不可能有H物質,因而也就不存在A、B抗原體,所經Oh紅細胞不被抗A、抗B或抗A、B所凝集,但其血清中抗A抗B與抗H,所經除與A、B型紅細胞均能產生強反應外,還可與O型紅細胞凝集,當懷疑Oh時,如其血清與O型紅細胞凝集,可經確定其為Oh型。Oh型在孟買被首次發現,故又稱孟買型。用荊豆提取的植物凝集素養抗H可以鑒別Oh型與O型,這種抗H可以與O型紅細胞發生強凝集,卻不能與Oh紅細胞凝集,如用已知Oh血清鑒定Oh紅細胞則更好。
此外還有類孟買表現型Ah及Bh。此兩類血型的紅細胞上缺乏血清學足以檢查出的H抗原,但卻有少量A、B抗原,其紅細胞可以分別與抗A和B抗發生很弱的凝集。類孟買表現型是變H基因,中們生析少量H抗原,而所有H抗原皆被基順A與基因B轉變成抗原A與抗原B。Ah 血清中A或抗B外,還含有抗H。由於孟買型及類孟買型極其少見,所以當需要輸時,選擇同型的供血者是非常困難的。
(五)ABO血鑒定
通常用鹽水凝集法檢測紅細胞上存在的血型抗原,以及血清中存在的血型抗體,依據抗原體存在的情況判斷血型。常規的方法包括正向定型與反向定型,前者是用已知抗體特異性的血清上抗原紅細胞的抗原,後者是用已知血型的紅細胞檢查血清中抗體,凡出現凝集者為陽性,紅細胞呈散在游離狀態為陰性,所用抗A、抗B和抗A、B標準血清均采自健康人,並應符合下述條件:①高度特異只能與相應的紅細胞抗原發生凝集,無非特異性凝集;②抗A血清效價在1:128以上,抗B血清效價在1:64以上;③親和力要求抗體和抗原發生反應的速度應在兩者相加後15秒內出現凝集,其強度為3分鐘時凝塊不小於1mm2;④冷凝集素效價在1:4以下。
表4-8 紅細胞的常規ABO定型
| 正向定型 | 反向定型 | 判讀結果 | |||||
| 抗A | 抗B 抗A,B | A 細胞 B細胞 O細胞 | |||||
| - | - | - | + | + | - | O | |
| + | - | + | - | + | - | A | |
| - | + | + | + | - | - | B | |
| + | + | + | - | - | - | AB | |
試驗方法有玻片法與試管法兩種。玻片法操作簡單,適於大量標本檢查。試管法由於離心作用可加速凝集反應,適於急診檢查,反向定性不宜採用玻片法,因為如果被檢查者血清抗體效價低時不易與紅細胞凝集,而藉助於離心力可以使用紅細胞接觸緊密,促進凝集的發生,必要時可在反向定型中加O型紅細胞,有利於檢查孟買型的抗H抗體。
亞型紅細胞抗原性弱,如抗A抗B標準血清效價低時,易造成漏或誤定,如抗A血清將近價低時,可將A或A2B紅細胞誤定為O或B型,如加用O型血肖和反向定型,可避免此類錯誤。當需要區分A1與A2型時,需用抗A1抗體。ABO亞型的血清學特徵見表4-9。
表4-9 ABO血型的血清學特點
| 表現型 | 用已知試劑血清檢查紅細胞 抗A 抗A1 抗B 抗A,B 抗H |
用已知試劑紅細胞檢查血清 A1 A2 B O |
吸收放散 | 分泌物中血型物質 | |||||||
| A1 | + | + | - | + | - | - | - | + | - | A | A,H |
| Aint | + | W+ | - | + | W+ | - | - | + | - | A | A,H |
| A2 | + | _ | - | + | + | 棧-+(1%) | - | + | - | A | A,H |
| A3 | Mf | - | - | Mf | + | 棧-+(20%) | - | + | - | A | A,H |
| Abantu | Mf | - | - | Mf | + | + | - | + | - | A | H |
| Abend | + | - | - | W+ | + | - | - | + | - | A | H |
| Ael | - | - | - | - | + | - | - | + | - | A | H |
| Ax | - | - | _ | + | + | + | + | + | - | A | H |
| Am | w+ | w | _ | w+ | + | - | - | + | - | A | A,H |
| B | - | - | + | + | - | + | + | - | - | B | B,H |
| B5 | - | - | Mf | Mf | + | + | + | - | - | B | B,H |
| Bx | - | - | Vw+ | W+ | + | + | + | - | - | B | H |
| Bm | - | - | - | Vw+ | + | + | + | - | - | B | B,H |
| O | - | - | - | - | + | + | + | + | - | H | H |
| Oh | - | - | - | - | - | + | + | + | + | ? | - |
(註:vw+為極弱凝集;w+為凝集;mf為混合外觀凝集;伴有大量游離細胞;Oh為孟買型。)
ABO血型鑒定準確是十分重要的,鑒定錯誤可以引起嚴重後果,造成鑒定結果錯誤或正反向定型不符的原因很多,可以有技術問題或ABO血型本身的問題,賂血型的問題大致有下列原因:
1.患者未產生ABO抗體或抗體被抑制這種情況可見於:① 新生兒,4-6個月內嬰兒反向定型時可能不凝集或凝集很弱,且新生兒抗體多來自母親,故反向定型意義不大;②隨年齡增長老年人抗體水平逐漸下降;③白血病、淋巴瘤以及使用免疫抑製藥患者;④先天性丙種球蛋白缺乏症;⑤骨髓移植患者等。
2.被檢查紅細胞異常①弱A或弱B亞型;②白血病時可使A或B抗原減弱,而誤定為O型;③霍奇金病也有類似的白血病的情況;④獲得性B或獲得性A表現等。
3.被檢查者血漿分異常:①某些疾病如多發性骨髓瘤、霍金肉瘤時,可使用血漿纖維蛋白原水平升高易形成淺串狀物,外觀類似凝集;②應用血漿擴容劑如低分子右旋糖酐,聚乙烯吡咯酮,也能引起錢串狀假凝集;③有些疾病如胃癌、胰腺癌等,血漿可有過多的可溶性血型物質,中和了試劑中抗A或抗B。
雖然從遺傳的角度看,一生中血型是不會改變,但某些疾病可以干抗原體的表現,而影響測定結果,應加以注意。除上述屬於血型問題測定結果以外,實驗操作等也是一個重要方面,常造成錯誤,此點將在實驗指導書中論及。
(六)交叉配血
交叉配血是在輸血前必做的試驗,其做法系使供血者紅細胞與受血者血清反應(主側義叉配血)和受血者紅細胞與供血者血清反應(次側義叉配血),觀察兩者是否出現凝集的試驗。其目的是檢查受血者與供血者是否存在血型抗原與抗體不合情況。
交叉配血中最重要的是ABO血型配合,必需ABO血型相同,且交叉配血無凝集才能輸血。多年來一直沿用室溫鹽水配血法,這種方法的主要缺點是只能檢查出不相配合的完全抗體,而不能檢查出不相配合不完全抗體,所以僅可以滿足大部分輸血者ABO血型配血要求。而除ABO系統以外的其它血型系統的抗體或多次接受輸血患者及多次妊娠的婦女產生的抗體絕大多數為IGG,在鹽水介質中不能凝集紅細胞。為檢查出不完全抗體常用方法有抗人球蛋白法、蛋白酶法及膠體介質法等,這些方法也還存在某些缺點。為了輸血安全及操作方便,必須改良配血方法。最近提出的用聚凝胺配製的試劑可以檢查出IGM與、IGG兩種性質的抗體,能發現可引起溶血性輸血反應的絕大多數抗體。
聚凝胺配血法的原埂認為聚凝胺是帶有高價陽離子的多聚季氨直溶解後能產生很我正電荷,可以中和紅細胞表面的負電荷,減少細胞間之排斥力,縮小了其間之距離,有利於紅細胞產生凝集。用此法可以檢查出能引起溶血性輸血反應的幾乎所有規則與不規則抗體,此法已在實踐中逐漸推廣。
(七)ABO血型檢查的臨床意義
每個都具有ABO血型中的某種抗原及相應的天然抗體。積壓型檢查的重要性不在於某種具體疾病的診斷與治療,而在以下各個方面:
(1)輸血:血液是人類賴以生存的重要成分。循環血量不足或血細胞的減少(大失血或貧血)均會發生臨床症状,甚至危及生命,此時輸血是治療與搶救生命的重要措施。輸血前必須檢查血型,選擇血型相同的供血者,進行交叉配血完全相合才能輸血。
(2)母嬰ABO血型不合引起的新生兒溶血病,主要是依靠血型血清學檢查來診斷。
(3)器官移植時受者與供者也必須ABO血型相符合才能移植,血型不符極易引起急性排異反應、導致移植失敗。
(4)ABO血型與疾病之間的聯繫也有一些報導,某些看來造血系統無關的疾病實際上可能與紅細胞血型抗原有痼,但這方面的臨床實用意義不大。
| 關於「基礎檢驗學/ABO血型系統」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |