營養學/蛋白質-能量營養不良的治療
| 醫學電子書 >> 《臨床營養學》 >> 蛋白質-能量營養不良 >> 蛋白質-能量營養不良的治療 |
| 臨床營養學 |
|
|
蛋白質-能量營養不良的就診患者,一般病情均較重。為減少死亡,加速恢復,應根據病情可分為急救期和恢復期二個階段進行治療。
10.7.1 急救期的治療
(1)抗感染 患者一般低抗力下降,易發生肺炎和敗血症。所以,在臨床上遇到呼吸道感染、體溫降低與低血糖時,應及時進行X線胸部檢查及血液培養。如發現有肺炎和敗血症時,應採用廣譜抗生素進行治療。
(2)調整水鹽平衡 調整水鹽平衡是治療蛋白質-能量營養不良的重要手段,其中包括:①補充液體以維持尿的正常排出量;②調整和維持體內電解質的平衡及正常滲透壓。但需注意:第一,總體鉀缺乏時,雖無低鉀血症,但偶有細胞內的低鉀;第二,輕度或中度酸中毒時,當電解質得到平衡或給以飲食時,則可消失;第三,治療前,機體對低血鈣有代償作用,這是由於酸中毒可使Ca2+的結合減少所致。但血漿蛋白經治療而增高時,如鈣補充不足,則可發生低鈣血症和手足搐搦症。
鉀的補給:尿量排出正常時,可給6~8mmol.kg-1.d-1。如有必要,可給10mmol.kg-1.d-1,以糾正腹瀉或嘔吐所造成的丟失(一般為40 mmol.L-1)。
鈉的補給:應補充由腹瀉和嘔吐所造成的丟失(腹瀉約35 mmol.L-1,嘔吐約12 mmol.L-1),如鈉攝取不足,會影響腎功能和血管內電解質的濃度。但補充量不宜偏高,一般以3~5mmol.kg-1.d-1為宜。因患者體內有多量的鈉瀦留,如一旦補充過量。可使滲透壓增高,容易引起心衰。
鎂的補給:如有腹瀉和嘔吐時,應予以補給。12~24h肌肉注射50%MgSO4.7H2O1ml,即可滿足需要。在治療開始時,如患者有手足搐搦、眼動危象(oculo gyric crisis)、震顫、神經異常等,鎂的補給尤為重要。如有手足搐搦症,並應靜脈注射葡萄糖酸鈣(0.5~1g.h-1),如有酸中毒,亦需及時治療。
靜脈注射鉀時,不宜超過6 mmol.kg-1.d-1,滲透壓保持在280mOsm.L-1左右。嚴重血管內脫水合併休克時,可給血漿或高蛋白液體。休克常因嚴重脫水和細菌性敗血症所致,應及時搶救。有的患者需輸血時,當血紅蛋白達到100g.L-1或以下時即可停止。在嚴重貧血或呼吸、循環衰竭時,可輸入紅細胞,但血紅蛋白仍應維持在100g.L-1或以下的標準。
(3)抗心衰 心衰多見於浮腫型患者,主要由於心臟功能障礙和水腫消退時發生液體大量進入血循環,而腎不能及時排出,血容量增大,加重心臟負荷所致。心衰發生前,患者常有肝臟腫大,頸靜脈怒張,出現心第三音及背部捻發音等體征。一旦周圍循環衰竭,即出現虛脫,治療時可用利尿劑、氧氣及其它支持療法。因患兒對毛地黃類藥物敏感,最好不用。
(4)營養治療 營養治療原則是:①蛋白質和能量的攝入應高於正常需要量;②補充液體,脫水和發燒時尤為重要;③礦物質的補充應為低鈉、足量的鉀和鎂及適量的鐵;④維生素應補充多種維生素,尤應注意維生素A和C的補給;⑤飲食攝入量應從小量開始,隨著生理機能的適應和恢復,逐漸增加,並應小量多餐;⑥根據患者年齡及病情可採用流質、半流質或軟食等,飲食最好經口供給,否則採用腸外營養。
能量和蛋白質:①兒童,開始時蛋白質的供給量為1g.kg-1.d-1,能量為336~420kJ.kg-1.d-1。以後蛋白質供給量逐漸增加,直至3~4g,能量提高到504~672kJ。為減少食物的體積,能量的20~40%可採用含有多不飽和脂肪酸的植物油提供(表10-14)。含有短鏈脂肪酸的脂肪易吸收和代謝,也宜採用。浮腫型患者宜多攝取蛋白質;消瘦型患者多攝取能量,有利於恢復。少數消瘦型患者需840kJ.kg-1.d-1,每5天增加植物油84~105kJ.kg-1.d-1,才能促進體重的恢復,有的患者可能出現輕度的脂肪瀉,但仍可繼續治療與觀察;②成人,與兒童治療相同,開始時蛋白質攝取量為0.6g.kg-1.d-1,能量為210kJ,以後蛋白質可逐漸增至3~4g,能量達到336~420kJ。
治療時所用的蛋白質以牛奶、酪蛋白、卵類和魚類為宜,較大兒童和成人根據病情可也適當加入大豆蛋白。必要時可用要素膳或腸外胺基酸輸液。
液體:液體可通過飲食補給,其量可按每567kJ含在100ml內計算供給,必要時可輸入血漿或其它液體。
維生素:開始時應補給維生素A、D、B1、B2、C、E、B12、菸酸等多種維生素,以補充體內的不足,如有缺乏症時,應給予大劑量治療。
無機鹽:鉀補給4~5mmol.kg-1.d-1;鈉應供給少量,以防心衰,3~5mmol.kg-1.d-1;鎂可用常規量2~3mmol.kg-1.d-1;鐵用常規量16~32mg.d-1;鈣用常規量。
表10-14 兒童營養治療食物供給量
| 開始治療日數 | 蛋白質(g) | 能量(kJ) | 乳粉(g) | 糖(g) | 植物油(ml) | 水(ml) |
| 1 | 0.8~1 | 336~420 | 3 | 17 | 2 | 100 |
| 3 | 1.5~2.5 | 460~504 | 6 | 20 | 2 | 130 |
| 5 | 2.5~3.5 | 588~630 | 9 | 20 | 4 | 150 |
| 7 | 3.5~4.5 | 630~672 | 12 | 20 | 4 | 160 |
| 12(消瘦型) | 735 | 6? | ||||
| 17 | 819 | 8 | ||||
| 22 | 903 | 11 | ||||
| 3.5~4.5 | ? | 12 | 20 | ? | 100 |
(引自R.S.Goodhart et al,ModernNutrition in Healthand Disease,1980)
註:①表中數量為每日kg體重的供給量
②補充足量的維生素、無機鹽和電解質
③消瘦型能量攝取應超過630~672kJ,每5天可多加植物油2~3ml,體重增長達到足時為止。
④為流質食物。
10.7.2 恢復期的治療
供給營養素完全的混合食物,以滿足身體恢復期的需要。蛋白質和能量要維持到急救後期時的較高水平。恢復期時,要使患者逐漸開始體力活動,兒童可採用遊玩辦法;成人可用體育運動,逐漸鍛煉心肺功能。體內蛋白質和能量的恢復大約需12周左右的時間,主要決定體於體內缺乏的程度及治療方法。能量的恢復可用體重/身高來測量,應達互營養正常兒童的第50百分數的0.90或更高為宜。消瘦型者的體重/身高較肌酐/身高出現的晚,浮腫型者則相反。消瘦型和浮腫型患者在治療時,去脂體重的改變見圖10-5,10-6。由圖可見,消瘦型患者的去脂體重比體重/身高先達到正常水平;而浮腫型患者則比體重/身高達到正常水平晚。
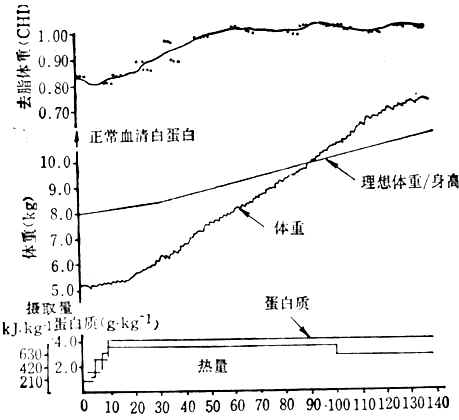
圖10-5 年齡16個月消瘦型蛋白質-能量營養不良患者治療時去脂體重恢復情況
(引自R.S.Goodhart et al,ModernNutrition in Healthand Disease,1980)
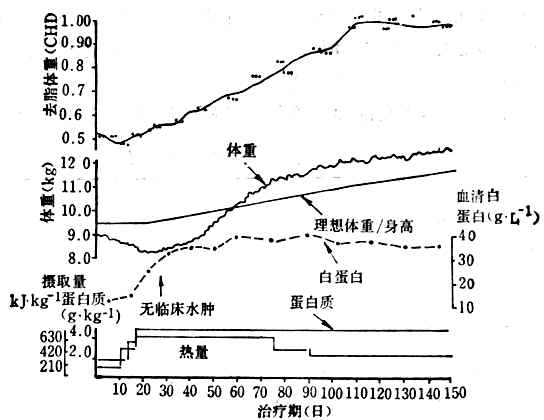
圖10-6 年齡20個月浮腫型蛋白質-能量營養不良患者治療時去脂體重恢復情況
(引自R.S.Goodhart et al,ModernNutrition in Healthand Disease,1980)
10.7.3 併發症的治療
低血糖:常見於消瘦型患者。血糖低於300mg.L-1,且伴有臨床症状時,在采完血樣供血糖測定後,應靜脈注射50%葡萄10ml予以治療,缺糖症状一般可以迅速得到糾正。如神志仍然不清,可重複注射一次,危險症状消除後,頭24小時內可每小時供給加葡萄糠的飲食一次,並於並沒有12小時每4h測定血糖一次,觀察恢復情況。一般低血糖患者採用少量多餐的方法(每2h一次)可以得到糾正。
低體溫:嚴重消瘦型患者伴有低體溫時,死亡率較高。低體溫主要由於能量不足,體溫調節機能障礙,環境溫度低以及合併敗血症(肛溫常低於35℃)所致。治療方法要保持環境溫度(30~33℃),特別夜間溫度不能降低,以暖水袋或其它方法包裹身體,可防止體溫丟失。每2h攝取含葡萄飲食一次,嚴重病例每15min測定肛溫一次。
貧血:是常見的臨床症状。輕度貧血(Hb>60g.L-1)可口服鐵劑(硫酸亞鐵150mgFe.d-1,分服)和維生素C;中度貧血(Hb40~60g.L-1)口服鐵劑,如血清白蛋白在20g.L-1以上時,亦可根據體重注射鐵劑;嚴重貧血(Hb<40g.L-1)可以輸血,消瘦型患者的劑量為10~20ml.kg-1;浮腫型患者除因貧血出現虛脫或心衰外,不宜輸血。
此外,呼吸道、泌尿系統、消化道感染、中耳炎、乳糖耐量不良等,應同時予以治療。
10.7.4 治療期中身體恢復的表現
患者經過治療,一般均可恢復。其主要表現是:全身狀況好轉,食慾恢復,體重增加,水腫消退,肝大恢復等。一般經過6~8周治療;體重/身高可接近理想標準,浮腫型患者血漿白蛋白可達30%g.L-1以上。
如果患者出院,應進行定期隨訪,指導飲食治療,稱量體重;繼續觀察恢復情況。
| 關於「營養學/蛋白質-能量營養不良的治療」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |