病理學/腫瘤的生長方式和擴散
| 醫學電子書 >> 《病理學》 >> 腫瘤 >> 腫瘤的生長與擴散 >> 腫瘤的生長方式和擴散 |
| 病理學 |
|
|
1.腫瘤的生長速度 各種腫瘤的生長速度有極大的差異,主要決定於腫瘤細胞的分化成熟程度。一般來講,成熟程度 高、分化好的良性腫瘤生長較緩慢,幾年甚至幾十年。如果其生長速度突然加快,就要考慮發生惡性轉變的可能。成熟程度低、分化差的惡性腫瘤生長較快,短期內 即可形成明顯的腫塊,並且由於血管形成及營養供應相對不足,易發生壞死,出血等繼發改變。
2.腫瘤的生長方式 腫瘤可以呈膨脹性、外生性和浸潤性生長:
(1) 膨脹性生長:這是大多數良性腫瘤所表現的生長方式。由於這種瘤細胞生長緩慢,不侵襲周圍正常組織,隨著腫瘤體積的逐漸增大,有如逐漸膨脹的氣球,向四周組 織推擠。因此腫瘤往往呈結節狀,周圍常有完整的包膜,與周圍組織分界清楚(圖7-3)。位於皮下者臨床觸診時可以推動,容易手術摘除,摘除後也不易複發。 雖這種生長方式的腫瘤對局部器官、組織的影響主要為擠壓或阻塞,一般均不明顯破壞器官的結構和功能。
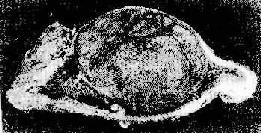
圖7-3 良性腫瘤的膨脹性生長(腎上腺皮質腺瘤)
腫瘤呈卵圓形,有包膜,與周圍腎上腺組織分界清楚
(2) 外生性生長:發生在體表、體腔表面或管道器官(如消化道,泌尿生殖道等)表面的腫瘤,常向表面生長,形成突起的乳頭狀、息肉狀、蕈狀或菜花狀的腫物。這種 生長方式稱為外生性生長。良性腫瘤和惡性腫瘤都可呈外生性生長。但惡性腫瘤在外生性生長的同時,其基底部往往也呈浸潤性生長,又由於其生長迅速,血液供應 不足,這種外生性腫物容易發生壞死脫落而形成底部高低不平、邊緣隆起的癌性潰瘍。
(3)浸潤性生長:為大多數惡性腫瘤的生長方式。瘤細胞分 裂增生,侵入周圍組織間隙、淋巴管或血管內,如樹根之長入泥土,浸潤並破壞周圍組織。因而此類腫瘤沒有包膜,與鄰近的正常組織緊密連接在一起而無明顯界限 (圖7-4)。臨床觸診時,腫瘤固定不活動。手術切除這種腫瘤時,切除範圍比肉眼所見腫瘤範圍為大,因為這些部位也可能有腫瘤細胞的浸潤。

圖7-4 惡性腫瘤的浸潤性生長(食管鱗狀細胞癌)
癌細胞形成大小、形狀不一的細胞巢,浸潤於管壁組織(包括肌層)間隙內
3.腫瘤的擴散 具有浸潤性生長的惡性腫瘤,不僅可以在原發部位繼續生長、蔓延(直接蔓延)而且還可以通過多種途徑擴散至身體其他部位(轉移)。
(1)直接蔓延:隨著腫瘤的不斷長大,瘤細胞常常連續不斷地沿著組織間隙、淋巴管、血管或神經束衣侵入並破壞鄰近正常器官或組織,並繼續生長,稱為直接蔓延。例如晚期子宮頸癌可蔓延至直腸和膀胱;晚期乳腺癌可穿過胸肌和胸腔甚至達肺。
(2)轉移(metastasis):瘤細胞從原發部位侵入淋巴管、血管或體腔,被帶到他處而繼續生長,形成與原發瘤同樣類型的腫瘤,這個過程稱為轉移。所形成的腫瘤稱為轉移瘤或繼發瘤。良性腫瘤不轉移,只有惡性腫瘤才可能發生轉移。常見的轉移途徑有以下幾種:
1) 淋巴道轉移:瘤細胞侵入淋巴管(圖7-5)後,隨淋巴流首先到達局部淋巴結。例如乳腺外上象限發生的乳腺癌首先到達同側腋窩淋巴結;肺癌首先到達肺門淋巴 結。瘤細胞到達局部淋巴結後,先聚集於邊緣竇,以後生長繁殖而累及整個淋巴結(圖7-6),使淋巴結腫大,質地變硬,切面常呈灰白色。有時有轉移的淋巴結 由於瘤組織侵出被膜而互相融合成團塊。局部淋巴結髮生轉移後,可繼續轉移至下一站的其他淋巴結,最後可經胸導管進入血流再繼發血道轉移。
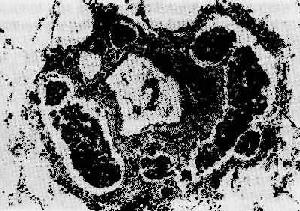
圖7-5 腫瘤的淋巴道轉移
肺內血管周圍淋巴管擴張,充滿瘤細胞團(瘤細胞栓子)
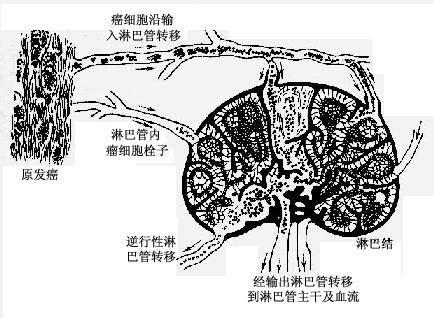
圖7-6癌的淋巴道轉移模式圖
—→淋巴流向 ……→癌細胞流向
2) 血道轉移:瘤細胞侵入血管後可隨血流到達遠隔器官繼續生長,形成轉移瘤。由於動脈壁較厚,同時管內壓力較高,故瘤細胞多經小靜脈入血。少數亦可經過淋巴管 入血。血道轉移的運行途徑與血栓栓塞過程相同,即侵入體循環靜脈的腫瘤細胞經右心到肺,在肺內形成轉移瘤,例如骨肉瘤等的肺轉移;侵入門靜脈系統的腫瘤細 胞,首先形成肝內轉移,例如胃、腸癌的肝轉移等;侵入肺靜脈的腫瘤細胞或肺內轉移瘤通過肺毛細血管而進入肺靜脈的瘤細胞,可經左心隨主動脈血流到達全身各 器官,常見轉移腦、骨、腎及腎上腺等處。因此,這些器官的轉移瘤常發生在肺已有轉移之後。此外,侵入胸、腰、骨盆靜脈的腫瘤細胞,也可以通過吻合支進入脊 椎靜脈叢(Batson脊椎靜脈系統),例如前列腺癌就可通過此途徑轉移到脊椎,進而轉移到腦,這時可不伴有肺的轉移。
血道轉移雖然可見於 許多器官,但最常見的是肺,其次是肝。故臨床上判斷有無血道轉移,以確定患者的臨床分期和治療方案時,作肺部的X線檢查及肝的超聲等影像學探查是非常必要 的。轉移瘤在形態上的特點是邊界清楚並常為多個散在分布的結節,且多接近器官的表面(圖7-7)。位於器官表面的轉移瘤,由於瘤結節中央出血、壞死而下 陷,可形成「癌臍」。
3)種植性轉移:體腔內器官的腫瘤蔓延而於器官表面時,瘤細胞可以脫落並象播種一樣,種植在體腔和體腔內各器官的表 面,形成多數的轉移瘤。這種轉移的方式稱為種植性轉移或播種。種植性轉移常見於腹腔器官的癌瘤。如胃癌破壞胃壁侵及漿膜後,可種植到大網膜、腹膜、腹腔內 器官表面甚至卵巢等處。肺癌也常在胸腔內形成廣泛的種植性轉移。漿膜腔的種植性轉移每伴有漿液性血性積液。這是由於漿膜下淋巴管或毛細血管被癌栓阻塞,或 漿膜受癌的刺激,使其內毛細血管的通透性增加而致滲出增多,並由於血管被癌細胞破壞而引起出血這故。抽吸積液作細胞學檢查常可查見癌細胞。腦部的惡性腫 瘤,如小腦的髓母細胞瘤(medulloblastoma)亦可經腦脊液轉移到腦的其他部位或脊髓,形成種植性轉移。值得注意的是,手術也可能造成種植轉 移,應注意盡量避免。

圖7-7 肺內的血道轉移性癌
肺的切面上可見多數大小不等的圖形癌結節,邊界清楚
4.惡性腫瘤的浸潤和轉移機制
(1) 局部浸潤:惡性腫瘤局部浸潤的機制目前尚未十分明了,但已知是一個由一系列步驟組成的複雜過程。前面提到的浸潤能力強的瘤細胞亞克隆的出現和腫瘤血管形成 對此都起著重要的作用。局部浸潤發生時,由細胞粘附分子(cell adhesion molecules)介導的腫瘤細胞彼此之間的粘附力減弱和瘤細胞與基質的附著力增加是近年來關於侵潤機制研究的重點。已有資料顯示,在動物高浸潤性的腫 瘤細胞株,其瘤細胞表面的一種粘附分子——上皮粘連素(E—cadherin)的表達減少,而如將編碼上皮粘連素DNA插入到瘤細胞基因組中,則可使其喪 失轉移和浸潤能力。瘤細胞彼此分散才能侵入細胞外基質(extracellular matrix,ECM)。細胞外基質在機體內分隔上皮組織和結締組 織,包括基底膜和間質性結締組織,主要是由膠原、糖蛋白和蛋白多糖組成。正常上皮細胞與基質的結合是通過存在於上皮細胞膜表面的整合素 (integrin)的粘附分子與存在於基質中的其配體的結合來實現的。
癌細胞的ECM主要成成分——基底膜的侵襲是一主動過程,可分為三 個步驟:①癌細胞附著於基底膜(attachment):正常上皮細胞具有的一種整合素——層粘連蛋白(laminin,LN)的受體,只分布在細胞的基 底面,能與基底膜的LN分子結合而使上皮細胞附著。而癌細胞則有更多的LN受體,分布於癌細胞的整個表面,使癌細胞更容易與基底膜粘附。例如已發現,人的 侵潤性乳腺癌細胞與LN的結合能力為正常或良性乳腺上皮細胞的50倍,這類病人發生淋巴結轉移的機會大大高於LN受體較少的乳腺癌病人。纖維粘連蛋白 (fibronectin,FN)也是基底膜的成分,可與上皮細胞表面的一種整合素——FN受體結合而使細胞附著於基底膜。癌細胞FN受體表達增加和其侵 襲性之間也存在於與LN類似的關係;②細胞外基質的降解(degradation);在癌細胞與基底膜緊密接觸4~8小時後,ECM的成分,如LN、 FN、蛋白多糖和膠原纖維(Ⅳ型)可被癌細胞直接分泌的蛋白溶解酶(包括Ⅳ型膠原酶、尿激酶型胞漿素原活化物、組織蛋白酶D等)溶解,使基底膜產生局部的 缺損。癌細胞也可誘導宿主細胞(如纖維母細胞)產生蛋白酶,使ECM溶解。Ⅳ型膠原酶是一種金屬蛋白酶,能分解上皮和血管基底膜的Ⅳ型膠原纖維,已有報告 指出在乳腺癌和胃癌細胞有這種酶的過度表達。動物實驗還發現Ⅳ型膠原酶的抑制劑可以大大減少轉移的發生;③癌細胞的移出(migration);癌細胞通 過被溶解的基底膜缺損處游出是藉助於自身的阿米巴運動。近來發現腫瘤細胞的衍生的細胞激肽,如自分泌移動因子(autocrine motility factor)可介導瘤細胞的移動。基質成分(如膠原、LN)的降解產物和某些生長因子(如胰島素樣生長因子Ⅰ和Ⅱ)對癌細胞有化學趨向性。癌細胞穿過基 底膜後,重複上述步驟進一步溶解間質性的結締組織,在間質中移動。到達血管壁時,可以以同樣方式穿過血管的基底膜進入血管(圖7-8)。
(2) 血行播散:進入血管的癌細胞形成新的轉移灶的可能性小於千分,因單個癌細胞進入血管後絕大多數為機體的免疫細胞消滅。但被血小板凝集成團的癌細胞形成 的瘤栓則不易被消滅,並可與形成栓塞處的血管內皮細胞粘附,然後以前述機制穿過血管內皮和基底膜,形成新的轉移灶(圖7-8)。由於腫瘤的異質化而選擇出 的高侵襲性的瘤細胞亞克隆,尤其容易形成廣泛的血行播散。
轉移的發生不是隨機的。早在1889年Paget在對700多側乳腺癌的轉移進行 分析後,就發現有明顯的器官傾向性,並提出有名的「種子和土壤」學說。血行轉移的位置和器官分布,在某些腫瘤具有特殊的親和性,如肺癌易轉移到腎上腺和 腦;甲狀腺癌、腎癌和前列腺癌易轉移到骨;乳腺癌常轉移到肺、肝、骨、卵巢和腎上腺等。產生這種現象的原因還不清楚,可能是由於這些器官的血管內皮上有能 與進入血循環的癌細胞表面的粘附分子特異性結合的配體(如血管細胞粘附分子),或者由於靶器官能夠釋放某些吸引癌細胞的化學吸引子質(如胰島素樣生長因子 Ⅰ和Ⅱ)。此外,轉移瘤在某些組織或器官中不易形成,也可能與這些器官或組織的環境不適合腫瘤的生長有關。如脾雖然血液循環豐富但轉移癌少見,可能是因為 脾是免疫器官;橫紋肌轉移瘤很少,可能是因為肌肉經常收縮使瘤細胞不易停留或肌肉內乳酸含量過高,不利於腫瘤生長。
(3)腫瘤轉移的分子遺 傳學:目前尚發現一個單獨的轉移基因,但已發現一種腫瘤抑制基因——nm23的表達水平與腫瘤的侵襲和轉移能力之間存在有意義的關係。在小鼠模型 中,nm23的表達高者具有低轉移性;nm23表達低10倍者伴有高轉移。人類的nm23基因定位於第17位號染色體。在侵襲性強的腫瘤中nm23基因丟 失。臨床上對人乳腺癌的觀察發現,淋巴結轉移少於三個者,nm23蛋白表達水平高;而有廣泛轉移者nm23蛋白表達的水平一般均低。如能將nm23蛋白作 為標記物來預測轉移並且在治療上用於抑制轉移,將是腫瘤治療的一個突破。現此問題正在積極研究中。
| 關於「病理學/腫瘤的生長方式和擴散」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |