心臟病學/竇性心動過速
| 醫學電子書 >> 《心臟病學》 >> 心律失常 >> 快速性心律失常 >> 竇性心動過速 |
| 心臟病學 |
|
|
成人竇房結衝動形成的速率超過每分鐘100次,稱為竇性心動過速,速率常在每分鐘101-160次間。竇性心動過速開始和終止時,其心率逐漸增快和減慢。
健康人運動和情緒緊張可引起心動過速。酒、茶、咖啡和藥物如異丙腎上腺素和阿托品常引起竇性心動過速。在疾病狀態中常見的病因為發熱、低血壓、缺氧、心功能不全、貧血、甲狀腺機能亢進和心肌炎。
心電圖顯示竇性P波,P波速率超過每分鐘100次,P-R間期大於0.12秒。
治療主要是針對病因,必要時可應用鎮靜劑或β-受體阻滯劑。
陣發性心動過速 (Paroxysmal Tachycardia)
陣發性心動過速是一種陣發性過速而整齊的心律。其特徵是突然發作和突然停止。根據異位起搏點的部位,可分為房性、結性、和室性陣發性心動過速。房性與結性心動過速有時難以區別,常統稱為室上性心動過速。
【病因】
陣發性室上性心動過速的病因在國人最常見為預激症候群(含隱匿性旁道),約佔60%,房室結雙通道佔30%,其它心臟病包括冠心病、原發性心肌病、甲狀腺機能亢進、洋地黃中毒等約佔10%,室性陣發性心動過速常伴有各種器質性心臟病,最常見於冠心病、急性心肌梗塞、二尖瓣脫垂、艾勃斯坦畸形、心臟手術以及Q-T間期延長症候群,也可見於器質性心臟病的特發性心動過速。誘因包括運動、過度疲勞、情緒激動、妊娠、飲酒或吸煙過多等。
【發病機理】
電生理研究已經證明,折返是引起大多數陣發性室上性心動過速的機理,折返可發生於竇房結、心房、房室結和大折返迴路--包括沿順行方向通過房室結的正常傳導和經房室旁道發生於房室結內和通過無預激表現的隱匿性旁道的折返,約佔陣發性室上性心動過速的90%左右。
房室結折返性心動過速的發生機理:房室結雙通道是房室結折返發生的基礎。這一概念假定房室結縱向分離成兩條功能上的不同通道。①β通道傳導快而不應期長(快通道);②α通道傳導緩慢但不應期短(慢通道)。心房額外刺激可在β通道遭遇其不應期而被阻滯,沿α通道緩慢傳導。如α通道的傳導緩慢,使原來不起反應的β通道得到時間恢復興奮性,則衝動可沿β通道逆轉,形成單一的房性回波或持續的心動過速。這種折返的維持,依賴於房室結內傳導速度和不應期的相對平衡。由於心房和心室的除極同時發生,體表心電圖上P波不明顯。(圖3-3-6)
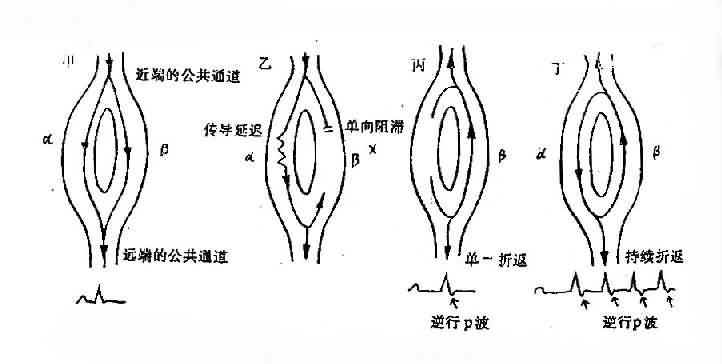
圖3-3-6 折返的機理示意圖
近端的公共通道分成兩條散開的通道,α和β通道,然後在遠端再合併成為公共通道。甲,在正常情況下,傳導在α和β通道中同步進行。乙,早搏在β通道中遇到單向阻滯區,傳導在α通道中延遲進行。丙,β通道的興奮性已恢復,允許沿α通道往下傳的衝動返回β通道往上傳,引起折返。丁,折返持續存在。
房室折返性心動過速的折返迴路為正常房室傳導通道與旁道的結合,房室旁道只向逆行方向傳導。這樣,衝動順行從心房沿房室結、希氏-浦野系統到達心室,然後經隱匿的旁道逆行返回心房。這種心律失常與預激症候群並發性室上性心動過速為同一類型。但前者的旁道不向順行方向傳導。房室折返性心動過速可由房早、也可由室早發動和終止。
室性陣發性心動過速的發病機理主要為室內微折返,少數為束支大折返。心室異位起搏點自律性異常增高及觸發活動僅占心動過速的少數。
【臨床表現】
室上性陣發性心動過速,突然發作,心率增快至每分鐘150-250次,可能持續數秒,數小時或數日。心悸可能是唯一的症状,但如有心臟病基礎或心率超過每分鐘200次,可能表現無力、頭暈、心絞痛、呼吸困難或昏厥。若心動過速發作時伴典型心絞痛。或出現缺血性ST段改變,並持續至心動過速停止後1-2周者,提示可能有冠心病。體檢時心律規則,第一心音強度一致。
室性陣發性心動過速由於快速的心率及心房收縮與心室收縮不協調,引起心室充盈減少,心排血量降低,產生血液動力學異常。其嚴重性取決於心髒的基本情況和心動過速的持續時間。可出現呼吸困難、心絞痛、低血壓、少尿和昏厥。當這種情況發生在急性心肌梗塞時,預示室顫可能即將發生。聽診時第一、第二心音的分裂增寬,心律基本規則或輕度不規則,第一心音強度不一致。
【心電圖】
一、陣發性房性心動過速 ①持續3次以上快速而規則的心搏,其P波形態異常,②P-R間期>0.12s;③QRS波群形態與竇性相同。④心房率每分鐘160-220次。⑤有時P波重疊於前一心搏的T波中而難以認出。可伴有一或二度房室傳導阻滯。(圖3-3-7)
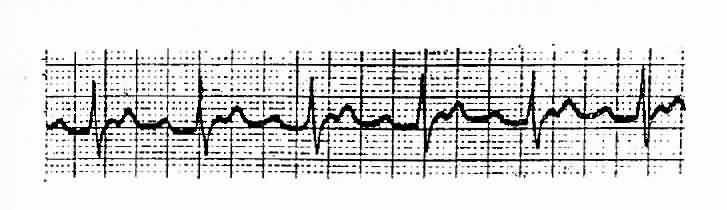
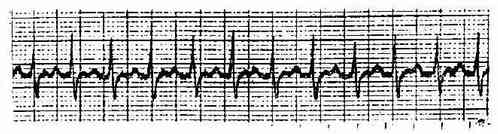
圖3-3-7 陣發性房性心動過速
二、陣發性交界區性心動過速 ①連續3次或3次以上房室交界區過早搏動,頻率每分鐘160-250次,節律規則。②P'波和QRS波群形態具有前述房室交界處性早搏的特徵,P'波可在QRS波群前、中或後,呈逆行性。可伴有不同程度的前向或逆向傳導阻滯,同時或不同時都可出現房室分離。(圖3-3-8)
若不能辨別房性和交界區性心動過速時,可統稱為室上性陣發性心動過速。
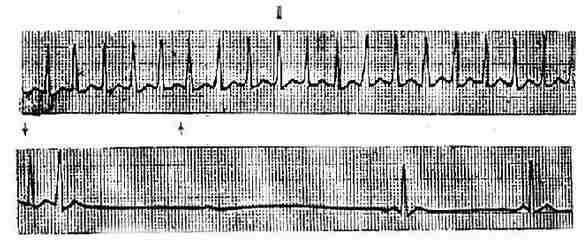
圖3-3-8 室上性心動過速(與上相連)壓迫頸動脈竇使發作終止
三、陣發性室性心動過速 ①連續3次以上快速的室性早搏,QRS波群畸形,時間≥0.12秒,頻率規則或略不規則。②竇性P波與QRS無關,呈房室分離,P波頻率較慢,埋於QRS波群內故不易發現。③有時見心室奪獲和心室融合波。心室奪獲的QRS波群形態接近正常,偶有1:1室房逆行傳導,QRS波群後有P'波,併兼有不同程度的室房傳導阻滯。(圖3-3-9)
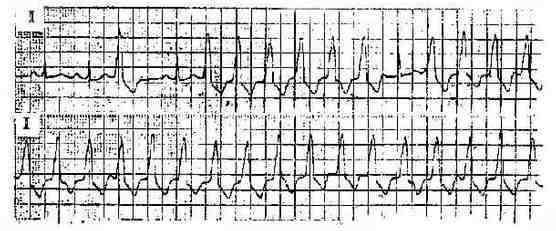
圖3-3-9 室性陣發性心動過速
【鑒別診斷】
陣發性室上性心動過速伴室內差異傳導與陣發性室性心動過速應注意鑒別。(表3-3-1)
表3-3-1 QRS波寬大畸形的陣發性心動過速的鑒別
| 項目 | 陣發性室性心動過速 | 陣發性室上性心動過速 |
| 頻率 | 很少>200次/分 | 多為160-200次/分 |
| 節律 | 相對規則 | 十分規則 |
| V1呈rsR' | 少見 | 常見 |
| 心室奪獲 | 可有 | 無 |
| 室性融合波 | 可有 | 無 |
| 房率/室率 | <1 | =1 |
| 壓迫頸動脈竇 | 室率無變化 | 心率可變緩或終止 |
【治療】
一、室上性陣發性心動過速
(一)急性發作的治療 發作持續或有器質性心臟病者,應儘早控制其發作。
1.去除病因
2.刺激迷走神經 ①用壓舌板刺激懸雍垂誘發噁心嘔吐。②深吸氣後摒氣,再用力作呼氣動作(Valsalva法)或深呼氣後摒氣,再用力作吸氣動作(Muller法)。③頸動脈竇按摩;按摩前應聽頸動脈,如有雜音不宜按摩。病人取仰臥位以免發生昏厥。先按摩右側約10分鐘,如無效則按摩左側,且不可兩側同時按摩,以免引起腦缺血。頸動脈竇按摩的同時,作Valsalva動作可能提高療效。如單用藥物治療無效,加作頸動脈竇按摩則可使心動過速終止。④壓迫眼球;病人取平臥位,閉眼並向下看,用拇指在一側眶下適度壓迫眼球上部,每次10秒,重壓眼球可引起視網膜剝離,對青光眼或高度近視者禁忌。
3.藥物治療 ①異搏定:無心衰的患者首選,一般用5mg稀釋後緩慢靜注、室上速未終止,再給5mg,總量一般不超過15mg。②西地蘭:大心臟特別是伴心衰者,如兩周內未用洋地黃類藥物,首選西地蘭0.4mg稀釋後作靜脈注射,2小時後無效,再靜脈注射0.2mg,24小時總量不超過1.2mg。③升壓藥物;通過升高血壓反射性地興奮迷走神經達到終止室上性心動過速的目的。可選用苯腎上腺素0.5-1mg或甲氧胺10-20mg稀釋後靜脈緩慢推注或快速滴注,以收縮壓不超過21.3~24.0kpa(160-180mmHg)為度。一旦心動過速停止,即應停藥。有器質性心臟病或高血壓患者不宜應用。④三磷酸腺苷酶(ATP)10-20mg加入於稀釋後靜脈注射。病竇症候群患者忌用。⑤新斯的明:為興奮迷走神經的藥物,用0.5-1mg皮下或肌肉注射;有器質性心臟病或支氣管哮喘者忌用,常可引起腹痛或腸鳴音亢進,該藥一般較少使用。⑥還可用胺碘酮或心律平稀釋後靜脈注射或滴注。奎尼丁、普魯卡因醯胺等口服。通過電生理檢查誘發和藥物試驗觀察,以選擇較敏感有效的藥物治療。
4.同步直流電復律 上述方法治療無效時,可考慮同步直流電復律。但洋地黃中毒所致的心動過速及有低血鉀者不宜用電復律治療。
5.有條件者可單獨或與藥物合用經食道或直接心臟起搏,用超速刺激或短陣猝發刺激終止心動過速。
6.頻繁發作而藥物治療預防無效者可考慮在電生理標測基礎上,進行心內膜導管消蝕、射頻或手術阻斷折返徑路。
(二)預防複發 發作頻繁的病人,可選用能控制發作的藥物口服,如異搏定,心律平、或胺碘酮口服期維持。並應避免發作的誘因。
二、室性陣發性心動過速
(一)急性發作的治療 室性陣發性心動過速可引起嚴重的血液動力學障礙,甚至可發展為心室顫動,因而必須處理。
1.治療誘因及原發病
2.藥物治療首選利多卡因50-100mg,稀釋後緩慢靜注,有效以後1-4mg/分,靜滴維持。也可用胺碘酮150-300mg溶於10%葡萄糖液250ml靜滴。亦可選用普魯卡因醯胺、安搏律定、雙異丙吡胺及心律平等。洋地黃中毒所致者,用苯妥因鈉150-250mg溶於注射用水20ml中緩慢靜注,必要5-10分鐘後再予100mg。在高度房室傳導阻滯或病態竇房結症候群基礎上發生的室性心動過速。宜用異丙腎上腺素0.5mg%,靜脈滴注。
3.有條件者,可單獨或與藥物合用經食道或直接心臟起搏,用程序刺激超速起搏或短陣猝發刺激終止心動過速。
4.電學療法 ①同步直流電復律;病情危急時,應在利多卡因1-2劑無效後立即應用同步直流電復律。②頑固性室速可用直流電或射頻導管法消融治療。
(二)預防複發 發作終止後,可選用能夠控制發作的藥物口服,以防止複發。
參看
| 關於「心臟病學/竇性心動過速」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |