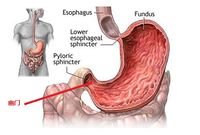
幽門梗阻
| A+醫學百科 >> 幽門梗阻 |
幽門梗阻指的是胃的幽門部位,由於潰瘍或癌瘤等病變所致的食物和胃液通過障礙。它可分為不完全性梗阻和完全性梗阻兩大類。 幽門梗阻是胃、十二指腸潰瘍的常見併發症之一,可發生在潰瘍病的近期(即活動期)或晚期。其他可以形成幽門梗阻的疾病還有胃竇癌、胃粘膜脫垂及胃結核等。不同病因導致的幽門梗阻其臨床治療及預後不相同。
目錄 |
疾病病因
位於幽門或幽門附近的潰瘍可以因為黏膜水腫、或因潰瘍引起反射性幽門環行肌收縮,更常見的原因是慢性潰瘍所引起的黏膜下纖維化,形成瘢痕性狹窄,因潰瘍病引起的幽門梗阻約佔10%。還有的成年人也可發生幽門肌肥大而產生幽門梗阻。幽門痙攣的發作或加重常是陣發性的,可以自行解除梗阻;黏膜水腫可隨炎症減輕而獲得消退。惟瘢痕攣縮所致幽門狹窄,瘢痕性幽門梗阻,則無法緩解。且不斷地加重。幽門痙攣純屬功能性,其餘均屬器質性病變。幽門黏膜水腫與胃的炎症有關,雖屬器質性病變,但可自愈;只有瘢痕性狹窄則非手術不能解決。產生幽門梗阻往往不是單一的因素,而是多種因素並存所致。因腫瘤造成的梗阻可參見胃癌。
病理分類
潰瘍病並發幽門梗阻有四種:
1.痙攣性梗阻:幽門附近潰瘍,刺激幽門括約肌反射性痙攣所致。
2.炎症水腫性梗阻:幽門區潰瘍本身炎症水腫。可使幽門通過受阻,但炎症水腫吸收後,即可緩解,這種梗阻為暫時性。
3.瘢痕性梗阻:潰瘍胼胝硬結,潰瘍愈後瘢痕攣縮。致使食物和胃液不能順利地通過,這種梗阻屬永久性,常需手術治療。
4.粘連性梗阻:潰瘍炎症或穿孔後引起粘連或牽拉。
臨床表現
一般病人都有較長潰瘍病史,隨病變的進展,胃痛漸見加重,並有噯氣、反胃等症状。病人往往因胃脹而厭食,抗酸藥亦漸無效。由於胃脹難忍,病人自己用手指伸入咽部引誘嘔吐。吐出物通常為數小時以前所進的飲食,不含膽汁,有腐敗酸味。逐漸嘔吐頻繁,病人因懼腹脹,故晚間不敢進食,但每晚仍將白天所進飲食全都吐出,然後才覺舒適。胃逐漸擴張,上腹部飽滿並訴有移動性包塊,病人自己和家屬都能看出,由於嘔吐次數增加,脫水日見嚴重,體重下降。病人覺頭痛、乏力、口渴,但又畏食,重者可出現虛脫。由於胃液丟失過多,可發生手足搐搦,甚至驚厥。尿量日漸減少。最後可發生昏迷。體征:病人消瘦,倦怠,皮膚乾燥、喪失彈性,而且可出現維生素缺乏徵象,口唇干,舌干有苔,眼球內陷。上腹膨脹顯著,能看見胃型和自左向右移動之胃蠕動波。叩診上腹鼓音,振水音明顯。能聽到氣過水聲,但很稀少。Chvostek和Trousseau 征陽性。
併發症狀
病程較長,病人逐漸出現全身乏力,日益消瘦,體重下降,尿少、便秘,有時出現精神症状及手足搐搦等。
診斷檢查
診斷:根據潰瘍病史、典型症状以及X 線和胃鏡檢查結果,不難作出診斷。但應進一步明確病因及病情嚴重程度以利治療。
實驗室檢查:血常規檢查可發現因營養不良所致輕度貧血,血化學顯示鈉、鉀、氯都低於正常,二氧化碳結合力和pH 值升高,二氧化碳分壓亦高,呈低鉀性鹼中毒。非蛋白氮或尿素氮因尿少亦高於正常。由於長期飢餓,可出現低蛋白血症。如貧血嚴重,大便潛血陽性,應考慮惡性潰瘍之可能性。胃液檢查,良性潰瘍病的胃液酸度高,一般在50~l00mmol/h。如胃液中鹽酸缺乏,須進一步做細胞學檢查,以及其他檢查以排除腫瘤。
其他輔助檢查:
1.X 線檢查 除透視下能見到巨大胃泡以外,應在洗胃後作X 線鋇劑胃腸造影。可清楚地看見擴大的胃和排空困難(圖1)。如為幽門痙攣,可在較長的觀察過程中見到幽門鬆弛時胃內容暫時排出現象。一般在注射阿托品或654-2 後亦可觀察到幽門鬆弛,因此容易鑒別,但黏膜水腫和瘢痕攣縮所引起之幽門狹窄,則難以在X 線照片上區別。經一段時間內科治療以後,再作造影,如幽門梗阻情況好轉,則可以說明有水腫的因素存在。此外,還能看見潰瘍的龕影或十二指腸壺腹部變形,對於鑒別良性或惡性潰瘍,亦有80%~85%的可靠性。
2.胃鏡檢查 纖維胃鏡能看出幽門痙攣、黏膜水腫或黏膜脫垂,以及瘢痕性狹窄等不同的病理變化,並可以看出潰瘍的大小、位置與形態。對可疑惡性的病例,須作活組織檢查。因此胃鏡檢查能為幽門梗阻的病因提供確切的診斷依據。
3.鹽水負荷試驗 先將胃內存積的內容物抽吸乾淨,然後於3~5min 內注入生理鹽水700ml,30min 以後再吸出胃內鹽水。若抽出不及200ml,說明無幽門梗阻;若抽出超出350ml 以上,則認為有梗阻存在。
鑒別診斷
1.活動期潰瘍所致幽門痙攣和水腫 患者常有潰瘍病疼痛症状,梗阻為間歇性,嘔吐雖然很劇烈,但胃無擴張現象,嘔吐物不含宿食。經內科治療梗阻和疼痛症状可緩解或減輕。
2.胃癌所致的幽門梗阻 患者病程較短,胃擴張程度較輕,胃蠕動波少見。晚期上腹可觸及包塊。X 線鋇餐檢查可見胃竇部充盈缺損,胃鏡取活檢能確診。
3.十二指腸壺腹部以下的梗阻性病變 如十二指腸腫瘤、環狀胰腺、十二指腸淤滯症均可引起十二指腸梗阻,伴嘔吐,胃擴張和瀦留,但其嘔吐物多含有膽汁。X 線鋇餐或內鏡檢查可確定梗阻性質和部位。
治療方案
一般幽門梗阻的病人,不宜施行緊急手術;如經過3~5 天胃腸減壓,病人能恢復飲食,病情逐漸好轉,說明痙攣和水腫的因素得到消除,可繼續觀察。必要時重複鋇餐檢查。反之,如減壓無效則說明為瘢痕性狹窄,必須採取手術治療。如有惡性腫瘤的證據,無疑更須積極採取手術措施。
內科治療
矯正失水與電解質紊亂是治療幽門梗阻的首要問題,因為丟失胃酸多,存在不同程度的鹼中毒。因此入院後可以先給生理鹽水2000ml,待尿量增加,便須加入氯化鉀溶液40~60mmol(1g 氯化鉀含鉀13.3mmol),即15%氯化鉀溶液20~30ml;低鉀性鹼中毒嚴重者甚至每天應補充6~8g 的氯化鉀。水分的補充則用5%~10%葡萄糖溶液。按每天基礎需要量2500ml 計算,外加每天從胃管吸出的量和失水量的一部分。因此每天輸入液體量,除按血化學測定結果輸入適量的電解質溶液外,不足水分以葡萄糖液補充。其次,是使擴張的胃經持續減壓得到復原。炎症水腫消失,胃壁肌層的張力得以恢復。如梗阻為幽門痙攣或黏膜水腫所致,則於梗阻消除後,按潰瘍病調節飲食和相應的藥物。
外科治療
經短期內科治療無效,說明瘢痕攣縮為引起幽門梗阻的主要因素。或經檢查診斷為胃潰瘍,尤其是有惡變可疑者,於非手術療法使炎症水腫消失後,應擇期行手術治療。
既往所採用的單純引流術,如幽門成形術或胃空腸吻合術,不能解決潰瘍病的問題。因此現在普遍施行胃切除術或迷走神經切斷術,後者以選擇性或高選擇性迷走神經切斷術為主,而迷走神經干切斷術已很少應用。選擇性迷走神經切斷術加胃竇切除術,並作胃十二指腸吻合,曾經被認為是治療幽門梗阻最好的手術,但有時十二指腸不易游離。則作選擇性迷走神經切斷術加胃竇切除術,而後行胃空腸吻合術。近來主張作高選擇性迷走神經切斷術而不加幽門成形術者較多。如果潰瘍位於幽門部的前壁,在作幽門成形術時應將潰瘍切除;但若潰瘍是在後壁,則幽門成形術不能同時切除潰瘍;只有行胃竇切除才能切除潰瘍,或將潰瘍曠置。總之,為幽門梗阻施行手術,首要任務是解決梗阻,其次是根治潰瘍病,究竟那種術式效果好,主要根據病情來考慮:病人的年齡、全身情況、胃酸的高低、胃炎的程度,以及潰瘍所在位置,還要考慮術者對各種術式的熟練程度。如病情不允許作複雜手術,可選擇簡單引流手術,以解決當務之急。
預防預後
預後:經短期內科治療無效,說明瘢痕攣縮為引起幽門梗阻的主要因素。經手術治療解除梗阻後,90%以上可獲得滿意療效。
預防:積極有效的治療潰瘍病,防止出現痙攣性、水腫性和瘢痕性幽門狹窄而引起的梗阻。
保健貼士
1、幽門梗阻的病人忌用抗膽鹼能或抗毒蕈鹼藥物。
2、可進清流質,凡有渣及牛奶等易產氣的流質均不可食。
3、不要飢飽無常,不吃生冷刺激難消化食物!
參看
| 關於「幽門梗阻」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |