病理學/心肌梗死
| 醫學電子書 >> 《病理學》 >> 心血管疾病 >> 冠狀動脈性心臟病 >> 心肌梗死 |
| 病理學 |
|
|
心肌梗死(myocardial infarction)是指由於絕對性冠狀動脈功能不全(coronary insufficiency),伴有冠狀動脈供血區的持續性缺血而導致的較大範圍的心肌壞死。絕大多數(95%)的心肌梗死局限於左心室一定範圍,並大多 累及心壁各層(透壁性梗死),少數病例僅累及心肌的心內膜下層(心內膜下梗死)。
(一)心內膜下心肌梗死
心 內膜下心肌梗死(subendocardial myocardial infarction)的特點是壞死主要累及心室壁內層1/3的心肌,並波及肉柱和乳頭肌。常表現為多發性小灶狀壞死,壞死灶大小為0.5~1.5cm。 病灶分布常不限於某1支冠狀動脈的供血範圍,而是不規則地分布於左心室四周。最嚴重的病例,壞死灶擴大融合而成為累及整個心內膜下心肌的壞死,稱為環狀梗 死(circumferential infarction)。患者通常存在3大支冠狀動脈嚴重的狹窄性動脈粥樣硬化,但絕大多數既無血栓性,亦無粥瘤性阻塞,說明嚴重、瀰漫的冠狀動脈病變是 此型心肌梗死發生的前提。當患者由於某種原因(如休克、心動過速、不適當的體力活動)引起冠狀動脈供血不足時,可造成各支冠狀動脈最遠端區域(心內膜下心 肌)缺氧,而三大支冠狀動脈已陷於嚴重狹窄,側支循環幾乎不能改善心肌的供血,因而導致心肌壞死,而且是多發性小灶狀壞死。
(二)區域性心肌梗死
區 域性心肌梗死(regional myocardial infarction)亦稱為透壁性心肌梗死(transmural myocardial infarction),為典型的心肌梗死類型。梗死區大小不一,多為數厘米大小,或更大些。大多位於左心室,且多累及心壁三層組 織。
【病因和發病機制】
1.冠狀動脈血栓形成 由於在許多屍檢例中發現供養梗死區的冠狀動脈支有狹窄性動脈粥樣硬化並發閉塞性血栓形成,因此,許多學者認為,冠狀動脈血栓形成是心肌梗死的原因。然而, 心肌梗死例中冠狀動脈血栓的發生率各家報導相差懸殊,因此,關於冠狀動脈血栓形成與心肌梗死的關係問題至今仍有爭論。
2.冠狀動脈痙攣 由於心血管造影技術的進展,使冠狀動脈痙攣問題獲得突破。現已證實,變異型心絞痛是由冠狀動脈痙攣所引起。有人用冠狀動脈造影術研究大量的透壁心肌梗死病 例,發現冠狀動脈閉塞率隨發作後時間的延長而遞減,提示冠狀動脈痙攣的解除。近來研究證明,有嚴重狹窄的冠狀動脈仍可發生收縮。
3.心肌供血不足 在狹窄性冠狀動脈粥樣硬化的基礎上,由於過度負荷而造成心肌供血不足,亦可引起心肌梗死。
【好發部位和範圍】
此 型心肌梗死的部位與閉塞的冠狀動脈供血區域一致。由於左冠狀動脈比右冠狀動脈病變更為常見,所以心肌梗死多發生在左心室。其中左心室前壁、心尖部及室間隔 前2/3,約佔全部心肌梗死的50%,該區正是左冠狀動脈前降支供血區;約25%的心肌梗死發生在左心室後壁、室間隔後1/3及右心室,此乃右冠狀動脈供 血區;此外見於左心室側壁,相當於左冠狀動脈迴旋支供血區域。
冠狀動脈的分布變異較大,據統計有以下3型:①右優勢型:右冠狀動脈除發出後 降支外,還分支供養右心室膈面及左心室一部分。②均衡型:兩心室的膈面各由本側冠狀動脈供血,互不越過兩心房、兩心室交界,並可有兩支後降支。③左優勢 型:左冠狀動脈分布於左心室膈面,發出後降支,有的還分支至右心室膈面的一部分。這種變異不但影響心肌梗死的分布,而且,當一支優勢的冠狀動脈阻塞時,另 一支較弱的冠狀動脈的吻合支往往不能滿足阻塞支供血區心肌對氧的需要,而致該區發生壞死。
【病變】
肉 眼觀,心肌梗死灶形狀不規則。一般於梗死6小時後肉眼才能辨認,梗死灶呈蒼白色,8~9小時後呈黃色或土黃色,乾燥,較硬,失去正常光澤(圖8-30)。 第4天在梗死灶周邊出現明顯充血、出血帶。2~3周後由於肉芽組織增生而呈紅色。5周後梗死灶逐漸被瘢痕組織取代,呈灰白色(陳舊性梗死灶)。
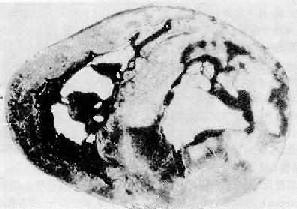
圖8-30 心肌梗死
圖示心臟橫斷面由下向上觀,圖上方為心前壁,左心室前壁和室間隔前部梗死(圖中灰白色區)
鏡 下,心肌梗死最常表現為凝固性壞死,心肌細胞胞漿嗜伊紅性增高,繼而核消失。肌原纖維結構可保持較長時間,最終融合成均質紅染物(圖8-31)。梗死灶邊 緣可見充血帶及中性粒細胞浸潤,在該處,可見到心肌細胞腫脹,胞漿內出現顆粒狀物及不規則橫帶(圖8-32)。另一部分心肌細胞則出現空泡變性,繼而肌原 纖維及細胞核溶解消失,殘留心肌細胞肉膜,彷彿一個空的擴張的肉膜管子(圖8-31)。

圖8-31 心肌梗死
圖左邊示心肌纖維腫脹,橫紋消失,伊紅濃染,核溶解消失(凝固性壞死);右邊心肌細胞原纖維及部分心肌核溶解消失(液化性肌溶解)
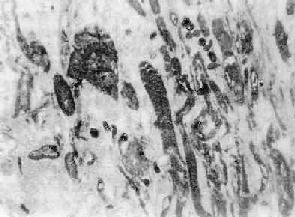
圖8-32 心肌梗死
梗死灶邊緣的心肌細胞腫脹,胞質內出現顆粒狀物及寬窄不等的橫帶,半薄切片,甲苯胺藍染色
【心肌梗死的生化變化】
梗 死的心肌細胞內糖原減少或消失出現較早,一般在冠狀動脈閉塞5分鐘後即可出現。這是由於某一支冠狀動脈阻塞後,該部分心肌所需的氧和葡萄糖來源中斷,細胞 內儲存的糖原發生酵解所致。近來有報導,心肌缺血早期可引起心肌肌紅蛋白缺失。心肌受損時,肌紅蛋白迅速從肌細胞釋出,進入血液,並從尿中排出,因此急性 心肌梗死時能很快從血和尿中測出肌紅蛋白值升高。心肌壞死時,一些酶,如谷氨酸-草醯乙酸轉氨酶(GOT)、谷氨酸-丙酮酸轉氨酶(GPT)、肌酸磷酸激 酶(CPK)及乳酸脫氫酶(LDH),可釋放入血,使這些酶在血中的濃度升高。其中尤以CPK對心肌梗死的臨床診斷頗有幫助。
【合併症及後果】
1. 心臟破裂 較少見,約佔心肌梗死所致死亡例的3%~13%。常發生在心肌梗死後1~2周內,主要由於梗死灶周圍中性粒細胞和單核細胞釋出的蛋白水解酶以及壞死的心肌 自身溶酶體酶使壞死的心肌溶解所致。好發部位為:①左心室前壁下1/3處,心臟破裂後血液流入心包,引起心包填塞而致急死。②室間隔破裂,左心室血流入右 心室,引起右心功能不全。③左心室乳頭肌斷裂,引起急性二尖瓣關閉不全,導致急性左心衰竭。
2.室壁瘤(ventricular aneurysm)大約10%~38%的心肌梗死病例合併室壁瘤,可發生於心肌梗死急性期,但更常發生在癒合期。由於梗死區壞死組織或瘢痕組織在室內血液 壓力作用下,局部組織向外膨出而成。多發生於左心室前壁近心尖處,可引起心功能不全或繼發附壁血栓。
3.附壁血栓形成(mural thombosis)多見於左心室。由於梗死區心內膜粗糙,室壁瘤處及心室纖維性顫動時出現渦流等原因,為血栓形成提供了條件。血栓可發生機化,或脫落引起大循環動脈栓塞。
4.心外膜炎 心肌梗死波及心外膜時,可出現無菌性纖維素性心外膜炎。
5.心功能不全 梗死的心肌收縮力顯著減弱以至喪失,可引起左心、右心或全心充血性心力衰竭,是患者死亡最常見的原因之一。
6.心源性休克 有人認為,當左心室梗死範圍達40%時,心室收縮力極度減弱,心輸出量顯著減少,即可發生心源性休克,導致患者死亡。
7.機化瘢痕形成 心肌梗死後,若病人仍然存活,則梗死灶被機化修復而成瘢痕。小梗死灶約需2周,大梗死灶約4~6周即可機化。
參看
| 關於「病理學/心肌梗死」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |