寄生蟲學/隱孢子蟲
| 醫學電子書 >> 《人體寄生蟲學》 >> 孢子蟲 >> 隱孢子蟲 |
| 人體寄生蟲學 |
|
|
隱孢子蟲(Cryptosporidium Tyzzer,1907)廣泛存在於動物中,亦為人體的重要寄生孢子蟲,可引起隱孢子蟲病(cryptosporidiosis)。寄生於人體的種主要是微小隱孢子蟲(C.parvum),該蟲是機會致病原蟲,但也是一種重要的腹瀉病原。本病在國外的研究報導日趨增多,國內近幾年也逐漸引起人們的注意。
形態與生活史
隱孢子蟲的生活史簡單,不需轉換宿主就可以完成。生活史有無性生殖、有性生殖和孢子生殖三個階段,均在同一宿主體內進行,稱為內生階段。隨宿主糞便排出的卵囊具感染性。
卵囊呈圓形或橢圓形,直徑4~6µm,成熟卵中內含4個裸露的子孢子和由顆粒物組成的殘留體(residual body),子孢子為月牙形(圖12-9)。糞便中的卵囊若不染色,難以辯認。在改良抗酸染色標本中,卵囊為玫瑰紅色,背景為藍綠色,對比性很強。因觀察的角度不同,囊內子孢子排列似不規則,呈多態狀,殘留體為暗黑(棕)色顆粒狀。電鏡觀察囊壁為三層。
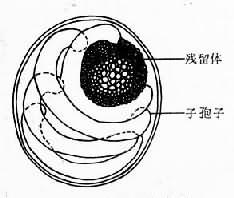
圖12-9 陷孢子蟲卵巢
人和牛及其它易感動物吞食成熟卵囊後,子孢子在消化液的作用下自囊內逸出,先附著於腸上皮細胞,再進入細胞,在胞膜下胞質外形成納蟲空泡,蟲體即在泡內進行無性繁殖,先發育為滋養體,經三次核分裂發育為Ⅰ型裂殖體。成熟的Ⅰ型裂殖體含有8個裂殖子。裂殖子被釋出後侵入其它上皮細胞,發育為第二代滋養體。第二代滋養體經2次核分裂發育為Ⅱ型裂殖體。成熟的Ⅱ型裂殖體含4個裂殖子。這種裂殖子釋出後發育為雌配子體或雄配子體,進入有性生殖階段。雌配子體進一步發育為雌配子,雄配子體產生16個雄配子,雌雄配子結合後形成合子,進入孢子生殖階段。合子發育為卵囊,成熟的卵囊含有4個裸露的子孢子(圖12-10)。卵囊有薄壁和厚壁兩種類型。薄壁卵囊約佔20%,僅有一層單位膜,其子孢子逸出後直接侵入宿主腸上皮細胞,繼續無性繁殖,使宿主自身體內重複感染;厚壁卵囊約佔80%,在宿主細胞或腸腔內孢子化(形成子孢子)。孢子化的卵囊隨宿主糞便排出體外,即具感染性。整個生活史約需5~11天完成。用人源卵囊感染BALB/c小鼠,感染後10和11天糞檢找到卵囊。
致病
隱孢子蟲主要寄生於小腸上皮細胞的刷狀緣,由宿主細胞形成的納蟲空泡內。空腸近端是胃腸道感染該蟲蟲數最多的部位,嚴重者可擴散到整個消化道。肺、扁桃體、胰腺和膽囊等器官亦發現有蟲體。
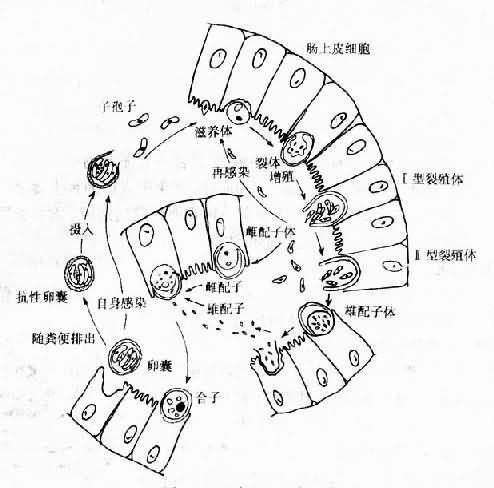
圖12-10 陷孢子蟲生活史
由於本蟲寄生於腸粘膜,使之表面可出現凹陷,或呈火山口狀,腸絨毛萎縮,變短變粗,或融合、移位和脫落,上皮細胞出現老化和脫落速度加快現象,但感染輕者腸粘膜的變化不明顯。由於蟲體的寄生,破壞了腸絨毛的正常功能,影響消化吸收而發生腹瀉。但其致病機制很可能是多因素的,如腸粘膜表面積的縮小,多種粘膜酶的減少可能也起重要作用。
本病的臨床症状和嚴重程度取決於宿主的免疫功能與營養狀況。免疫功能正常人的感染後,主要表現為急性水樣腹瀉,一般無膿血,日排便2~20餘次,嚴重感染的幼兒可出現噴射性水樣瀉,排便量多。腹痛、腹脹、噁心、嘔吐、食慾減退或厭食、口渴和發熱亦較常見。病程長短不一,短者1~2天,長者數年,20天至2個月上下占多數,由急性轉為慢性而反覆發作者並不少見。
免疫功能受損者感染本蟲後,通常症状明顯而病情重,持續性霍亂樣水瀉最為常見,一日數次至數十次。也有同時並發腸外器官寄生,如呼吸道等,其病情更為嚴重複雜。有人統計57例愛滋病病人感染者,42例死於本病,為愛滋病患者主要致死病因之一。故國外愛滋病病人檢查隱孢子蟲已被列為常規項目。
免疫缺陷者感染後症状嚴重,表明細胞免疫和體液免疫對消除本蟲的感染是必不可少的。不論免疫功能是否正常感染本蟲後血中均可檢出特異抗體,但因該蟲寄生於腸粘膜表面,體液中的抗體可能不起保護作用,但能降低再感染的嚴重性。
診斷
早期對隱孢子蟲病的診斷須進行腸粘膜活組織檢查,近年則主要從糞便中查出卵囊確診。檢查方法多用糞便直接塗片染色法。水樣瀉的臨床症状可作參考。
金胺-酚染色法:染色後在熒光顯微鏡下可見卵囊為圓形,發出乳白色略帶綠色的熒光,中央淡染,似環狀。本法簡便、敏感,適用於批量標本的過篩檢查,但需要熒光顯微鏡,限制了在基層衛生機構的廣泛應用。
改良抗酸染色法:染色後背景為藍綠色,卵囊呈玫瑰紅色,內部結構清晰。
金胺酚-改良抗酸染色法:上述方法染色後,標本中多存在非特異的紅色抗酸顆粒,貌似卵囊,難以鑒別。本法先用金胺-酚染色後,再用改良抗酸染色法復染,染後用光學顯微鏡檢查,其卵囊同抗酸染色,而非特異性顆粒呈藍黑色,顏色與卵囊不同有利於卵囊的檢查,並提高了檢出率和準確性。
免疫診斷,國外已有幾種方法,其中單克隆熒光抗體法較敏感特異。
流行
1.流行情況 迄今世界已有6大洲74個國家,至少300個地區,都發現了隱孢子蟲病。在歐洲的腹瀉患者中,隱孢子蟲的檢出率為1%~2%;北美洲為0.6%~4.3%;亞洲、澳大利亞、非洲和中南美洲為3%~4%,高可達10.2%。很多報導認為,隱孢子蟲的發病率與當地的空腸彎麴菌、沙門氏菌、志賀氏菌、致病性大腸菌和藍氏賈第鞭毛蟲相近。在寄生蟲性腹瀉中占首位或第二位。國外爆發流行時有報告,多發生於與病人或病牛接觸後的人群,或幼兒園和託兒所等集體單位。美國費城一日托中心,在一次腹瀉爆發中隱孢子蟲的感染率高達65%(13/20)。同性戀並發愛滋病患者近半數感染隱孢子蟲。
國內於1987年韓范在南京市區首先發現了人體隱孢子蟲病病例。隨後在南京、徐洲、安徽、內蒙、福建、山東和湖南等省市都報導了一些病例。在腹瀉患者(多為兒童)中,隱孢子蟲的檢出率為1.36%~13.3%,其中福建的感染率最高。
一般認為隱孢子蟲病多發生在2歲或5歲以下的嬰幼兒,男女間無明顯差異,溫暖潮濕季節發病率高,農村比城市多,沿海港口城市比內地多,經濟落後、衛生狀況差的地區比發達地區多,畜牧地區比非牧區多。但這些情況並非絕對,也有相反的例外報導,如在芬蘭旅遊者到外地受感染是主要途徑,因此,該地區的成人感染多於兒童,城市高於農村。
2.傳染源 隱孢子蟲病人的糞便和嘔吐物中含大量卵囊,多數患者在症状消退後仍有卵囊排出,可持續幾天至5周,這是主要的傳染源,而健康帶蟲者和恢復期帶蟲者也是重要的傳染源。據Robert等最近報告,在21例免疫功能正常而無腹瀉患者的十二指腸引流物中發現了隱孢子蟲卵囊,可是在其糞便內查到的僅不到半數(46.7%),說明不伴腹瀉的帶蟲者是存在的。交叉試驗證實,牛、羊、貓、犬和兔等動物的隱孢子蟲卵囊亦可感染人,成為畜牧地區和農村的重要動物源性傳染源。
3.傳播途徑 日托中心隱孢子蟲病的爆發、家庭接觸爆發以及護理該病的醫護人員感染率高等報導提示,人際的相互接觸是重要的傳播途徑。近三年來,英、美等國報導了水源瀑發的問題,如只有不到65000人口的西部喬治亞洲,大約13000人發生了胃腸炎,其中39%的患者糞檢隱孢子蟲卵囊陽性,飲用自來水者患胃腸炎的危險性高於不飲用者,危險度為3:1,在自來水中也找到了卵囊。這是一次大範圍的水源瀑發。當今,用於消毒自來水的氯化物的濃度不能殺死卵囊,因此一旦水源污染,易引起爆發流行。
4.易感人群 人對隱孢子蟲普遍易感。嬰幼兒、愛滋病患者、接受免疫抑制劑治療的病人,以及先天或後天的免疫功能低下者則更易感染隱孢子蟲。大量應用多種抗生素、患水痘、麻疹和經常感冒者等均易感本蟲。
防治原則
該病為人畜共患病,預防本病應防止病人病畜的糞便污染食物和飲水,注意個人衛生,保護免疫功能缺陷或低下的人,增強基免疫力,避免與病人病畜接觸。卵囊對外界的抵抗力強,常用的消毒劑不能將其殺死,10%福爾馬林、5%氨水,加熱65~70℃30分鐘,可殺死卵囊。
隱孢子蟲病治療至今尚無特效藥物。國外有用螺旋黴素治療者;國內用大蒜素(大蒜新素allimin)膠囊治療,有一定效果。
| 關於「寄生蟲學/隱孢子蟲」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |