病理生理學/慢性腎功能衰竭的病因和發病機制
| 醫學電子書 >> 《病理生理學》 >> 腎功能不全 >> 慢性腎功能衰竭 >> 慢性腎功能衰竭的病因和發病機制 |
| 病理生理學 |
|
|
|
引起慢性腎功能衰竭的疾病,以慢性腎小球腎炎為最常見,約佔50~60%。腎小動脈硬化症、慢性腎盂腎炎以及全身性紅斑狼瘡等也是較為常見的原因。其他如腎結核、糖尿病性腎小球硬化症、多囊腎、腎臟發育不全,以及結石、腫瘤、前列腺肥大等引起的尿道梗阻也可導致慢性腎功能衰竭。在發生慢性腎功能衰竭之前,由於各種慢性腎臟疾病可分別引起以腎小球或腎小管損害為主的病變,故在臨床上可出現不同的症状和體征。但是在各種慢性腎臟疾病的晚期,由於大量腎單位的破壞和功能的喪失卻可出現相同的後果,即殘存腎單位過少所致的腎功能衰竭。因此慢性腎功能衰竭是各種慢性腎臟疾病最後的共同結局。由於腎臟有強大的儲備代償功能,故慢性腎功能衰竭的發展過程可以隨著腎臟受損的逐步加重而分為下列四個時期。
第一期——腎臟儲備功能降低期在較輕度或中度腎臟受損時,未受損的腎單位尚能代償已受損的腎單位的功能。故在一般情況下腎臟泌尿功能基本正常。機體內環境尚能維持在穩定狀態,內生性肌酐清除率仍在正常值的30%以上,血液生化指標無明顯改變,也無臨床症状。但在應激剌激作用下,如鈉、水負荷突然增大或發生感染等時,可出現內環境紊亂。
第二期——腎臟功能不全期由於腎臟進一步受損,腎臟儲備功能明顯降低,故腎臟已不能維持機體內環境的穩定。內生性肌酐清除率下降至正常值的25~30%。有中度氮質血症和貧血,腎臟濃縮功能減退,常有夜尿和多尿,一般臨床症状很輕,但在感染、手術及脫水等情況下,腎功能即明顯惡化,臨床症状加重。
第三期——腎功能衰竭期 腎臟內生性肌酐清除率下降至正常值的20~25%,有較重的氮質血症,血液非蛋白氮多在60mg%以上。一般有酸中毒、高磷血症、低鈣血症,也可出現輕度高鉀血症。腎臟濃縮及稀釋功能均有障礙,易發生低鈉血症和水中毒,貧血嚴重。有頭痛,噁心,嘔吐和全身乏力等症状。臨床稱為氮質血症期或尿毒症前期。
第四期——尿毒症期為慢性腎功能衰竭的晚期。內生性肌酐清除率下降至正常值的20%以下。血液非蛋白氮在80~100mg%或更高。毒性物質在體內的積聚明顯增多,有明顯的水、電解質和酸鹼平衡紊亂及多種器管功能衰竭。臨床不有一系列尿毒症症状即自體中毒的症状出現。圖14-2表示內生性肌酐清除率(基本上代表GFR)和臨床表現的關係。由此可見,腎功能衰竭的臨床表現和GFR的減少有密切關係。
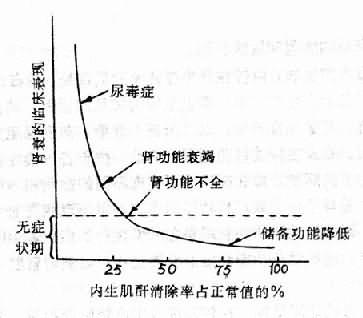
圖14-2 慢性腎功能衰竭的臨床表現與腎功能的關係
有關慢性腎功能衰竭的發病機制,一般採用完整的腎單位學說(intactnephron hypothesis)來解釋。此學說認為:雖然引起慢性腎損害的原始病因各不相同,但是最終都會造成病變腎單位的功能喪失,腎只能只能由未受損的殘存腎單位來承擔。喪失腎功能的腎單位越多,殘存的完整腎單位就越少;最後,當殘存的腎單位少到不能維持正常的泌尿功能時,內環境就開始發生紊亂,亦即慢性腎功能衰竭開始發生髮展。
Bricker在七十年代提出的矯枉失衡假說(trade-off hypothesis)可以認為是對完整腎單位學說的一個補充。根據動物實驗和臨床研究的結果,Bricker指出,當腎單位和GFR進行性減少以致某一溶質(例如某一電解質)的濾過減少時,作為一種適應性反應,血液中一種相應的抑制物(例如某一激素)就會抑制殘存腎單位腎小管對該溶質的重吸收,從而使該溶質隨尿排出不致減少而在血漿中的水平也不致升高。可見,這種適應性反應有穩定內環境的作用。隨著腎單位和GFR的進一步減少,該溶質的濾過也進一步減少。此時,儘管血漿中抑制物仍起抑制作用,但因殘存腎單位過少,故不能維持該溶質的排出,結果是溶質在血漿中的濃度升高,即內環境發生紊亂。該溶質濃度的升高又可使血漿中的抑制物也隨之增多,而此時抑制物的增多,非但不能促進溶質的排泄而有助於機體內環境恆定性的維持,反而可以作用於其他器管而起不良影響,從而使內環境的紊亂進一步加劇。
下文在論述慢性腎功能衰竭者鈣、磷代謝障礙時,將對矯枉失衡假說作具體的解釋。
| 關於「病理生理學/慢性腎功能衰竭的病因和發病機制」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |