胸腔穿刺術
| A+醫學百科 >> 胸腔穿刺術 |
胸腔穿刺術,也稱胸膜腔穿刺術(thoracentesis),簡稱胸穿,是指對有胸腔積液(或氣胸)的患者,為了診斷和治療疾病的需要而通過胸腔穿刺抽取積液或氣體的一種技術。
目錄 |
適應證
- 診斷原因未明的胸腔積液,可作診斷性穿刺,作胸水塗片、培養、細胞學和生化學檢查以明確病因。
- 治療胸腔大量積液、氣胸產生壓迫症状,可抽液或抽氣以減壓;急性膿胸或惡性腫瘤侵及胸膜引起起積液,可抽液或注入藥物。
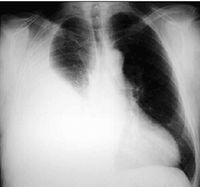
胸膜腔積液的X線表現
當胸腔積液量達0.3-0.5L時,胸部X線檢查顯示肋膈角變鈍。隨著胸腔積液增多,肋膈角消失,顯示一凹面向上,外側高內側低的弧形積液影。 大量胸腔積液時,整個患側胸部呈緻密影,縱膈和氣管被推向健側。局限包裹性積液可發生於胸腔任何部位。肺底積液時顯示一側膈肌明顯升高或胃底氣泡影與肺下緣之間明顯加寬。在胸部X線片與胸腔積液量判斷:胸腔積液在第4前肋間以下稱為少量胸腔積液;第4前肋與第2肋之間屬於中等量胸腔積液;積液位於第2前肋以上為大量胸腔積液。
操作準備
- 了解、熟悉病人病情。
- 與病人及家屬談話,交代檢查目的、大致過程、可能出現的併發症等,並簽字。
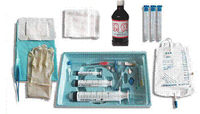
- 器具:消毒用具(無菌紗塊、碘伏、消毒棉簽)、標本送檢試管、無菌胸腔穿刺包、無菌胸腔引流管及引流瓶、手套、洞巾、注射器及膠布。
- 操作者戴無菌帽、口罩。
操作方法
- 囑患者取坐位面向椅背,兩前臂置椅背上,前額伏於前臂上,自然呼吸。不能起床者可取半坐位,患側前臂上舉抱於枕部。
- 穿刺點可行超聲波定位,或選在胸部叩診實音最明顯部位進行,胸液較多時一般常取肩胛線或腋後線第7~8肋間,有時也選腋中線第6~7肋間或腋前線第5肋間隙為穿刺點。包裹性積液可結合X線胸透或B型超聲檢查確定穿刺方向與深度,以確保穿刺成功。穿刺點用蘸甲紫(龍膽紫)的棉簽在皮膚上作標記。氣胸病人選擇鎖骨中線第二肋間或腋中線第4~5肋間。
- 戴無菌手套,常規消毒皮膚,覆蓋消毒洞巾。
- 選下一肋骨的上緣為穿刺點,用2%利多卡因局部麻醉,先注射皮下出現皮膚橘皮樣皮丘改變,然後自皮至胸膜層進行逐次麻醉。
- 術者以左手指與中指固定穿刺部位的皮膚,右手將穿刺針在局麻部位緩緩刺入,當針鋒抵抗感突然消失時,表明已穿入胸膜腔。助手用止血鉗協助固定穿刺針,以防刺入過深損傷肺組織。穿刺針可應用三通穿刺針或較粗的長針後接膠皮管,穿刺前應關閉三通針,先將膠皮管用止血鉗夾住,然後進行穿刺。穿入胸膜腔後再轉動三通活栓使其與外界相通,或鬆開膠皮管止血鉗,抽取胸腔積液。如用較粗的長穿刺針代替胸腔穿刺針時,應先將針座後連接的膠皮管用血管鉗夾住,然後進行穿刺,進入胸腔後再接上注射器,鬆開止血鉗,抽吸胸腔內積液,抽滿後再次用血管鉗夾閉膠管,爾後取下注射器,將液體注入彎盤,記量或送檢。
- 抽液結束拔出穿刺針,覆蓋無菌紗布,稍用力壓迫片刻,用膠布固定後囑患者靜臥。
術後處理
- 術後囑病人臥位或半臥位休息半小時,測血壓並觀察病情有無變化。
- 根據臨床需要填寫檢驗單,分送標本。
- 清潔器械及操作場所。
- 做好穿刺記錄。
注意事項
- 操作前應向患者說明穿刺目的,消除顧慮;對精神緊張者,可於術前半小時給地西泮10mg,或可待因0.03g以鎮靜止痛。
- 操作過程中密切觀察患者反應,如有頭暈、面色蒼白、出汗、心悸、胸部壓迫感或劇痛、昏厥等胸膜反應;或出現持續性咳嗽、氣短等現象,立即停止抽液,並皮下注射0.1%腎上腺素0.3-0.5ml,或進行對症處理。
- 一次抽液不應過多、過快,診斷性抽液,50~100ml即可;減壓抽液,首次不超過600ml,以後每次不超過1000ml,以防一次大量迅速抽液後出現復張後肺水腫;如為膿胸,每次盡量抽盡。疑為化膿性感染時,助手用無菌試管留取標本,行塗片革蘭染色鏡檢、細菌培養及藥敏試驗。檢查瘤細胞,為提高陽性檢出率至少需100ml,並應立即送檢,以免細胞自溶。
- 嚴格無菌操作,操作中要防止空氣進入胸腔,始終保持胸腔負壓。
- 應避免在第9肋間以下穿刺,以免刺破膈肌損傷腹腔臟器。進針部位沿肋骨上緣以免損傷肋間血管。
- 惡性胸腔積液,可注射抗腫瘤藥或硬化劑誘發化學性胞膜炎,促使臟層與壁層胸膜粘連,閉合胸腔,防止胸液重新積聚。
胸腔穿刺術視頻
參看
出自A+醫學百科 「胸腔穿刺術」條目 http://cht.a-hospital.com/w/%E8%83%B8%E8%85%94%E7%A9%BF%E5%88%BA%E6%9C%AF 轉載請保留此連結
| 關於「胸腔穿刺術」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |