醫學影像學/胃腸道基本病變X線表現
| 醫學電子書 >> 《醫學影像學》 >> 腹部 >> 胃腸道 >> 胃腸道X線論斷 >> 胃腸道基本病變X線表現 |
| 醫學影像學 |
|
|
鋇劑造影顯示的是胃腸道內腔或內壁。當胃腸道病變引起粘膜和管腔改變時,可由造影檢查顯示。胃腸道腫瘤、潰瘍、炎症可以造成形態和功能的改變。
(一)輪廓的改變胃腸道壁上的病變,可使其輪廓發生改變。
1.龕影 龕影(crater)是由充鋇的胃腸輪廓某局部向外突出的含鋇影像(圖4-2-5)。來自胃腸道壁的局限性缺損,見於胃腸道潰瘍,也是作為描述潰瘍的鋇劑造影表現。切線位易於顯示,軸位投影則呈鋇斑與胃腸道重迭。
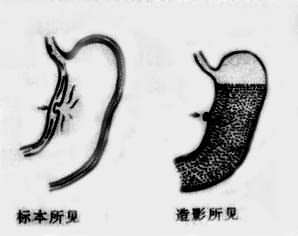
圖4-2-5 胃小彎潰瘍示意圖
胃腸道憩室則表現為腸輪廓上向外膨出的囊袋狀影像,與龕影表現不同。
2.充盈缺損 充盈缺損(filling defect)是充鋇胃腸輪廓某局部向內突入未被鋇劑充盈的影像(圖4-2-6),來自胃腸道上局限性腫塊,多見於胃腸瘤,也是腫瘤的直接徵象。也見於胃腸炎性肉芽腫和異物。
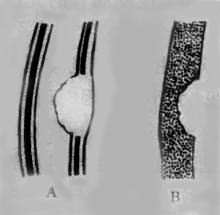
圖4-2-6 食管癌示意圖
B造影所見,服鋇劑後顯示為充盈缺損
(二)粘膜與粘膜皺襞的改變 粘膜的異常表現對發現早期病變和鑒別診斷有重要意義。
1.粘膜破壞 表現為粘膜皺襞影像消失,代之以雜亂不規則的鋇影,大都由於惡性腫瘤侵蝕所致。粘膜破壞與正常皺襞常有明確的分界,造成粘膜皺襞中斷的表現。
2.粘膜皺襞平坦 表現為皺襞的條紋狀影變得不明顯,嚴重時可完全消失。造成這種表現的原因有二:一是粘膜和粘膜下層被惡性腫瘤浸潤,其特點是形態較為固定而僵硬,與正常粘膜有明顯分界,常出現在腫瘤破壞區的周圍。另一類是由於粘膜和粘膜下層的炎性水腫引起,與正常粘膜皺襞無銳利的分界而逐漸移行,常見於潰瘍龕影的周圍。
3.粘膜皺襞增寬和迂曲 是由粘膜和粘膜下層的炎性浸潤、腫脹和結締組織增生引起,表現為透明條紋影的增寬,也稱為粘膜皺襞的肥厚和肥大,常伴有皺襞的迂曲和紊亂,多見於慢性胃炎(圖4-2-7)。粘膜下靜脈曲張也常表現為皺襞的增寬和迂曲。
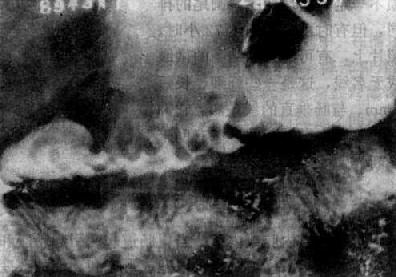
圖4-2-7 慢性胃炎
胃粘膜皺襞增粗、迂曲
4.粘膜皺襞糾集 表現為皺襞從四周向病變區集中,呈放射狀。常由慢性潰瘍性病變產生纖維結締組織增生(瘢痕收縮)而造成。有時硬癌(浸潤型癌)的收縮作用也能造成類似的改變,但較僵硬而不均勻。
5.胃小區及胃溝異常 胃小區及胃溝的異常在疾病的診斷中有較大價值。中度和重度萎縮性胃炎,胃小溝寬增寬、密度增高,胃小區增,且大小不均。炎性糜爛使胃小溝和胃小區破壞消失,有小片不規則鋇劑存在其中。良性潰瘍周圍胃小區和胃小溝存在,但大小粗細不均。癌瘤局部胃小區和胃小溝完全破壞消失,其周圍可見極不規則的溝紋。因胃小區和胃小溝完全破壞消失,其周圍可見極不規則的溝紋。因胃小區和胃小溝並不是總能清晰顯示,判斷時要慎重。
(三)腔大小的改變 超正常範圍的持久性管腔縮小為狹窄。炎症性纖維組織增生所造成的狹窄,範圍較多廣泛或具有分段性,邊緣較整齊。癌瘤造成的狹窄範圍多較局限,邊緣多不整齊,且管壁僵硬,局部常觸及包塊。外在壓迫引起的狹窄多在管腔一側,可見整齊的壓跡或伴有移位。先天性狹窄邊緣多光滑而較局限。腸粘連引起的狹窄形狀較不規則,腸管的移動主受限,甚或互相聚攏。痙攣造成的狹窄,形狀可以改變,痙攣消除後即恢復正常。
超過正常限度的持久性管腔增大為擴張或擴大。胃腸擴張多由於遠側有狹窄或由於緊張力降低,常累及較長範圍。由梗阻引起的管腔擴大常有液體和氣體的積聚,並有蠕動增強,例如幽門梗阻和腸梗阻。由於緊張力降低引起的管腔擴大沒有通過障礙,也有液體和氣體積聚,但蠕動減弱。發現管腔擴張伴蠕動增強時,應注意顯示狹窄的部位、程度、範圍等,以明確診斷。
(四)位置及可動性的改變 病變的壓迫和推移可改變胃腸道的位置。推移常使某處比較「擁擠」,而另外又比較空虛。壓迫常使胃或腸管出現弧形壓跡,多可拉及腫物。粘連與牽拉除造成位置改變以外,還常引起可動性受限。先天性異常可以使胃腸道改變,例如盲腸位過高或過低等。胃腸道可動性受性主要見於粘性病變。先天性固定不良或腹水,腸管可動性加大。
(五)功能性改變 胃腸道器質性病變常有功能性改變,包括張力、蠕動、運動力和分泌功能等改變,但功能性改變也可以單獨存在。
1.張力的改變 胃腸道有一定的張力,維持管腔的正常大小,猶如一個彈性口袋具有一定的鬆緊度一樣。張力由神經系統調節和平衡。迷走神經興奮使張力增高,交感神經興奮或迷走神經麻痹使張力降低。張力高使管腔縮窄、變小、而張力低則使管腔擴大。引起張力改變的原因可以是神經反射性的,也可以由於局部剌激(如潰瘍)所致。
痙攣是局部張力增高,多為暫時性。食管痙攣表現為輪呈波浪狀,明顯時可呈螺旋狀。胃大小彎的痙表現為一個或多個深淺不等的凹陷,其邊緣光滑。胃竇痙攣表現為胃竇狹窄,但其形狀可變,胃壁柔軟,使用解痙藥物可以消除。幽門痙攣使幽門持久收縮,鋇通過幽門及胃排空延遲。十二脂腸和回盲部痙攣使它們充盈不良,一旦充盈迅即排空。腸痙攣使腸管細小,袋形增多,腸壁出現多個凹陷切跡,使腸壁呈波浪狀。
2.蠕動的改變 可為蠕動波的多少、深淺、運行速度和方向的改變。蠕動增強表現為波增多、加深和運行加快,蠕動減弱表現為波減少、變淺和運行緩慢。與正常運行方向相的反的蠕動為逆蠕動,可能出現在梗阻區的上方。胃腸的麻痹可使蠕動消失,腫瘤浸潤使局部蠕動消失。
3.運動力的改變 運動力為胃腸道輸送食物的能力具體表現在鋇劑到達和離開某部的時間。例如,服鋇後4小時胃尚未排空可認為胃運動力減低或稱胃排空延遲。服鋇後少於2小時即到達盲腸為小腸運動力增強或通過緩快,超過6小時為運動力減弱或通過緩慢。超過9小時而小腸尚未排空為運動力減低或排空延遲。胃腸道內鋇劑的排空同張力、蠕動和括約肌功能等有密切的關係。
4.分泌功能的改變 某些病變可以引起分泌功能的改變。胃分泌增加造成空腹狀態下胃液增多,在站立位可見胃內液面,為空腹瀦留。服鋇時可見鋇劑不能均勻地塗布在胃壁上而呈絮片狀下降和不均勻分布。小腸分泌增加使粘膜皺襞膜糊或使鋇劑分散在分泌液中,呈不定形的片狀影。大腸分泌增多時,鋇劑附著不良,腸管的輪廓顯示不清或在粘液中呈現線條狀鋇影。
| 關於「醫學影像學/胃腸道基本病變X線表現」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |