人工晶體
| A+醫學百科 >> 人工晶體 |
人工晶體(IOL)是一種植入眼內的人工透鏡,取代天然晶狀體的作用。第一枚人工晶體是由John Pike,John Holt和Hardold Ridley共同設計的,於1949年11月29日,Ridley醫生在倫敦St.Thomas醫院為病人植入了首枚人工晶體。
目錄 |
簡介
在第二次世界大戰中,人們觀察到某些受傷的飛行員眼中有玻璃彈片,卻沒有引起明顯的、持續的炎症反應,於是想到玻璃或者一些高分子有機材料可以在眼內保持穩定,由此發明了人工晶體。
人工晶體的形態,通常是由一個圓形光學部和周邊的支撐袢組成,光學部的直徑一般在5.5-6mm左右,這是因為,在夜間或暗光下,人的瞳孔會放大,直徑可以達到6mm左右,而過大的人工晶體在製造或者手術中都有一定的困難,因此主要生產廠商都使用5.5-6mm的光學部直徑。支撐袢的作用是固定人工晶體,形態就很多了,基本的可以是兩個C型的線裝支撐袢。
如何分類
按照硬度
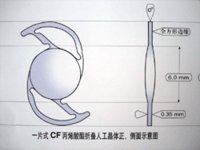
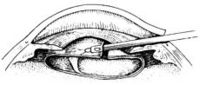
按照硬度,可以分為硬質人工晶體和軟性人工晶體。軟晶體又可以分為丙烯酸類晶體和矽凝膠類晶體。顧名思意,軟晶體就是可摺疊晶體。首先出現的是硬質人工晶體,這種晶體不能摺疊,手術時需要一個與晶體光學部大小相同的切口(6mm左右),才能將晶體植入眼內。到80年代後期,90年代初,白內障超聲乳化手術技術迅速發展,手術醫生已經可以僅僅使用3.2mm甚至更小的切口就已經可以清除白內障,但在安放人工晶體的時候卻還需要擴大切口,才能植入。為了適應手術的進步,人工晶體的材料逐步改進,出現了可摺疊的人工晶體,一個光學部直徑6mm的人工晶體,可以對摺,甚至捲曲起來,通過植入鑷或植入器將其植入,待進入眼內後,摺疊的人工晶體會自動展開,支撐在指定的位置。
按照安放的位置
按照安放的位置,可以分為前房固定型人工晶體,虹膜固定型人工晶體,後房固定型人工晶體。通常人工晶體最佳的安放位置是在天然晶狀體的囊袋內,也就是後房固定型人工晶體的位置,在這裡可以比較好的保證人工晶體的位置居中,與周圍組織沒有摩擦,炎症反應較輕。但是在某些特殊情況下眼科醫師也可能把人工晶體安放在其他的位置,例如,對於校正屈光不正的患者,可以保留其天然晶狀體,進行有晶體眼的人工晶體(PIOL)植入;或者是對於手術中出現晶體囊袋破裂等併發症的患者,可以植入前房型人工晶體或者後房型人工晶體縫線固定。
材料選擇
人工晶體經過了數十年的發展,材料主要是由線性的多聚物和交連劑組成。通過改變多聚物的化學組成,可以改變人工晶體的折射率、硬度等等。
最經典的人工晶體材料是PMMA,是表面肝素處理晶體,也就是聚甲基丙烯酸甲酯。這種材料是疏水性丙烯酸酯,只能生產硬性人工晶體。 但是此種晶體卻是在當時的醫療水平下唯一可以用於糖尿病病人的人工晶體。但是現在多種材料的產生、醫療技術水平及方式的改變和提高,使糖尿病病人不再局限於PMMA人工晶體。
白內障摘出並人工晶體植入術的成敗及併發症的多少,不僅取決於手術設備和醫生的手術技術,也在很大程度上為人工晶體本身各種因素的影響。人工晶體的材料、製造工藝、種類式樣等因素都已證明與手術的預後密切相關,如在眼科顯微手術開展及粘彈劑在眼科應用和人工晶體材料及加工工藝尚未完善前,人工晶體術後的併發症很多,明顯影響手術質量,經幾次革命性的改進,使得這一手術成為當今無可爭辯的最有效的白內障治療方法。特別是在過去的20多年中,由於顯微手術、現代白內障囊外摘出(ECCE)手術,超聲乳化術及雷射治療後囊膜混濁等技術上的進步,使得手術成功率不斷提高,併發症明顯減少。大多數病人的視力可重建在接近1.0水平,因此,白內障並人工晶體植入術已成為現代手術中最為成功的範例之一。除這些手術上的進步外,製造業對人工晶體本身的改進,對整個手術的成功也有不可磨滅的功績。人們在人工晶體的材料、製造工藝、種類及式樣等方面的改進,使得人工晶體越來越能真正地代替人的自然晶狀體了。
材料特性
PMMA材料
英國醫生Harold Ridley觀察在第二次世界大戰期間的飛行員被飛機座艙蓋的碎片濺人眼內,發現用PMMA製成的艙蓋碎片在眼內沒有發生異物反應,它與人體組織有非常好的相容性,而用此材料製造人工晶體,他為人工晶體植入奠定了基礎。聚甲基丙烯酸甲酯(PMMA)用來製造人工晶體,幾十年的臨床應用證明,這種材料穩定、質輕、透明度好,屈光指數大,生物相容性好,且不會被機體的生物氧化反應所降解。它的理化性質,未發現任何降解或釋放出丙烯酸單體。它在組織內的穩定性也相當好,不僅是由於其本身的理化惰性,而且對機體的生物反應較輕,對老化及環境中其它變化的抵抗力也很強,其折射率約為1.491。它能透過較寬範圍的波長(300~700hm),包括紫外光譜,所以植入人工晶體後的
眼與無晶狀體眼一樣感受顏色更亮、更飽和,晝光下會有藍視現象,但紅視不多見。PMMA的主要缺點是不能耐受高溫高壓消毒。至今PMMA仍然是製造硬質人工晶體的首選材料。
為了克服PMMA人工晶體不能吸收紫外線的光學缺點,最近發明了以復方羥苯基並三唑為材料的吸收紫外線的人工晶體。
玻璃材料
玻璃也曾被用來製造人工晶體的鏡片。玻璃的透明度好,屈光指數大,比PMMA優越的地方是它更耐久,而且可以耐受高壓消毒,但玻璃人工晶體比較重,易導致鏡心偏移和脫位。由於玻璃質地太硬難以打孔和接袢,最大的問題是受到Nd:YAG雷射擊射後會發生碎裂而這種擊射是目前治療人工晶體植入後晶狀體後囊混濁的首選方案。由於這一原因,玻璃人工晶體在1984.年就從市場上消失了。
矽膠和水凝膠材料
近年來也用矽膠和水凝膠(hydrogels)製造人工晶體。由於其質軟具有充足的柔韌性,故又稱為軟性人工晶體,可通過小切口植入眼內。水凝膠又根據聚合體中含水率的多少和其性質,分成2種:聚甲基丙烯酸羥乙酯(PHEMA)和高含水率的水凝膠。目前在臨床上使用最廣泛的軟性人工晶體是矽膠,其次是PHEMA。有摺疊式和非摺疊式。於1997年得到美國FDA銷售許可的Array摺疊式多焦人工晶體,其視光部是用第二代矽凝膠新型光學材料(SIMZ/UV),袢體材料是PMMA。
此型人工晶體的前表面為非球面,有一系列重複的連續的晶狀體屈折力,晶體視部中央4.7mm直徑範圍內有5個非球面形的環形區域,環形區之間的過渡較平緩,這種設計可提供由遠到近的焦點範圍,也減少了引起眩光和光暈量的可能性,中央2.1MM直徑的第一個環形區域主要提供遠視力,直徑2.1~3.4mm的第二個環形區主要提供近視力;直徑3.4~3.9mm的第三個環形區提供遠視力;直徑3.9~4.6mm的第四環形區提供近視力,直徑4.6~4.7mm的第五個環形區提供遠視力,也是向周邊球面區過渡的區域。此型人工晶體的功能受瞳孔大小的影響不大,但它們仍然要求瞳孔直徑大於2.1mm才能使它充分發揮功能,此人工晶體所有提供近視力的環形區都在晶體所處的平面提供+3.50D的屈光力(相當於+2.40D老視眼鏡的屈光力)。所有提供遠視力的環形區,尤其是第一個環形區,可為遠處物像提供一定程度的景深。此型設計可減少人工晶體偏位、傾斜和術後散光的影響。
此型人工晶體屬於折射型,它不會像衍射型人工晶體那樣發生高階衍射而丟失部分人射光線的能量,所有入射光線全部應用於視覺系統。此型人工晶體是應用折射和(或)衍射的光學原理,使經過多焦人工晶體的光線產生兩個或多個焦點,則遠處和近處物體發出的光線均能聚焦於視網膜上。
人工晶體光學鏡片材料、光學鏡片的式樣及人工晶體的製作形狀都在不同程度上影響著手術的效果。從材料上看,被半個世紀的「臨床考驗」所證實為安全、穩定的PMMA仍是目前乃至將來一段時間內最理想的人工晶體材料,鏡片的類型趨向於各種「後凸」型的或向前傾斜10度角的平凸型的,因為這幾種人工晶體引起的後囊混濁最輕、最少;多片式的由於易導致鏡心偏移、脫位及眼內感染等併發症而將陸續被淘汰,取而代之的將是單片式全PMMA或矽膠的人工晶體。
丙烯酸酯材料
此類人工晶體以Alcon公司生產的SA60A-L型Acrysof人工晶體為代表,採用單片設計,和光學部為一整體。材料均為丙烯酸酯。丙烯酸酯是由苯乙基丙烯酸酯和苯乙基甲基丙烯酸組成的共聚體。它屬於PMMA系列,具有與PMMA相當的光學和生物學特性,但又具軟性,而且摺疊後的人工晶體能輕柔而緩慢地展開。這種材料的人工晶體可吸收紫外線(波長398~400wn),屈光指數為1.55,光學部直徑為55mm,人工晶體全長為125mm,適於植入晶狀體囊袋內。Acrysof人工晶狀體由於生物相容性好,後發性白內障發生率較低。
大多數人工晶體可以阻擋太陽光中的紫外光線,但不能夠濾過光譜中的藍光部分,近來有學者提出,這一部分的光線對於視網膜特別是黃斑區有損傷作用。為了解決這一不足,Aleon公司最新推出了Acrysof natural藍光濾過型人工晶體,是在丙烯酸酯材料中增加了黃色載色基團,可以濾過有害的藍光,它是目前最接近人眼生理狀態的人工晶體。
度數的計算
目前,人工晶體屈光度計算一般都用SRKⅡ公式。
SRKⅡ公式(回歸公式)
P=A-2.5AL-0.9K
P為植入的人工晶體度數
A為常數(廠家根據晶體的類型、材料、操作技術設定)
AL為眼軸長(眼科A超測定,一般為23.5mm左右)
K為角膜屈率(角膜屈率儀測定,實際為[K ,一般是44左右)。
現在,眼科A超已設置該計算公式,只要把數據代入,即可得出結果。若用手工計算,則要用回歸的方法,即:
A=A+3, 當 AL<20
A=A+2, 當20≤AL<21
A=A+1, 當 21≤AL<22
A=A, 當 22≤AL<24.5
A=A-0.5, 當 AL≥24.5
分類對比
摺疊式人工晶體:其晶體由於材料是軟性的,故手術中用顯微器械將其摺疊以縮小其面積後,可以通過更小的手術切口植入到眼內,通常僅僅是摺疊前所需要的手術切口的一半。手術切口越小,恢復越快,術後的反應也越輕,術後術源性散光越少。
非摺疊式人工晶體:其晶體由於材料是硬性的,手術中不能將其摺疊縮小,故手術切口相對較大,其切口的大小是摺疊式晶體的兩倍。
目前已開發國家普遍使用超小切口白內障術式+超聲乳化+高品質摺疊人工晶體植入。手術切口更小、傷口癒合更好、手術時間更短、術後反應更輕、視力恢復更快、術後視力更清晰。
生物相容性研究
人工晶體的生物相容性關係到術後長期的視功能,其臨床體現的主要指標有後囊膜混濁、前囊膜混濁、囊膜皺縮、前房閃輝、人工晶體前細胞沉積。
後囊膜混濁是最重要髮指標,其與人工晶體的材料和設計有關。近年來認為方形邊緣設計能阻止晶狀體上皮細胞的遷移,減少後囊膜混濁的發生。在材料方面,Sammelson等發現同是方形邊緣設計的疏水性丙烯酸酯和矽凝膠人工晶體在術後1年和3年的觀察中後發障發生率均較低,兩者無差異。矽凝膠和疏水性丙烯酸酯人工晶體後囊膜混濁發生率均較低,水凝膠和聚甲基丙烯酸甲酯人工晶體的後囊膜混濁發生率較高。
前房閃輝是人工晶體植入後血-房水屏障破壞和異物反應的指標。有研究發現矽凝膠、水凝膠和丙烯酸酯人工晶體植入術後第1天,丙烯酸酯的閃輝值較高,6個月後前房閃輝無明顯差異,術後3年矽凝膠人工晶體較丙烯酸人工晶體前房閃輝輕,但差異無統計學意義。研究表明不同材料對前房閃輝無明顯影響,機體對異物的反應可能由多因素決定,材料不是惟一的因素。
另一反映異物反應的指標是人工晶體前細胞沉積。沉積的細胞類型有小圓細胞、晶狀體上皮細胞、纖維樣細胞和異物巨細胞。Dorey等[12]比較了4種不同類型細胞在丙烯酸酯、水凝膠和矽凝膠人工晶體表面的沉積情況。術後180 d巨細胞在各種人工晶體表面的沉積均較少,差異無顯著性。術後180 d上皮樣細胞在丙烯酸酯人工晶體上的沉積多於矽凝膠人工晶體和水凝膠人工晶體。纖維樣細胞在術後各人工晶體表面沉積無明顯差異。沉積的晶狀體上皮細胞在術後30 d達到高峰,然後下降,術後30 d晶狀體上皮細胞在矽凝膠人工晶體的沉積變化較大,這此細胞在不同人工晶體表面的沉積反應差異不明顯。
人工晶體在囊袋的穩定性也是生物相容性的體現指標。囊袋的運動與撕囊口大小變化有關,觀察矽凝膠、丙烯酸酯和聚甲基丙烯酸甲酯人工晶體在術後3,6,12個月的撕囊口大小變化,發現丙烯酸酯人工晶體撕囊口的縮小明顯少於矽凝膠和聚甲基丙烯酸甲酯人工晶體,矽凝膠和聚甲基丙烯酸甲酯人工晶體兩者之間無差異。Hayashi等觀察到術後6個月丙烯酸酯和水凝膠人工晶體的囊袋穩定性較矽凝膠人工晶體好。
發展趨勢
邊緣和表面形態設計
人工晶體的邊緣和表面形態設計,近年來對後發障的研究肯定了方形邊緣設計的人工晶體能抑制晶狀體上皮細胞由周邊囊膜向視軸中心生長,從而抑制後發障,故人工晶體的方形銳緣有屏障作用。最近研究發現方形邊緣設計、相對扁平的前表面、高折光指數是加重術後眩光等不良光學現象的主要原因。為解決方形邊緣在光學上的缺陷,各公司推出各種新型材料和設計的人工晶體。博士倫公司的Akreos採用低折光指數的新水性丙烯酸酯結合等凸的表面設計,希望使方形邊緣帶來的眩光現象減少。AMO公司的Sanser型人工晶體,在後光學邊緣直角邊設計的基礎上,將前光學邊緣設計為圓鈍形,從而起到減少眩光的作用。這些晶狀體的最終效果如何,仍待臨床觀察。
非球面人工晶體
球面像差是植進球面人工晶體後,影響白內障術後患者功能性視覺的主要原因,各種非天面人工晶體設計目的均是為了消除人眼的球差,以提高光學質量,獲得良好的視網膜圖像。博士倫非球面人工晶體本身採用雙面非球面零像差設計,有均一的屈光力,因此成像質量受人工晶體位置影響小,同時角膜的形狀及瞳孔的大小對該種人工晶體眼的像差影響也較小。
可調節人工晶體
調節型人工晶體是通過人工晶體在囊袋內的前後移動改變屈光狀態而獲得一定程度的調節。雙光學面設計的調節型人工晶體在移動相同的距離時,產生的調節力更大。Visiogen公司的Synchrony人工晶體是一種雙光學面設計的人工晶體,前光學面為正球鏡,後光學面為負球鏡,兩者構成正視化鏡片組合。在不同調節與鬆弛狀態下,通過懸韌帶、晶狀體囊袋的舒縮作用,使其前光學面前後位移,改變兩個不光學部分間的距離,達到調節作用。
多焦點人工晶體
多焦點人工晶體分為折射型和衍射型,均通過分散進入眼內的光線達到視遠和視近的目的。Alcon公司的ResterIOL是使用較多的衍射型多焦點人工晶體,公中心直徑3.5 mm的區域為衍射環區,在光線充足小瞳孔條件下有視遠和視近的能力,在夜間瞳孔放大時,更多的光線進入瞳孔用來視遠,這樣可減少夜間眩光。TecnisZM100衍射型人工晶體採用了非球面設計,較球面人工晶體有更高的對比敏感度。
黃色人工晶體
目前的人工晶體均加入紫外吸收劑阻擋紫外光,但普通人工晶體不能阻擋藍光。研究顯示藍光與黃斑變性的發生相關,黃色人工晶體設計目的在於阻擋藍光,減少對黃斑的光損傷。
廣泛應用領域
(1)適合微切口的人工晶體:微切口的白內障手術是指切口小於2 mm的白內障超聲乳化術,目前專為微切口白內障摘除手術設計應用的人工晶體有2種:①Acri Smart人工晶體,材料為疏水型丙烯酸酯,一片式設計,可通過1.4 mm切口,植入後其在囊袋裡穩定性好,並具用一定的假性調節力。②Thin OptX人工晶體,為親水型丙烯酸酯材料,其光學部超薄,捲曲摺疊,可能過最小為1.0 mm切口,可獲得類似於傳統摺疊型人工晶體的遠、近視力。
(2)可植入式微型望遠鏡式人工晶體:可植入式微型望遠鏡式人工晶體適用於有黃斑變性的白內障患者,可將物像放大3倍,為患者提供單眼放大的中心視力,而對側眼保留周邊視力,以提高生活質量。目前,此種晶體還在臨床觀察中。
(3) 光調節人工晶體:由交叉排列的矽凝膠聚合體基質和均勻分布的光敏小體組成,當用近紫外線照射晶狀體光學部位時,可使光敏小體聚合和遷移,從而改變晶狀體的厚度,進行原位近視、遠視和散光的精細調節,是最有前途、滿足個性化需求的人工晶體,是最有前途、滿足個性化需求的人工晶體。
總之,人工晶體材料和設計的發展使人工晶體在生物相容性、術後視功能、調節機能、光保護等方面有了很大提高。人工晶體種類的拓寬也給臨床醫師更多的選擇,醫師可根據不同的病患條件和要求進行個性化選擇植入。今後可能對注入式材料和智能型材料有更多的研究。能以液態注射入完整的囊袋內,注射後迅速固化為凝膠狀態並保留調節能力的人工晶體將是今後研究和發展的方向。
| 關於「人工晶體」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |